Bibhas Roy
INTRODUÇÃO
Resultados de saúde são alterações no estado de saúde, geralmente devido a uma intervenção. Alcançar bons resultados de saúde do paciente é o propósito fundamental dos cuidados de saúde. Isto pode ser aplicado tanto para indivíduos como para populações. Medir isto tornou-se uma indústria multi-milionária, alimentada em parte pela crescente ansiedade da sociedade. Medir, relatar e comparar resultados é talvez o passo mais importante para desbloquear a melhoria rápida dos resultados e fazer boas escolhas sobre a redução de custos.
Medidas de qualidade são comuns nos processos de produção, mas isso pode se traduzir mal no setor de saúde, já que as ligações entre ações e resultados são muito menos diretas, e há outros fatores de confusão que tornam a comparação difícil. Isso torna o ajuste de risco ou estratificação de risco uma parte essencial das medições de resultados nos cuidados de saúde. Há evidências de que um modelo de estratificação de risco validado melhora a precisão da análise de resultados.
O conceito de prática baseada em evidências é baseado em evidências de estudos e ensaios, mas os resultados criam uma forma diferente de pensar – uma análise sistemática dos resultados pode ter muitas vantagens ao criar evidências baseadas em práticas.
HISTÓRIA
Possivelmente a primeira tentativa de medir rotineiramente os resultados na medicina moderna foi feita por Florence Nightingale na década de 1850. Isto foi durante a guerra da Crimeia e o resultado estudado foi a morte. No entanto, uma das suas publicações posteriores sobre os resultados tem uma importante lição. Devido a um erro estatístico, pensava-se que a mortalidade nos hospitais de Londres era de cerca de 90%; o que tinha sido calculado eram as taxas de mortalidade por leito de hospital ocupado, não as taxas de mortalidade por número total de pacientes hospitalizados.Codman introduziu a sua ideia de resultado final no início dos anos 1900. Ele definiu a idéia como “A noção de senso comum de que cada hospital deve seguir cada paciente que trata, o tempo suficiente para determinar se o tratamento foi ou não bem sucedido, e depois perguntar: “Se não, por que não?” com o objetivo de evitar falhas semelhantes no futuro”. Infelizmente, isto recebeu pouco apoio de seus pares; ele foi ostracizado, e não recebeu nenhuma apreciação em sua vida.
As tentativas de padronizar e avaliar os cuidados médicos continuaram esporadicamente e o clássico trabalho de Donabedian em 1966 descreveu três áreas; estrutura – as características físicas e de pessoal de atendimento aos pacientes; processo – o método de entrega; e resultado – os resultados dos cuidados. As tentativas modernas de medir os resultados dos cuidados de saúde estão longe de ser compreensíveis, mas isso está se tornando cada vez mais importante tanto na medicina clínica quanto na economia da saúde.
MEDIDAS DE RESULTADO Requisitos para uma medida de resultado
Para ser útil, uma medida de resultado precisa ser válida, ou seja, avaliar o que é suposto ser, e confiável, mostrando um mínimo de erro. Ela também precisa ser fácil de administrar, ser sensível
(capaz de identificar o que está sendo medido) e específica (capaz de identificar falsos positivos), bem como ser responsiva (capaz de medir mudanças ao longo do tempo).
As medidas de processo são as mais simples de administrar, mas muitas vezes elas mostram apenas o resultado de intervenções administrativas em oposição a intervenções clínicas (ou seja, tempos de espera). Como base de metas nos cuidados de saúde, esquemas de pagamento por desempenho que incentivam os hospitais a concentrarem-se em medidas de processos administrativos podem estar associados a uma menor aderência a processos clínicos
Desfechos clínicos são mais difíceis de desenvolver e implementar. Entretanto, os resultados relatados pelos pacientes são muito mais fáceis de usar do que aqueles que requerem um componente clínico, como informações de uma radiografia, detalhes de uma operação ou avaliação da amplitude do movimento. São as medidas relatadas pelo médico que muitas vezes complementam os escores relatados pelo paciente. O ajuste de risco para os escores relatados pelo paciente também pode ser impossível sem um elemento derivado do clínico. Instrumentos específicos foram desenvolvidos para tentar minimizar o potencial de
1. Resultados clínicos
Clinician reported
Esta é a medida tradicional ‘objectiva’. O profissional de saúde avalia o paciente e as observações são geralmente registradas em formato numérico. Isto permite a comparação de antes e depois das intervenções, assim como análises estatísticas. Um dos exemplos mais simples deste tipo de resultado é a medição da amplitude do movimento. O paciente relatou
As medidas ‘subjetivas’ onde os dados são coletados pelo paciente em questionários auto-administrados e pontuados por clínicos ou computadores. As pontuações de dor são as mais simples deste tipo.
A escolha do instrumento varia de genérico, por exemplo, EQ-5D (EuroQol Group, 5 Dimensions) para condições específicas, por exemplo, a pontuação de instabilidade do ombro em Oxford. As ferramentas genéricas são frequentemente utilizadas para economia da saúde e as mais específicas são medidas mais sensíveis de doenças e intervenções específicas. Há também escores intermediários que são adequados para uma série de situações clínicas, ou seja, o escore de ombro oxford.
Estes são frequentemente validados em relação aos escores clínicos relatados por clínicos estabelecidos, e podem ser mais sensíveis e responsivos.
Preditores biológicos de resultados não são resultados, mas devem formar a base de ajustes de risco quando os escores clínicos são usados para comparar prestadores de cuidados.
Existem escores que utilizam aspectos do clínico relatados, bem como medidas relatadas pelo paciente, para calcular um escore agregado. O escore de ombro constante é um desses exemplos.
Dispositivo gerado
Estes podem formar a base tanto de metas clínicas quanto econômicas – por exemplo, os níveis de açúcar no sangue, ou a pressão arterial pode ser medida como um indicador de qualidade. Normalmente estas precisam ser usadas juntamente com outras medidas de resultados.2. Medidas de processo
As medidas de processo são medidas de peças e atividades dentro do sistema de saúde. Estas são medidas simples (por exemplo, tempos de espera), fáceis de implementar, têm requisitos limitados para ajustes de risco e fornecem feedback aos clínicos, bem como a outros grupos de partes interessadas, sobre quais aspectos do sistema precisam ser melhorados. Estes dados podem ser capturados rapidamente, uma vez que o tamanho da amostra necessária é geralmente menor do que o dos resultados clínicos.
No entanto, pode haver dificuldade em especificar uma população adequada para um processo devido a razões clínicas como contra-indicações, prioridades de saúde, etc. Esta também é uma medida menos valiosa tanto para os clínicos quanto para os pacientes, pois para ser válida é necessário que haja uma forte relação entre um processo e uma medida clínica, algo que raramente acontece (os pacientes que são vistos rapidamente têm mais probabilidade de melhorar clinicamente do que aqueles que esperam mais tempo?). Se as medidas de processo não forem abrangentes, elas podem muito bem ser enganosas para os usuários
3. Equilíbrio de resultados
As medidas de equilíbrio completam o espectro de medida. Estas dependem da escolha das medidas clínicas e de processo e olham para o sistema de um ângulo diferente, ou seja, um curto período de tempo resultando em mais readmissões. As medidas de balanceamento têm que ser parte integrante de todo o sistema para demonstrar um resultado válido.
PONTO DE CAPTURA DE DADOS
Amostra
Esta é a maneira clássica de capturar dados de resultados para projetos de pesquisa. Os dados são capturados durante um período de tempo para um tamanho de amostra específico, a fim de traduzi-los em informações significativas que podem provar ou refutar uma hipótese. O tamanho da amostra é pré-determinado por métodos estatísticos que levam em conta o poder do estudo. Técnicas como controles aleatórios são usadas para minimizar o efeito de variações devidas a fatores de confusão não medidos. Esta é a base da maioria das “evidências” em que nos baseamos para a “prática baseada em evidências” dos tempos modernos. Este é o padrão-ouro para estabelecer a relação causa & efeito. No entanto, devido às suas características de desenho, os resultados dos estudos nem sempre reflectem a eficácia comparativa dos tratamentos para todos os tipos de pacientes na prática de rotina. Apesar do controle de qualidade extensivo, a pureza do tratamento é difícil de manter.
Continuo
Uma forma pragmática de reduzir a incerteza sobre a eficácia dos tratamentos é a concepção da evidência baseada na prática. Isto tem que capturar informações abrangentes sobre as características, processos e resultados dos pacientes para verificar a contribuição dos processos individuais para os resultados, controlando as diferenças dos pacientes. A Evidência Baseada na Prática para a Melhoria da Prática Clínica requer a análise destes dados para informação. Os dados têm de ser transformados em informação em tempo real para uma eficácia máxima, para que a equipa clínica esteja ciente das medidas do processo em tempo real. Há evidências de que esta abordagem pode melhorar rapidamente os cuidados clínicos
CONCLUSÃO
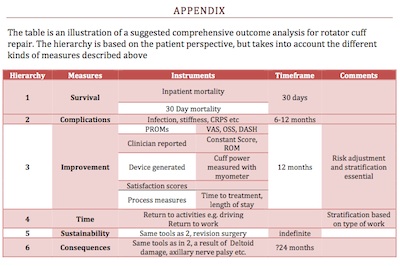
A medição dos resultados dos cuidados de saúde é agora uma parte essencial dos cuidados de saúde. As diferentes audiências para esta informação variam desde os próprios pacientes até aos responsáveis pelas políticas de saúde. Nenhuma medida de resultado único é suficiente para medir de forma abrangente qualquer aspecto da saúde, os vários instrumentos acima precisam ser considerados pela equipe multidisciplinar incluindo o clínico e o paciente para obter um “conjunto” apropriado de medidas. O desafio é ter um número suficiente destes, devidamente ajustado ao risco, que depois são medidos em tempo real com feedback contínuo a todas as partes interessadas. O Anexo I descreve um grupo proposto de medidas abrangentes para o reparo do manguito rotador.
APPENDIX
REFERÊNCIA
1. Sheldon, T.A., The healthcare quality measurement industry: time to slow the juggernaut? Qual Saf Health Care, 2005. 14(1): p. 3‐4.2. Porter, M.E., O que é valor em cuidados de saúde? N Engl J Med. 363(26): p. 2477‐81. 3. Orkin, F.K., estratificação de risco, ajuste de risco, e outros riscos. Anestesiologia. 113(5): p.
1001‐3. 4. Jacobs, J.P., et al., Stratification of complexity improves the utility and accuracy of
outcomes analysis in a MultiInstitutional Congenital Heart Surgery Database: Aplicação da Base de Dados de Ajuste de Risco em Cirurgia Cardíaca Congênita (RACHS1) e Sistemas Aristóteles na Sociedade de Cirurgiões Torácicos (STS) de Cirurgia Cardíaca Congênita. Pediatra Cardiol, 2009. 30(8): p. 1117-30.
5. Horn, S.D. e J. Gassaway, Practice-based evidence study design for comparative effectiveness research. Med Care, 2007. 45(10 Supl. 2): p. S50-7.
6. Nightingale, F., Notes on hospitals (3rd ed.). . Editor. 1863, Longman, Green, Longman, Roberts, e Green: Londres.
7. Iezzoni, L.I., 100 maçãs divididas por 15 arenques vermelhos: um conto de precaução de meados do século XIX sobre a comparação das taxas de mortalidade hospitalar. Ann Intern Med, 1996. 124(12): p. 1079- 85.
8. EA, C., The Shoulder: Ruptura do Tendão do Supraspinato e Outras Lesões no ou sobre o Bursa Subacromial. 1934, Boston: Thomas Todd Co.
9. Donabedian, A., Evaluating the quality of medical care. Milbank Mem Fund Q, 1966. 44(3): p. Suppl:166-206.
10. Pynsent, P.B., Escolhendo uma medida de resultado. J Bone Joint Surg Br, 2001. 83(6): p. 792‐4. 11. Glickman, S.W., et al., Alternative payforperper performance scoring methods: implications for quality improvement and patient outcomes. Med Care, 2009. 47(10): p. 1062‐8.
12. Dawson, J., R. Fitzpatrick, e A. Carr, The assessment of shoulder instability. O desenvolvimento e validação de um questionário. J Bone Joint Surg Br, 1999. 81(3): p. 420‐ 6.
13. Preedy, V.R. e R.R. Watson, Handbook of disease burdens and quality of life measures, New York: Springer. 6 v. (lx, 4447 p.).
14. Dawson, J., et al., Comparison of clinical and patient-based measures to assess medium term outcomes following shoulder surgery for disorders of the rotator cuff. Arthritis Rheum, 2002. 47(5): p. 513‐9.
15. Parsons, N.R., et al., A comparison of Harris and Oxford hip scores for assessing outcome after resurfacing arthroplasty of the hip: can the patient tell us everything we need to know. Hip Int. 20(4): p. 453-9.
16. Rubin, H.R., P. Pronovost, e G.B. Diette, The advantages and disadvantages of process based measures of health care quality. Int J Qual Health Care, 2001. 13(6): p. 469‐74.
17. Beaulieu, P.A., et al., Transformando dados administrativos em informação em tempo real no Departamento de Cirurgia. Qual Saf Health Care. 19(5): p. 399-404.
Cortesia de www.shouldersurgery.info
