Bibhas Roy
INTRODUCTION
Healthcare outcomesは、通常介入による健康状態の変化のことです。 患者の健康状態を良好にすることは,ヘルスケアの基本的な目的である。 これは個人だけでなく集団にも適用できる。 この測定は、社会的な不安の高まりもあって、数百万ポンド規模の産業となっている。 生産工程では品質測定が一般的ですが、医療分野では行動と結果の関連性が希薄であり、また他の交絡因子が比較を困難にするため、品質測定はうまく機能しないことがあります。 このため,リスク調整あるいはリスク層別化は,ヘルスケアにおけるアウトカム測定に不可欠な要素となっている。
エビデンスに基づく診療という概念は,研究や試験から得られるエビデンスに基づいているが,アウトカムはそれとは異なる考え方を生み出す。 これはクリミア戦争中のことであり,研究された結果は死亡であった。 しかし、彼女が後に発表した転帰に関する論文には、重要な教訓が含まれている。 統計的な誤りにより、ロンドンの病院の死亡率は約90%と考えられていた。計算されていたのは、入院患者の総数に対する死亡率ではなく、病床数あたりの死亡率であった。コッドマンは、1900年代初頭に最終結果の考え方を導入した。 コッドマンは1900年代初頭にエンドリザルトの考えを発表した。彼はこの考えを「すべての病院は治療したすべての患者を、その治療が成功したかどうかを判断するのに十分な期間追跡調査し、将来同様の失敗を防ぐために、”失敗したとしたら、なぜ失敗したのか “を尋ねるべきだという常識的な考え方」と定義している。 医療を標準化し評価する試みは散発的に行われ、1966年のドナベディアンの古典的論文では、構造(患者をケアするための物理的・人員的特性)、プロセス(治療の方法)、結果(ケアの結果)の3つの領域について述べている。 現代の医療成果の測定の試みは理解されるには程遠いが,医療経済だけでなく臨床医学においても重要性を増している。
Outcome MEASUREMENTS
Outcome measureの要件
有用であるためには,成果測定は妥当であること,すなわち,想定したものを評価し,誤りが少ないという信頼性が必要である。 また、管理が容易であること、感度
(測定対象を特定できること)、特異性(偽陽性を特定できること)、応答性(経時変化を測定できること)も必要です。
プロセス指標は管理が最も簡単ですが、臨床介入(例えば待ち時間)ではなく、管理介入の結果のみを示すことが多いです。 医療における目標の基礎として、管理的なプロセス指標に重点を置くよう病院を動機付ける成果報酬制度は、臨床プロセスの順守の低下と関連しているかもしれません
臨床結果は、開発及び実施がより困難です。 しかし、患者報告アウトカムは、X線写真からの情報、手術の詳細、可動域の評価など、臨床的要素を必要とするものよりもはるかに使いやすいものである。 患者報告スコアを補完するのは、臨床医が報告する指標であることが多い。 また、患者報告スコアのリスク調整は、臨床医から得られた要素なしでは不可能である。 このような可能性を最小限にするために、特定の尺度が開発された。 臨床結果
Clinician reported
これは伝統的な「客観的」尺度である。 医療従事者が患者を評価し、その観察結果は通常数値で記録される。 これにより、介入前後の比較や統計解析が可能となる。 この種の結果の最も単純な例は、可動域の測定である。患者報告
患者が自記式アンケートでデータを収集し、臨床医またはコンピュータが採点する「主観的」尺度である。 EQ-5D(EuroQol Group, 5 Dimensions)のような一般的なものから、Oxford shoulder instability scoreのような疾患特有のものまで、様々な尺度がある。 一般的なツールは医療経済学に使用されることが多く、より具体的なツールは特定の疾患や介入をより敏感に測定するものです。 また、様々な臨床状況に対応できる中間的なスコア、例えばオックスフォード肩こりスコアもある。
これらは、確立された臨床家報告スコアに対して検証されることが多く、より感度と応答性が高くなりうる。 5598>Device generatedこれらは臨床的、経済的目標の基礎となり、例えば血糖値や血圧を品質指標として測定することができます。 2.プロセス指標
プロセス指標とは、医療システム内の部品や活動を測定するものである。 これらは単純な測定値(例えば待ち時間)であり、実施が容易で、リスク調整の要件も限られており、臨床医だけでなく他の利害関係者グループに対しても、システムのどの側面を改善する必要があるかについてのフィードバックを提供するものである。 しかし、禁忌や健康上の優先順位などの臨床的な理由により、プロセスに適した集団を特定することが困難な場合がある。 プロセス尺度が包括的でない場合、利用者を誤解させる可能性があります。 バランシングアウトカムバランシング尺度は、測定スペクトルを完成させるものです。 例えば、入院期間が短いと再入院が多くなるなど。有効な結果を示すためには、バランス測定はシステム全体の測定の不可欠な部分でなければならない。 仮説の証明や反証となるような意味のある情報に変換するために、特定のサンプルサイズで一定期間データを取得する。 サンプルサイズは、研究の検出力を考慮した統計的手法によって事前に決定されます。 測定されていない交絡因子による変動の影響を最小化するために、無作為化対照などの手法が用いられます。 これが、現代の「エビデンスに基づく診療」に依拠する「エビデンス」の大半の基礎となっている。 しかし、そのデザイン上の特徴から、研究から得られた知見は、日常診療におけるあらゆるタイプの患者に対する治療の比較有効性を必ずしも反映しているとは限らない。 しかし,研究デザインの特徴から,研究結果は必ずしも日常診療におけるあらゆるタイプの患者に対する治療効果の比較を反映しているとは限らない。広範な品質管理にもかかわらず,治療の純度を維持することは困難である。 これは、患者の特性、プロセス、結果に関する包括的な情報を把握し、患者の違いを制御しながら、個々のプロセスの結果への寄与を確認するものでなければならない。 臨床実践改善のための実践に基づくエビデンスは、このデータを分析して情報を得ることが必要です。データをリアルタイムで情報に変換し、臨床チームがリアルタイムでプロセス指標を認識することで、最大限の効果を発揮することができます。 このアプローチにより、臨床医療を迅速に改善できるという証拠がある
結論
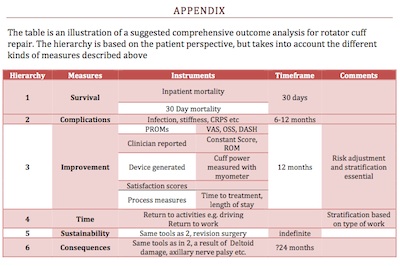
医療成果の測定は、今や医療にとって不可欠な要素となっている。 この情報の利用者は,患者自身から医療政策立案者まで様々である。 医療のあらゆる側面を包括的に測定するには,単一のアウトカム指標では不十分であり,適切な「指標セット」を得るためには,臨床医と患者を含む多職種チームによって上記の様々な手段を検討する必要がある。 課題は、適切なリスク調整を行った上で、十分な数の測定器を用意し、リアルタイムで測定し、すべての関係者に継続的にフィードバックすることである。 付録Iは、腱板修復術のための包括的な測定法の提案について述べたものである。
appendix
reference
1. Sheldon, T.A., The healthcare quality measurement industry: time to slow the juggernaut? Qual Saf Health Care、2005年。 14(1): p. 3-4.2. ポーター、M.E.、ヘルスケアにおける価値とは何か? N Engl J Med. 363(26): p. 2477-81. 3. 3. Orkin, F.K., Risk stratification, risk adjustment, and other risks. 麻酔学。 113(5): p.
1001-3. 4. Jacobs, J.P., et al., Stratification of complexity improves the utility and accuracy of
outcomes analysis in a MultiInstitutional Congenital Heart Surgery Database(複雑性の層別化により、多施設先天性心臓手術データベースにおける結果分析の実用性と精度が向上する)。 胸部外科学会(STS)先天性心臓手術データベースにおけるRACHS1(Risk Adjustment in Congenital Heart Surgery)とAristotle Systemsの適用。 Pediatr Cardiol, 2009. 30(8): p. 1117-30.
5. Horn, S.D. and J. Gassaway, Practicebased evidence study design for comparative effectiveness research.ホーン、S.D.およびJ.ガサウェイ、プラクティス・ベースド・エビデンス・スタディ・デザイン。 メッドケア、2007年。 45(10 Supl 2): p. S50-7.
6. ナイチンゲール, F., 病院に関するノート(第3版). 編集者. 1863, ロングマン、グリーン、ロングマン、ロバーツ、およびグリーン: London.
7. Iezzoni, L.I., 100 apples divided by 15 red herrings: a cautionary tale from the mid19th century on comparing hospital mortality rates. Ann Intern Med, 1996. 124(12): p. 1079- 85.
8. EA, C., The Shoulder: 棘上筋腱の断裂と肩峰下滑液包のその他の病変。 1934, Boston: トーマス・トッド社
9. Donabedian, A., Evaluating the Quality of Medical Care. Milbank Mem Fund Q, 1966. 44(3): p. Suppl:166-206.
10. Pynsent, P.B., Choosing an outcome measure. J Bone Joint Surg Br, 2001. 83(6): p. 792-4. 11. 11. Glickman, S.W., et al., Alternative payforperformance scoring methods: implications for quality improvement and patient outcomes. メッドケア、2009年。 47(10): p. 1062-8.
12. Dawson, J., R. Fitzpatrick, and A. Carr, The assessment of shoulder instability(肩関節の不安定性の評価). 質問票の作成と検証。 J Bone Joint Surg Br, 1999. 81(3): p. 420- 6.
13. Preedy, V.R. and R.R. Watson, Handbook of disease burdens and quality of life measures, New York: Springer. 6 v. (lx, 4447 p.).
14. Dawson, J., et al., “Comparison of clinical and patientbased measures to assess medium term outcomes after shoulder surgery for disorders of the rotator cuff”(腱板障害に対する肩関節手術後の中期的転帰を評価するための臨床的および患者ベースの測定法の比較). Arthritis Rheum, 2002. 47(5): p. 513-9.
15. Parsons, N.R., et al., A comparison of Harris and Oxford hip scores for assessing outcome after resurfacing arthroplasty of the hip: Can the patient tell us everything we need to know.股関節表面置換術後の転帰を評価するためのハリス・スコアとオックスフォード・ヒップ・スコアの比較:患者は我々が知るべきことをすべて語ることができるのか? Hip Int. 20(4): p. 453-9.
16. Rubin, H.R., P. Pronovost, and G.B. Diette, The advantages and disadvantages of process based measures of health care quality(医療品質のプロセスベースの指標の利点と欠点). Int J Qual Health Care, 2001. 13(6): p. 469-74.
17. Beaulieu, P.A., et al., Transforming administrative data into real-time information in the Department of Surgery(外科における管理データのリアルタイム情報への変換). Qual Saf Health Care. 19(5): p. 399-404.
Courtesy of www.shouldersurgery.info
