Bibhas Roy
INLEDNING
Resultat av hälso- och sjukvården är förändringar i hälsotillståndet, vanligen till följd av en åtgärd. Att uppnå goda resultat för patientens hälsa är det grundläggande syftet med hälso- och sjukvården. Detta kan tillämpas för såväl individer som populationer. Att mäta detta har blivit en mångmiljonindustri som delvis drivs av den ökande oron i samhället. Att mäta, rapportera och jämföra resultat är kanske det viktigaste steget för att få till stånd snabba resultatförbättringar och göra bra val när det gäller att minska kostnaderna.
Kvalitetsmätningar är vanliga i produktionsprocesser, men detta kan inte fungera så bra inom hälso- och sjukvårdssektorn, eftersom kopplingarna mellan åtgärder och resultat är mycket mindre direkta, och det finns andra förvirrande faktorer som gör jämförelser svåra. Detta gör att riskjustering eller riskstratifiering är en viktig del av resultatmätningar inom hälso- och sjukvården. Det finns belägg för att en validerad riskstratifieringsmodell förbättrar noggrannheten i resultatanalysen.
Begreppet evidensbaserad praxis bygger på bevis från studier och prövningar, men resultat skapar dock ett annat sätt att tänka – en systematisk analys av resultat kan ha många fördelar genom att skapa praxisbaserad evidens.
HISTORIA
Det tidigaste försöket att rutinmässigt mäta resultat inom den moderna medicinen gjordes troligen av Florence Nightingale på 1850-talet. Detta skedde under Krimkriget och det studerade utfallet var döden. En av hennes senare publikationer om resultat innehåller dock en viktig lärdom. På grund av ett statistiskt fel trodde man att dödligheten på Londons sjukhus var omkring 90 %; det som hade beräknats var dödligheten per belagd sjukhussäng, inte dödligheten per totalt antal inlagda patienter.Codman introducerade sin idé om slutresultat i början av 1900-talet. Han definierade idén som ”den förnuftiga uppfattningen att varje sjukhus bör följa varje patient som det behandlar tillräckligt länge för att avgöra om behandlingen har varit framgångsrik eller inte, och sedan fråga: ”Om inte, varför inte?” i syfte att förhindra liknande misslyckanden i framtiden”. Tyvärr fick detta föga stöd från hans kollegor; han blev utstött och fick ingen uppskattning under sin livstid.
Försöken att standardisera och utvärdera den medicinska vården fortsatte sporadiskt och Donabedians klassiska artikel 1966 beskrev tre områden; struktur – de fysiska och personalmässiga egenskaperna i vården av patienterna; process – metoden för tillhandahållandet; och resultat – resultaten av vården. Moderna försök att mäta vårdens resultat är långt ifrån begripliga, men detta blir allt viktigare inom såväl klinisk medicin som hälsoekonomi.
UTFALLSMÅL
Krav på ett resultatmått
För att vara användbart måste ett resultatmått vara giltigt, det vill säga bedöma det som det är tänkt att bedöma, och tillförlitligt, det vill säga uppvisa ett minimum av fel. Det måste också vara lätt att administrera, vara känsligt
(kunna identifiera vad som mäts) och specifikt (kunna identifiera falska positiva resultat), samt vara responsivt (kunna mäta förändringar över tid).
Processmått är enklast att administrera, men de visar ofta bara resultatet av administrativa i motsats till kliniska åtgärder (t.ex. väntetider). Som grund för mål inom hälso- och sjukvården kan Pay-for-performance-system som ger sjukhusen incitament att fokusera på administrativa processmått vara förknippade med minskad följsamhet till kliniska processer
Kliniska resultat är svårare att utveckla och genomföra. Patientrapporterade resultat är dock mycket lättare att använda än de som kräver en klinisk komponent, t.ex. information från en röntgenbild, uppgifter om en operation eller bedömning av rörelseomfång. Det är de kliniskt rapporterade åtgärderna som ofta kompletterar de patientrapporterade resultaten. Riskjustering för patientrapporterade resultat kan också vara omöjlig utan en del som härrör från kliniker. Särskilda instrument har utvecklats för att försöka minimera risken för
1. Kliniska resultat
Klinikerrapporterat
Detta är det traditionella ”objektiva” måttet. Hälso- och sjukvårdspersonalen bedömer patienten och observationerna registreras vanligen i numeriskt format. Detta gör det möjligt att jämföra före och efter interventioner samt att göra statistiska analyser. Ett av de enklaste exemplen på denna typ av resultat är att mäta rörelseomfång.Patientrapporterad
Det ”subjektiva” måttet där data samlas in av patienten i självadministrerade frågeformulär och poängsätts av antingen kliniker eller datorer. Smärtpoäng är de enklaste poängen av detta slag.
Valet av instrument varierar från generiska, t.ex. EQ-5D (EuroQol Group, 5 Dimensions) till tillståndsspecifika, t.ex. Oxford shoulder instability score. De generiska verktygen används ofta för hälsoekonomi och de mer specifika är mer känsliga mått på specifika sjukdomar och interventioner. Det finns också mellanliggande poäng som lämpar sig för en rad olika kliniska situationer, t.ex. oxford shoulder score.
Dessa är ofta validerade mot etablerade klinikerrapporterade poäng och kan vara mer känsliga och lyhörda.
Biologiska prediktorer för resultat är inte utfall, men de måste ligga till grund för riskjusteringar när de kliniska poängen används för att jämföra vårdgivare.
Det finns poäng som använder aspekter av klinikerrapporterade samt patientrapporterade mått för att beräkna ett sammanlagt resultat. Constant shoulder score är ett sådant exempel.
Enhetsgenererad
Dessa kan ligga till grund för både kliniska och ekonomiska mål – t.ex. kan blodsockernivåer eller blodtryck mätas som en kvalitetsindikator. Vanligtvis måste dessa användas tillsammans med andra resultatmått. 2. Processmått
Processmått är mått på delar och aktiviteter inom hälso- och sjukvårdssystemet. Det är enkla mätningar (t.ex. väntetider), lätta att genomföra, har begränsade krav på riskjusteringar och ger återkoppling till såväl kliniker som andra intressentgrupper om vilka aspekter av systemet som behöver förbättras. Dessa uppgifter kan samlas in snabbt eftersom den urvalsstorlek som krävs vanligtvis är mindre än för kliniska resultat.
Det kan dock vara svårt att specificera en lämplig population för en process på grund av kliniska skäl som kontraindikationer, hälsoprioriteringar osv. Detta är också ett mindre värdefullt mått för både kliniker och patienter eftersom det för att vara giltigt måste finnas ett starkt samband mellan en process och ett kliniskt mått, något som sällan är fallet (är det mer sannolikt att patienter som ses snabbt förbättras kliniskt än de som väntar längre?) Om processmått inte är heltäckande kan de mycket väl vara vilseledande för användarna
3. Balansering av utfall
Balanseringsmått kompletterar mätningsspektrumet. De är beroende av valet av kliniska åtgärder och processmått och betraktar systemet från en annan vinkel, dvs. leder en kort vistelsetid till fler återinläggningar.Balanserande åtgärder måste vara en integrerad del av åtgärder för hela systemet för att visa på ett giltigt resultat.
TIDSPUNKT FÖR UPPDATAINSAMLING
Sampel
Det här är det klassiska sättet att samla in resultatdata för forskningsprojekt. Data samlas in under en viss tidsperiod för ett specifikt urval för att kunna omvandlas till meningsfull information som kan bevisa eller vederlägga en hypotes. Urvalsstorleken bestäms i förväg med hjälp av statistiska metoder som tar hänsyn till studiens effekt. Tekniker som randomiserade kontroller används för att minimera effekten av variationer på grund av icke-mättade förväxlingsfaktorer. Detta är grunden för de flesta ”bevis” som vi förlitar oss på i dagens ”evidensbaserade praxis”. Detta är den gyllene standarden för att fastställa orsak & effektförhållandet.På grund av deras utformning återspeglar resultaten från studierna dock inte alltid den jämförande effektiviteten av behandlingar för alla typer av patienter i rutinmässig praxis. Trots omfattande kvalitetskontroller är det svårt att upprätthålla behandlingens renhet.
Kontinuerlig
Ett pragmatiskt sätt att minska osäkerheten om behandlingarnas effektivitet är att utforma praxisbaserad evidens. Detta måste samla in omfattande information om patientens egenskaper, processer och resultat för att fastställa enskilda processers bidrag till resultaten, med kontroll för patientskillnader. Praktikbaserad evidens för förbättring av klinisk praxis kräver analys av dessa data för att få fram information. data måste omvandlas till information i realtid för maximal effektivitet, så att det kliniska teamet är medvetet om processmåtten i realtid. Det finns bevis för att detta tillvägagångssätt snabbt kan förbättra den kliniska vården
SLUTSATS
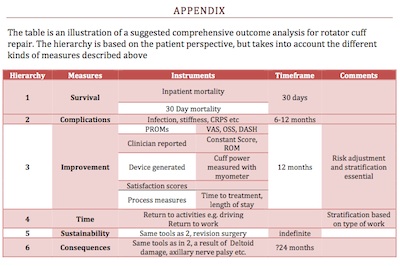
Mätning av vårdresultat är nu en viktig del av vården. De olika målgrupperna för denna information sträcker sig från patienterna själva till beslutsfattare inom hälso- och sjukvården. Inget enskilt resultatmått är tillräckligt för att på ett heltäckande sätt mäta någon aspekt av hälso- och sjukvården, och de olika instrumenten ovan måste övervägas av det multidisciplinära teamet, inklusive klinikern och patienten, för att få fram en lämplig ”uppsättning” av mått. Utmaningen är att få ett tillräckligt antal av dessa, lämpligt riskjusterade, som sedan mäts i realtid med kontinuerlig återkoppling till alla intressenter. I bilaga I beskrivs en föreslagen grupp omfattande mätningar för rotatorcuffreparation.
BILAGA
REFERENS
1. Sheldon, T.A., The healthcare quality measurement industry: time to slow the juggernaut? Qual Saf Health Care, 2005. 14(1): p. 3-4.2. Porter, M.E., What is value in health care? N Engl J Med. 363(26): p. 2477-81. 3. Orkin, F.K., Riskstratifiering, riskjustering och andra risker. Anesthesiology. 113(5): p.
1001-3. 4. Jacobs, J.P., et al., Stratification of complexity improves the utility and accuracy of
outcomes analysis in a MultiInstitutional Congenital Heart Surgery Database: Tillämpning av Risk Adjustment in Congenital Heart Surgery (RACHS1) och Aristotle Systems i Society of Thoracic Surgeons (STS) Congenital Heart Surgery Database. Pediatr Cardiol, 2009. 30(8): s. 1117-30.
5. Horn, S.D. and J. Gassaway, Practicebased evidence study design for comparative effectiveness research. Med Care, 2007. 45(10 Supl 2): s. S50-7.
6. Nightingale, F., Notes on hospitals (3rd ed.) . Redaktör. 1863, Longman, Green, Longman, Roberts och Green: London.
7. Iezzoni, L.I., 100 äpplen delade av 15 röda sillar: en varnande berättelse från mitten av 1800-talet om att jämföra dödligheten på sjukhus. Ann Intern Med, 1996. 124(12): s. 1079- 85.
8. EA, C., The Shoulder: Ruptur av supraspinatus senan och andra skador i eller kring den subakromiala slemsäcken. 1934, Boston: Thomas Todd Co.
9. Donabedian, A., Utvärdering av kvaliteten på den medicinska vården. Milbank Mem Fund Q, 1966. 44(3): p. Suppl:166-206.
10. Pynsent, P.B., Att välja ett resultatmått. J Bone Joint Surg Br, 2001. 83(6): p. 792-4. 11. Glickman, S.W., et al., Alternative payforperformance scoring methods: implications for quality improvement and patient outcomes. Med Care, 2009. 47(10): p. 1062-8.
12. Dawson, J., R. Fitzpatrick och A. Carr, The assessment of shoulder instability. Utveckling och validering av ett frågeformulär. J Bone Joint Surg Br, 1999. 81(3): p. 420- 6.
13. Preedy, V.R. och R.R. Watson, Handbook of disease burdens and quality of life measures, New York: Springer. 6 v. (lx, 4447 s.).
14. Dawson, J., et al., Comparison of clinical and patientbased measures to assess medium term outcomes following shoulder surgery for disorders of the rotator cuff. Arthritis Rheum, 2002. 47(5): p. 513-9.
15. Parsons, N.R., et al., A comparison of Harris and Oxford hip scores for assessing outcome after resurfacing arthroplasty of the hip: can the patient tell us everything we need to know. Hip Int. 20(4): s. 453-9.
16. Rubin, H.R., P. Pronovost och G.B. Diette, The advantages and disadvantages of process based measures of health care quality. Int J Qual Health Care, 2001. 13(6): p. 469-74.
17. Beaulieu, P.A., et al., Transforming administrative data into realtime information in the Department of Surgery. Qual Saf Health Care. 19(5): s. 399-404.
Courtesy of www.shouldersurgery.info
.
