- Introdução
- Síndrome da Dor Patelofemoral
- Instabilidade Patelofemoral: Subluxação e Luxação
- Artrose Patelofemoral
>
>
>
Introdução
>
Pressão, inchaço, rigidez, ou uma sensação de encurvadura no joelho pode sinalizar a presença de uma grande variedade de condições ou lesões que podem afectar a população em geral. Mas os pacientes que lesionam ou agravam sua articulação patelofemoral, onde a extremidade do fêmur (o osso longo da coxa) encontra a patela (a rótula), ou aqueles que desenvolvem artrite somente nessa porção do joelho, freqüentemente têm queixas específicas, como dor com escada especialmente descendente, dor com sentado prolongado, e dor passando de uma posição sentada para uma posição de pé. Eles também podem ter características anatômicas que os colocam em risco pela sua condição.
Procurar pronta atenção médica para lesões ou doenças que afetam a articulação patelofemoral pode ajudar a avaliar o grau de risco presente e minimizar ou prevenir novas lesões.
No joelho saudável, os ossos que compõem a articulação patelofemoral movem-se suavemente uns contra os outros à medida que a articulação é dobrada ou estendida, com a rótula a deslizar numa ranhura ou tróclea do fémur (a ranhura também pode ser referida como o sulco). Um dos três compartimentos no joelho, juntamente com o compartimento lateral no exterior do joelho e o compartimento medial no interior, a articulação patelofemoral é apoiada e estabilizada por uma complexa rede de ligamentos, tendões e outros tecidos moles.
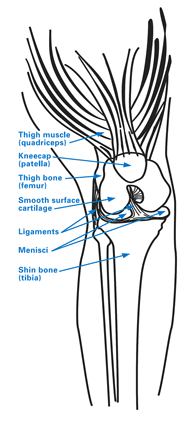
Figure 1: Diagrama da anatomia do joelho, incluindo o compartimento patelofemoral, que se encontra atrás da rótula (patela).
Problemas que afectam a articulação patelofemoral incluem mais frequentemente dor, instabilidade (subluxações ou luxações da rótula – quando a rótula se move parcial ou totalmente para fora da ranhura no fémur) e artrite.
Síndrome da dor patelofemoral
Síndrome da dor patelofemoral descreve dor na articulação patelofemoral (rótula e parte frontal do fêmur) que é devido ao uso excessivo e não a uma lesão traumática. Embora esta dor possa tornar-se aparente primeiro durante actividades atléticas como a corrida, é também evidente com as actividades diárias. Os pacientes frequentemente notam-na ao subir – e especialmente descer – escadas, depois de se sentarem durante muito tempo, com a transição de sentar para ficar de pé, e ao agachar-se, ajoelhar-se e aungir-se. O uso de saltos altos também pode exacerbar os sintomas. A dor é normalmente menos pronunciada quando se caminha em terreno plano.
Outros nomes para a síndrome da dor patelofemoral incluem condromalácia patelar (uma referência à degeneração da cartilagem na rótula) e joelho do corredor ou joelho do moviegoer.
De acordo com Beth Shubin Stein, médica, cirurgiã ortopédica assistente no HSS, ao exame, a dor é frequentemente encontrada nas margens inferior e exterior da rótula – debaixo da rótula e na parte exterior do joelho. Entretanto, os pacientes também podem sentir dor mais difusa em toda a articulação quando há inflamação mais grave.
“Os pacientes com essa síndrome têm uma distribuição desigual de estresse ou carga sob a rótula que está causando dor”, explica o Dr. Shubin Stein. Às vezes, isto é devido a uma inclinação anormal da rótula que pode ser vista na radiografia, mas também pode ser vista no ajuste de radiografias normais secundárias à fraqueza nos grandes grupos musculares da perna. “É como se a articulação fosse como um balancim que tem demasiadas crianças de um lado. Essa tensão extra desse lado do balancim é semelhante à que uma área do joelho está sujeita cada vez que você dobra e endireita a articulação.”
Porque a dor patelofemoral inibe o músculo quadríceps (o músculo principal na frente da coxa) de fazer seu “trabalho” de descarregar o estresse sobre a rótula, uma vez que a dor ocorre, ela freqüentemente progride.
Síndrome da dor patelofemoral – assim como outros problemas com a rótula – são vistos com muito mais freqüência nas mulheres do que nos homens. As mulheres ficam naturalmente de pé e agachadas numa posição mais valgizante ou de joelhos, uma postura que automaticamente puxa a patela para fora da perna e coloca o joelho em risco para esta distribuição desigual do stress.
Músculos demasiado apertados e tecidos moles que suportam o joelho, incluindo os músculos do tendão e a banda iliotibial (TI) (o tecido conjuntivo que corre pelo lado exterior da coxa até à patela) também podem levar à condição. Por outro lado, mulheres com hipermóveis, tecidos moles soltos também podem desenvolver a síndrome devido à fraqueza e à incapacidade dos músculos de apoio para equilibrar ou descarregar a patela, permitindo assim que esta seja afastada lateralmente da troquela.
Os cirurgiões ortopédicos e especialistas em medicina desportiva avaliam a dor patelofemoral com um exame físico completo que inclui a avaliação de quaisquer desequilíbrios que possam estar presentes desde os pés até aos quadris. Além de uma patela inclinada, a dor pode ser exacerbada por outros fatores que colocam stress extra no osso, incluindo pés chatos, rotação anormal dos quadris, aperto da banda TI e flexores dos quadris. Imagens de RM e radiografias são frequentemente obtidas para avaliar os ossos, alinhamento e superfícies das cartilagens da rótula e da troqueléia.
Tratamento
A maioria das pessoas com síndrome da dor patelofemoral pode ser tratada não operatoriamente, de acordo com a Dra. Sabrina Strickland, associada a cirurgiã ortopedista assistente da SSH. O primeiro objetivo do tratamento é “acalmar o joelho” com medicamentos anti-inflamatórios, aplicação de gelo e repouso relativo. Os pacientes também devem alterar quaisquer atividades que estejam exacerbando a condição, evitando a participação em esportes de impacto, exercícios de alta intensidade, agachamento ou alongamentos e minimizando a subida de escadas, pelo menos temporariamente. Nos casos em que um problema anatômico como os pés chatos desempenha um papel, a ortopedia pode ser prescrita. Em pacientes que correm, se irregularidades no pouso – como pronação ou supinação – estão contribuindo para a dor, um sapato diferente pode ser necessário. Em alguns casos, uma injeção de cortisona pode ser útil para diminuir a inflamação no joelho, para que o paciente possa tolerar um programa de alongamento e fortalecimento.
Um regime de fisioterapia é iniciado para soltar tecidos apertados se presentes, e para melhorar a força estrutural em toda a perna e quadril. Em alguns casos, quando a fisioterapia não produz a melhoria esperada, são obtidas outras imagens como a ressonância magnética com seqüências especializadas para detectar alterações precoces da cartilagem. Ocasionalmente é realizada uma análise de corrida na SSH, pois pode revelar uma anormalidade de marcha subjacente que precisa ser tratada.
Alguns pacientes que procuram cuidados na SSH para a síndrome da dor patelofemoral o fazem devido à dor persistente após se submeterem a uma cirurgia chamada liberação lateral. “Este é um procedimento bastante simples no qual o cirurgião usa uma pequena câmera e instrumentos para liberar o retináculo, tecido que atua como um envelope ao redor do joelho e corre ao longo do exterior da articulação”, diz o Dr. Shubin Stein. A dor contínua indica que outros fatores que contribuem para a síndrome não foram abordados.
“A liberação lateral pode ser útil em conjunto com uma cirurgia maior, como uma osteotomia do tubérculo tibial ou uma reconstrução do ligamento patelofemoral medial (MPLF) como parte do equilíbrio geral dos tecidos moles”, diz o Dr. Shubin Stein, “mas como um procedimento isolado é apropriado apenas para um subconjunto muito pequeno de pacientes”. Estes incluem indivíduos que têm uma rótula inclinada e cartilagem intacta, e que não responderam a uma terapia física extensiva. Esta é a esmagadora minoria de pacientes com a síndrome, mais de 95% destes pacientes não requerem cirurgia.
Subluxação e Luxação Patelofemoral (Instabilidade da Patela)
Patientes que têm um problema de rastreamento na articulação patelofemoral – a patela não fica na ranhura do fêmur – são vulneráveis a um espectro de condições. Estas incluem subluxações, nas quais a patela escorrega parcialmente mas não completamente para fora da troquela, assim como deslocamentos, uma lesão traumática na qual os tecidos moles são danificados à medida que a patela “salta” completamente a pista e depois volta ao lugar à força. Como o osso sempre se desloca para fora, o ligamento no interior – o ligamento patelofemoral medial (MPFL) rasga ou estica.
As pessoas que experimentam um deslocamento da patela pela primeira vez o fazem freqüentemente enquanto participam de esportes, fazendo com que o joelho se afivele repentinamente e elas caem. “Como as lágrimas de LCA muitas vezes acontecem da mesma maneira, e porque são muito mais comuns que os deslocamentos de patela, é importante descartar uma lágrima de LCA. Em casos raros, um paciente entra com uma laceração do LCA e é descoberto que também teve uma luxação da patela”, diz o Dr. Shubin Stein.
Os sinais físicos de luxação incluem um inchaço significativo do joelho e um “sinal de apreensão”, uma resposta ansiosa ao ortopedista traduzindo a patela para fora e tentando imitar a luxação. Uma RM após a luxação da rótula revela danos no ligamento, hematomas no interior do osso da rótula e no exterior do fémur que ocorrem quando a rótula “recoloca” de novo no lugar. A RM também é útil na avaliação do joelho para evidência de lesão da cartilagem, muito comum após luxações.
Fator de risco para luxação
As pessoas em risco de subluxação e luxação incluem tanto mulheres jovens que são articuladas soltas, como atletas que podem experimentar uma luxação mais traumática enquanto praticam seu esporte. (Subluxação e luxações ocorrem em homens e rapazes, mas com muito menos frequência). Os indivíduos desses grupos compartilham variações anatômicas específicas comuns que agora são amplamente reconhecidas como fatores de risco. Estes incluem;
- uma ranhura rasa (ou mesmo ausente) na tróclea ou no fémur
- uma inserção anormal do tendão patelar na tíbia (canela)
- joelhos de bater
- rótula alta
No caso de uma ranhura rasa (pista), a patela não é tão bem controlada como pela ranhura profunda que está presente numa articulação patelofemoral normal. Como resultado, é necessária menos energia para forçar a patela a partir do seu trajeto.
Patientes com desalinhamento que resulta de uma postura ajoelhada de batida estão sujeitos a uma força maior que a normal na patela, que puxa o osso para fora, para fora da ranhura troquelar, e para fora do joelho. Em um joelho normal, o tendão que liga a patela à tíbia mantém uma força que está em linha com a patela, (rastreamento em alinhamento com a ranhura trocolear). Os ortopedistas utilizam um índice chamado TT-TG (sulco troquelar da tuberosidade tibial) para medir o grau de desalinhamento presente e orientar as recomendações de tratamento.
Indivíduos com patela alta, uma patela ou rótula que esteja localizada mais acima no fêmur do que o normal também estão em maior risco de luxação, pois a patela deve percorrer uma distância maior durante a flexão do joelho antes de se envolver totalmente no sulco ou trilha do fêmur. A articulação é particularmente vulnerável à instabilidade durante esse período.
“Embora a luxação seja muito dolorosa”, observa o Dr. Strickland, “após o joelho acalmar e retornar à linha de base, pode haver pouca ou nenhuma dor entre os episódios de instabilidade. A dor e a instabilidade nem sempre andam de mãos dadas”. Isso pode ser problemático, uma vez que pacientes que estão livres de dor podem retardar a procura de tratamento apesar dos episódios recorrentes de instabilidade, enquanto os danos das cartilagens continuam a progredir a cada luxação ou subluxação.
Tratamento
“O padrão de tratamento para luxações pela primeira vez é o tratamento não-operatório, onde permitimos que os ligamentos rasgados cicatrizem por si mesmos”, diz o Dr. Shubin Stein. Entretanto, uma RM é importante para avaliar o grau de dano que ocorreu mesmo após uma luxação. A cirurgia é necessária se um pedaço de osso ou um pedaço de cartilagem foi deslocado, resultando em um corpo solto – já que estes podem causar travamento, encurvadura, ou dor adicional no joelho se não forem tratados. Este tipo de lesão também pode ser referido como uma fractura osteocondral. Nestes pacientes, a cirurgia é realizada para remover o corpo solto ou repará-lo e estabilizar a patela ao mesmo tempo.
Em pacientes que não requerem cirurgia, o joelho é normalmente imobilizado em uma tala ou cinta por alguns dias ou semanas para permitir que o joelho se acalme e para que o inchaço e a dor diminuam. O ortopedista também pode drenar líquido do joelho para reduzir o desconforto na primeira consulta se houver um inchaço considerável. A fisioterapia é o tratamento primário após uma primeira luxação e é iniciada nas primeiras 1-2 semanas após a luxação, para alcançar uma amplitude de movimento e força normais. A fisioterapia após uma luxação geralmente continua entre 2-3 meses e pode levar de 4 a 5 meses para que alguns atletas voltem ao seu nível de jogo pré-lesão.
Quando um paciente tem luxação da rótula ou da rótula, ele corre um risco maior de que isso aconteça novamente, seja sob a forma de subluxação ou de luxação total. Embora os ligamentos lesionados “se encham” e curem durante a recuperação, estas estruturas são geralmente estiradas da lesão e são menos capazes de controlar a patela – contribuindo ainda mais para o risco de outro episódio de instabilidade.
As estatísticas mostram que este risco de ter outra luxação ou subluxação após uma primeira luxação está algures entre 20-40%; e que após a segunda luxação o risco de recidiva é superior a 50%. Os pacientes mais jovens (com menos de 25 anos) correm um risco ainda maior, especialmente aqueles em que as placas de crescimento (um local nas extremidades do osso onde é produzido novo tecido e o crescimento ósseo continua até a maturidade esquelética) ainda estão abertas, com taxas de redislocação que chegam a 70%.
A cirurgia para estabilizar a tampa do joelho é recomendada para indivíduos que tenham experimentado mais de uma luxação. “Não só queremos estabilizar o joelho para que o paciente possa voltar aos esportes ou às atividades diárias, mas mais importante ainda, queremos proteger a cartilagem sob a rótula para evitar o desenvolvimento de artrite nestes pacientes geralmente jovens”, diz o Dr. Strickland. O dano da cartilagem pode ocorrer com cada evento de instabilidade e as estatísticas mostram que algum dano é aparente na RM em mais de 70% dos casos.
Dependente dos fatores de risco subjacentes para instabilidade, o cirurgião ortopédico pode realizar um procedimento de tecido mole ou um procedimento ósseo. Os procedimentos com tecidos moles envolvem ou a reparação – ou mais frequentemente a reconstrução – do ligamento patelofemoral medial rasgado (MPFL).
Repair do ligamento pode ser possível se o paciente procurar tratamento prontamente e não tiver sofrido qualquer luxação prévia. Mas, na maioria dos casos, o cirurgião ortopedista retira tecido de outro lugar (geralmente um tendão do tendão do tendão do joelho) de um doador ou do próprio corpo do paciente e constrói um novo ligamento.
A cirurgia de realinhamento ou cirurgia de realinhamento é aconselhada quando o paciente tem uma anormalidade anatômica na qual o tendão da patela se prende à tíbia de tal forma que há uma forte tração lateral ou lateral da patela. Para corrigir o alinhamento, o cirurgião ortopedista move uma pequena porção de osso onde o tendão se fixa e o reposiciona em um local na tíbia que elimina a tensão lateral e permite que o tendão guie a patela efetivamente para dentro da ranhura. Esta cirurgia é chamada de osteotomia ou transferência de tubérculo tibial.
Oteotomia também ajuda a compensar o risco associado a uma patela alta (patella alta). Ao reposicionar o tendão para uma colocação mais adequada, o cirurgião pode “baixar” a patela para o nível adequado, aproximando assim a patela da ranhura troquelar superior, reduzindo a distância que tem de percorrer para entrar na ranhura. Isto minimiza o risco de subluxação ou luxação patelofemoral nos estágios iniciais da flexão.
Este tipo de cirurgia produz bons resultados mas não é um procedimento que possa ser realizado em pessoas jovens com placas de crescimento abertas. Para estes pacientes, o cirurgião pode optar por apoiar o paciente até que as placas de crescimento se fechem ou, se sentirem que o paciente está em risco significativo de luxações repetidas, podem optar por fazer a operação de tecidos moles para reduzir o risco e, em seguida, esperar até que as placas de crescimento se fechem para fazer a transferência do tubérculo tibial (cirurgia óssea). Em alguns pacientes, tanto um procedimento com tecido mole como um com osso pode ser apropriado. Ambas as cirurgias produzem resultados muito confiáveis na estabilização do joelho com uma taxa de sucesso de 85-90%, observa o Dr. Shubin Stein.
Patientes com instabilidade patelar devido ao mal alinhamento costumam ter problemas em ambos os joelhos, tenham ou não deslocado ambas as articulações. Se o paciente sofreu um deslocamento em ambos os joelhos, o ortopedista abordará primeiro o joelho mais severamente afetado, e depois estabilizará o outro posteriormente, a fim de evitar danos na cartilagem.
A recuperação da cirurgia de estabilização do joelho leva de 6 a 9 meses, e envolve tanto a fisioterapia extensiva como a modificação da atividade.
Em pacientes que tenham danificado ou perdido alguma cartilagem como resultado de um ou mais eventos de instabilidade, o cirurgião ortopédico pode recomendar um procedimento para reparar ou regenerar a cartilagem danificada que reveste a articulação. “Embora nenhum método funcione perfeitamente, pacientes com defeitos de cartilagem resultantes da instabilidade têm mais probabilidade de se beneficiar das técnicas atuais de reparo da cartilagem do que pacientes com osteoartrite generalizada do joelho”, o Dr. Shubin Stein observa.
“Em um evento traumático como um deslocamento, se ocorrer dano na cartilagem, geralmente significa que um pedaço isolado ou pedaço de cartilagem saiu e que o resto permaneceu intacto. O preenchimento deste defeito com cartilagem de outra parte do joelho do paciente ou do tecido doador pode ser uma opção de tratamento eficaz”
Os bons resultados comparativamente previsíveis dos procedimentos de estabilização do joelho, são apenas uma razão pela qual os cirurgiões ortopédicos enfatizam a importância de estabilizar o joelho antes que a lesão da cartilagem ocorra ou progrida. No entanto, a pesquisa na regeneração da cartilagem continua ativa e está mostrando resultados promissores.
Artrite Patelofemoral (Artrite de Joelho)
Síndrome da dor patelofemoral, a artrite patelofemoral do joelho é caracterizada pela dor e rigidez e frequentemente inchaço na parte frontal do joelho que tipicamente piora ao andar em terreno inclinado, subir e descer escadas, agachar-se ou levantar-se de uma posição sentada.
Artrose femoropatelar é diagnosticada quando há perda significativa de cartilagem da superfície articular da rótula e da troquela (ranhura). O diagnóstico é restrito à artrite vista apenas neste compartimento do joelho; se os compartimentos medial e lateral forem afectados, a osteoartrite generalizada do joelho é o diagnóstico provável. (Como em outras afecções da articulação patelofemoral, é mais frequentemente visto em mulheres.
As pessoas que desenvolvem artrite patelofemoral geralmente recebem um dos três diagnósticos:
- artrite pós-instabilidade, o resultado do dano da cartilagem que ocorre com múltiplas luxações ou subluxações na articulação
- artrite pós-traumática, dano da cartilagem que resulta de uma queda ou outra lesão traumática no joelho que depois progride com o tempo para a artrite, ou
- osteoartrite de sobrecarga, uma condição que se assemelha à osteoartrite em qualquer outra articulação, i.e., um desbaste gradualmente progressivo da cartilagem relacionado com o “desgaste normal” que, neste caso, se restringe a, ou começa no compartimento patelofemoral do joelho.
Tratamento
Tratamento para a artrite patelofemoral começa sempre com medidas não operatórias. Estas incluem adaptações na atividade, tais como evitar escadas, limitar agachamentos e alongamentos e diminuir esportes de impacto; fisioterapia para esticar e fortalecer os músculos ao redor; e uso de medicamentos como acetaminofen ou antiinflamatórios não-esteróides (AINEs) para aliviar a dor.
Para pacientes com artrite leve a moderada que estão experimentando uma crise aguda de sua condição com inchaço, injeções de esteróides, que reduzem a inflamação, podem ser eficazes. Bons resultados também estão sendo observados com a viscosupplementação, na qual uma substância que imita o líquido sinovial natural é injetada na articulação para ajudar a lubrificá-la e minimizar a fricção. Em pacientes com excesso de peso, a perda de peso pode ajudar a reduzir a quantidade de stress aplicada no joelho. A artrite patelofemoral é geralmente inútil em pessoas com artrite patelofemoral.
Pessoas com artrite patelofemoral que não respondem ao tratamento não cirúrgico podem ser candidatas a uma substituição parcial do joelho, também chamada de substituição da articulação patelofemoral ou substituição unicompartimental do joelho. Este procedimento, permite ao cirurgião ortopedista substituir apenas a área afetada do joelho, a articulação patelofemoral, e deixar intactos os compartimentos medial e lateral saudáveis. (Cirurgias unicompartimentais para tratar a artrite em cada um desses compartimentos também são uma opção para pacientes com artrite nessas porções do joelho.)
Durante este procedimento o cirurgião ortopedista remove a cartilagem danificada e uma pequena quantidade de osso da superfície articular da patela e a substitui por um botão plástico cimentado de alta densidade ou implante de patela. A cartilagem danificada e uma pequena quantidade de osso são também removidos da superfície articular do sulco troquelar, que é substituído por um laminado metálico muito fino, que é cimentado no local. “O objetivo é eliminar o atrito e restaurar um movimento de deslizamento suave na articulação”, explica o Dr. Shubin Stein.
Os cirurgiões ortopédicos estão agora obtendo excelentes resultados com a substituição da articulação patelofemoral, observa o Dr. Shubin Stein, resultados que são comparáveis aos obtidos com a substituição total do joelho.
Além da substituição parcial do joelho, pacientes com artrite pós-instabilidade devido ao mal alinhamento também podem necessitar de procedimentos com tecidos moles e/ou cirurgia de transferência de osteotomia ou tuberculose tibial (descrita na seção sobre instabilidade patelar) para realinhar o joelho. Isto atenua a possibilidade de deslocamentos posteriores. Pacientes que requerem mais de um procedimento podem fazê-los em etapas ou durante uma única operação.
“Determinar se a artrite é o resultado de um problema de alinhamento, ou se é o início de um processo contínuo que eventualmente irá afetar todo o joelho é extremamente importante”, observa o Dr. Strickland. Os pacientes que se dão melhor com a artrite patelofemoral são aqueles em que não se espera que a artrite progrida: aqueles com artrite pós-instabilidade e aqueles com artrite pós-traumática, “Estes são pacientes que provavelmente nunca precisarão de uma substituição total do joelho”
Muitos dos pacientes que o Dr. Strickland vê, são pacientes sem um histórico de instabilidade ou trauma. Eles têm artrite patelofemoral isolada onde é provável que seja a primeira ou a apresentação precoce de osteoartrite que pode progredir em algum momento para envolver o resto do joelho. Estas são tipicamente mulheres na faixa dos 50 ou 60 anos que sentem dor e rigidez durante certas actividades e a transição de sentar para ficar de pé. O joelho não é doloroso com todas as actividades e são capazes de andar em superfícies planas sem desconforto. Embora os sintomas estejam restritos ao compartimento patelofemoral no momento do diagnóstico, algumas alterações artríticas podem ser observadas em imagens do restante do joelho.
“Quando discuto opções cirúrgicas com estes pacientes, informo-os que embora uma substituição do joelho patelofemoral aborde seus sintomas, não podemos saber com absoluta certeza se eles eventualmente necessitarão de uma substituição total do joelho. No entanto, há inúmeras vantagens na substituição parcial do joelho, incluindo uma recuperação muito mais rápida, e a sensação de que o joelho ainda se sente ‘normal'”, observa o Dr. Strickland.
Para muitos desses pacientes, a promessa de uma diminuição da dor e de uma melhora na função por anos futuros é aceitável. Se uma substituição total do joelho se tornar necessária, sua substituição parcial do joelho não comprometerá os resultados desta cirurgia subsequente.
Procura de Tratamento para Distúrbios Patelofemorais
Com uma gama de procedimentos não-operatórios e cirúrgicos eficazes disponíveis, as pessoas com distúrbios patelofemorais agora têm uma chance melhor do que nunca de voltar à função sem dor. No entanto, como a dor e instabilidade patelofemoral podem facilmente progredir para a artrite patelofemoral se não forem tratadas, indivíduos com estes sintomas são aconselhados a procurar uma avaliação precoce.
“Para ajudar a garantir um bom resultado no tratamento, procure um ortopedista especializado em distúrbios patelofemorais”, aconselha o Dr. Shubin Stein. “Encontrar um cirurgião ortopedista treinado em medicina esportiva é um bom lugar para começar”.
Se você quiser mais informações sobre o tratamento de distúrbios patelofemorais no HSS, por favor visite o Serviço de Referência Médica ou ligue para 1.877.606.1555.
Sumário de Nancy Novick
Atualizado: 26/10/2016
Autores

Cirurgião Ortopedista Associado do Hospital de Cirurgia Especial
Professor Associado de Cirurgia Ortopédica, Weill Cornell Medical College

Associate Attending Orthopedic Surgeon, Hospital for Special Surgery
Associate Professor of Orthopaedic Surgery, Weill Cornell Medical College
