- Escrito pelo Dr Gabriel Scripcaru e pelo Dr Predrag Nikolic
- Histórico cutâneo paciente
- Carcoma de células escamosas (SCC)
- Características clínicas
- Características de alto risco
- Carcinoma basocelular (BCC)
- Características clínicas
- Características de alto risco
- Passos antes da remoção de SCC/BCC
- Confirmar o diagnóstico e notas sobre o relatório histológico
- A excisão cirúrgica é o tratamento de escolha tanto para CEC quanto para CEC
- Aspecto adicional do tratamento
- Opções não cirúrgicas para CEC
- Sobre os autores
- Patologistas locais perto de si
Escrito pelo Dr Gabriel Scripcaru e pelo Dr Predrag Nikolic
Conhecendo as características clínicas definidoras de vários tipos de cancro de pele, e uma abordagem adequada à biópsia, são essenciais para o seu diagnóstico e gestão. Nunca é demais salientar a importância de um diagnóstico atempado, com vista a alcançar o melhor resultado possível e minimizar as complicações.
Este artigo visa discutir o carcinoma espinocelular (CEC) e o carcinoma basocelular (CEC), dois dos mais comuns cânceres Carcinoma basocelular (CEC) na Austrália.
Histórico cutâneo paciente
É importante registrar o histórico cutâneo relevante do paciente antes de completar uma verificação cutânea de corpo inteiro ou examinar uma lesão particularmente relativa a lesão nova ou mutável, incluindo:
- História familiar de cânceres de pele
- Cânceres de pele anteriores
- Execisões anteriores
- Oncupação
- Pasta exposição UV/queimadura solar, incluindo o uso de solários
- Frequência de proteção solar
>
>
>
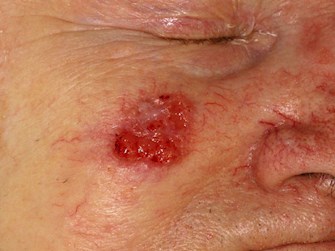
Carcoma de células escamosas (SCC)
 |
 |
| Características clínicas | Histologia |
SCC é um tumor epitelial maligno de queratinócitos que surge mais comumente ao sol…pele danificada. A grande maioria dos casos está associada a queratose actínica (solar) pré-existente, carcinoma espinocelular in situ, ou ambos. Os CECs são responsáveis por quase 30% dos cânceres de pele não melanoma.
alguns CECs podem estar associados ao papilomavírus humano, inflamação crônica ou radioterapia.
Do ponto de vista histológico, essas lesões podem ser bem diferenciadas, moderadamente diferenciadas ou pouco diferenciadas. O grau de diferenciação é um marcador essencial de progressão, risco de metástase e prognóstico. Muitas lesões apresentam áreas de diferentes graus de diferenciação, porém, a pior área deve ser considerada quando finalmente se classifica a lesão. É a área menos diferenciada que finalmente determina o manejo e o prognóstico.
SCC com diferenciação basalóide focal ou carcinoma basosquâmico, é considerada uma lesão moderadamente diferenciada. Os CECs pouco diferenciados caracterizam-se pela ausência de queratinização. Os CEC podem ser de crescimento lento ou rápido. Em alguns casos, mudanças clínicas significativas podem ser evidentes dentro de meses, ou mesmo semanas.
Características clínicas
- Menor vermelho, mancha escamosa
- Pápula ou nódulo de crescimento lento ou rápido
- Ulceras não cicatrizantes ou hemorragia recorrente
- Pode ser tenro ao toque
- Pode ser pigmentado, levantando a suspeita clínica de uma lesão pigmentada
Características de alto risco
- CECs encontrados na cabeça e pescoço são considerados de alto risco
- Ocorrência em pacientes imunossuprimidos ou em locais de patologia ou trauma anteriores (e.g. cicatrizes de queimaduras, cicatrizes de radiação, úlceras crónicas/sinais)
- O crescimento do tumor é rápido, tem um diâmetro >20mm, margens mal definidas, mudança de campo, fixo a estruturas subjacentes, localizado sobre estruturas importantes ou numerosos tumores
- O paciente experimenta sintomas que sugerem invasão perineural (e.Por exemplo, formigamento, dor, paraestesia, formigamento, disestesia ou comprometimento da função motora)
- Quando uma biópsia foi realizada, as características histopatológicas de alto risco incluem: espessura do tumor >6 mm, invasão além da subcutis, invasão linfovascular ou padrão de alto risco de invasão perineural, tumores pouco diferenciados e/ou subtipos agressivos (por exemplo infiltrativo/desmoplástico, sarcomatóide)
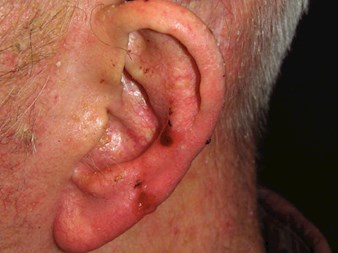
Carcinoma basocelular (BCC)
|

|
| Carcinoma basocelular (BCC) | Histologia |
Carcinoma basocelular (BCC) é um carcinoma…crescendo tumores localmente invasivos, que surge mais comumente na pele danificada pelo sol, a partir da camada basal da epiderme. A progressão da doença geralmente assume a forma de destruição do tecido local, mas raramente progride para metástases.
Histologicamente, os tumores apresentam vários padrões arquitectónicos: nodular, superficial (que pode representar uma fase inicial de um padrão nodular), superficial multifocal, infiltrativa, micronodular, morfoética e metatípica (ou seja, diferenciação escamosa ou sebácea). Muitas vezes, um padrão misto é observado na mesma lesão.
Factores relacionados com a doença e a presença de características de alto risco determinam o curso do tratamento. O BCC é o câncer mais comum em humanos e é responsável por quase 70% dos cânceres de pele não melanoma.
Características clínicas
- Pápula, placa ou nódulo perolado e translúcido
- Área seca e escamosa, brilhante e de cor pálida ou rosa vivo
- Sangria ou ulceração recorrente
- Pode ser pigmentado, levantando a suspeita clínica de uma lesão pigmentada
>
>
>
Características de alto risco
- BCCs de cabeça e pescoço >10 mm são considerados tumores de alto risco
- BCCs de tronco e extremidades >20 mm são considerados tumores de alto risco
- Subtipos histológicos agressivos (e.g. micronodular, infiltrativa, morfoética ou basosquêmica/metatípica)
- Sintomas indicando invasão perineural (por exemplo, formigamento, dor, paraestesia, formigamento, disestesia, comprometimento da função motora)
- Fixação a estruturas subjacentes
- Disposição genética do paciente (e.g. Síndrome de Gorlin ou Xeroderma pigmentosum) e uso de imunossupressores
Passos antes da remoção de SCC/BCC
Prior à excisão do tumor, o diâmetro deve ser medido e registrado. A medição do tumor após a excisão não é precisa devido à retracção do tecido, que ocorre após a excisão e durante a fixação e processamento da amostra. O plano da secção examinada histologicamente é relevante para a distância do tumor até à margem mais próxima, portanto, não representa necessariamente a maior dimensão do tumor.
Confirmar o diagnóstico e notas sobre o relatório histológico
Em primeira instância, as opções cirúrgicas incluem uma biópsia raspada ou perfurada para fins de diagnóstico, ou uma excisão curativa completa sem diagnóstico prévio do tecido. A excisão curativa primária é geralmente realizada em casos de alta suspeita clínica ou a pedido do paciente.
Uma biópsia punctiforme tem a vantagem de incluir o aspecto mais profundo da lesão e é facilmente processada com menor risco de artefatos teciduais.
Dependente do seu tamanho, uma biópsia por barba pode revelar melhor o padrão arquitectónico e pode incluir uma porção maior da lesão, no entanto, pode não incluir o aspecto mais profundo do tumor e pode ser propensa a artefactos, se for demasiado fina. Uma barba mais grossa é preferível para evitar dobras ou fragmentações que possam prejudicar significativamente a avaliação histológica. Uma biópsia de barbear mais espessa também proporciona uma melhor percepção da profundidade do tumor e da sua arquitectura. É importante notar que as margens não podem ser avaliadas com precisão em uma biópsia de punção ou barbear, embora pequenas lesões possam muitas vezes ser completamente excisadas empregando um desses tipos de biópsia. A presença de margens claras pode ser mencionada nesses casos no relatório histológico, porém a correlação clínica é essencial ao determinar a necessidade de excisão posterior.
A excisão cirúrgica é o tratamento de escolha tanto para CEC quanto para CEC
Não há uma recomendação clara baseada em evidências em relação à margem mínima de excisão. Fatores como o estado de risco do tumor, acessibilidade cirúrgica, idade do paciente, co-morbidades e capacidade de cicatrização de feridas devem ser considerados ao se decidir sobre a margem de excisão.
Orientações clínicas são regularmente comunicadas e atualizadas em publicações e em conferências. Independentemente das directrizes seguidas pelo clínico, é importante notar que, devido à retracção dos tecidos, as margens histológicas relatadas podem ser tão pouco como metade da margem clínica medida no momento da cirurgia.
O relatório histológico indica a eliminação das margens nos planos de secção examinados, em vez de representar uma garantia absoluta de excisão completa do tumor. A reexcisão, com as mesmas margens clínicas recomendadas na excisão inicial, deve ser tentada quando as margens envolvidas são relatadas.
Em aproximadamente 50% dos casos em que um tumor estava presente nas margens da biópsia, ou nas margens da excisão na amostra inicial, não haverá mais tumor residual na amostra reexcisada. Isto é explicado pelo facto de uma quantidade mínima de tumor residual na borda da biópsia inicial ter sido erradicada pela resposta imunitária e pelo processo regenerativo que levou à reparação e cicatrização após a intervenção cirúrgica inicial.
Aspecto adicional do tratamento
Em casos de CEC com invasão perineural (PNI) ou invasão linfovascular (IVL), o paciente deve ser encaminhado para um especialista (oncologista de radiação ou unidade de cancro da pele hospitalar). Em casos de IVL, investigações adicionais em vista do estadiamento podem ser indicadas, enquanto em casos de PNI, terapia adjuvante, como radioterapia, pode ser empregada.
Opções não cirúrgicas para CEC
Não semelhantes em casos de CEC, existem opções não cirúrgicas para um subconjunto de CEC. A crioterapia, curetagem e cautério podem ser usados em combinação em pacientes que não toleram cirurgia. Os CCV raramente se apresentam com IVL. Esses casos devem ser tratados como um CCV moderadamente diferenciado com IVL. O PNI é uma ocorrência mais frequente em CEC de alto risco. A radioterapia pode ser indicada nestes casos e o paciente deve ser encaminhado a um especialista (oncologista de radiação ou unidade hospitalar de câncer de pele) para estadiamento e tratamento posterior. O BCC superficial pode ser administrado usando uma abordagem não cirúrgica.
Outras opções de tratamento, reservadas para BCC superficial, incluem a terapia tópica, como o creme Imiquimod (Aldara) e a terapia fotodinâmica tópica. Estes métodos geralmente não são adequados para casos de BCC com características de alto risco.
Sobre os autores
 >
>
Dr Gabriel Scripcaru
Qualificações: FRCPA, MD
Lab: Clayton, Vic
Areas Of Interest: Patologia da Pele, Cabeça, Pescoço & Patologia do Tecido Macio
Especialidade: Anatomia Patológica
Telefone: 1300 134 111
Email: [email protected]
Dr Gabriel Scripcaru estudou medicina na Universidade de Medicina e Farmácia “Gr.T.Popa”, Iasi Roménia. Após a graduação ele começou a treinar em neurocirurgia trabalhando em Cluj, Romênia e Newcastle, Inglaterra. Posteriormente, tornou-se membro do Royal College of Surgeons of Edinburgh após a conclusão dos exames exigidos. A experiência clínica de Gabriel antes da patologia anatômica também incluiu o trabalho em medicina de emergência, cuidados intensivos e cirurgia, tanto na Austrália como na Escócia. A sua formação em patologia anatómica incluiu rotações no The Royal Melbourne Hospital, The Royal Women’s and Royal Children’s Hospitals em Melbourne. Antes de se juntar aos Laboratórios Clínicos Australianos, o Dr. Scripcaru trabalhou na Southern Sun Pathology em Sydney onde ganhou experiência em dermatopatologia.
>
> >
>
Dr Predrag Nikolic
>
Qualificações: MBChB, MMedSci, PhD, FRCPA
Lab: Clayton, Vic
Areas Of Interest: Patologia Pulmonar, Patologia da Mama, Patologia da Pele, Diagnóstico Molecular
Especialidade: Anatomia Patológica
Telefone: 1300 134 111
Email: [email protected]
Dr Nikolic é um histopatologista consultor com interesse em patologia pulmonar, patologia mamária, dermatopatologia e diagnóstico molecular. O Dr. Nikolic concluiu a sua licenciatura em medicina e o seu mestrado (imunopatologia) em Belgrado, Sérvia e posteriormente mudou-se para a Nova Zelândia onde obteve o grau de doutor na Universidade de Auckland, trabalhando na sinalização purinérgica e na morte celular programada. Ele trabalhou como professor e como médico oficial em Auckland e mudou-se para a Austrália para treinar em patologia anatômica. Ele recebeu sua formação em patologia no Monash Medical Centre e no Healthscope (agora Laboratórios Clínicos Australianos) e obteve seu FRCPA em 2011. No final da sua formação ficou nos Laboratórios Clínicos Australianos como consultor.
Patologistas locais perto de si
 Dr Carl Bulliard
Dr Carl Bulliard
Qualificações: BSc (Med), MBBS, Grad Dip Med (Clin Epid), FRCPA
Lab: Bella Vista, NSW
Areas Of Interest: Patologia da Pele, Cabeça &Pescoço e Olho, Treino de Registrar
Especialidade: Anatomia Patológica
Telefone: (02) 8887 9951
Email: [email protected]
Dr Irani Dissanayake
Qualificações: MBBS, MD, FRCPA
Lab: Aeroporto de Adelaide, SA
Areas de Interesse: Patologia Ginecológica, Patologia Gastrointestinal
Especialidade: Anatomia Patológica
Telefone: (08) 8205 5641
Email: [email protected]
Dr Jenny Grew
Qualificações: MBChB, FRCPA, AFRACMA
Lab: Subiaco, WA
Areas de Interesse: Mama, Gastrointestinal, Ginecológica &Patologia Cutânea, Citologia e Patologia Molecular
Especialidade: Anatomia Patológica
Telefone: 1300 367 674
Email: [email protected]
