- Escrito por el Dr. Gabriel Scripcaru y el Dr. Predrag Nikolic
- Antecedentes cutáneos del paciente
- Carcinoma de células escamosas (CCE)
- Características clínicas
- Características de alto riesgo
- Carcinoma de células basales (CBC)
- Características clínicas
- Características de alto riesgo
- Pasos previos a la extirpación del CCE/CBC
- Confirmación del diagnóstico y anotaciones en el informe histológico
- La escisión quirúrgica es el tratamiento de elección tanto para el CCE como para el CBC
- Aspectos adicionales del tratamiento
- Opciones no quirúrgicas para el CBC
- Acerca de los autores
- Patólogos locales cerca de ti
Escrito por el Dr. Gabriel Scripcaru y el Dr. Predrag Nikolic
El reconocimiento de las características clínicas definitorias de los diversos tipos de cáncer de piel, y un enfoque adecuado de la biopsia, son esenciales para su diagnóstico y tratamiento. Nunca se insistirá lo suficiente en la importancia de un diagnóstico a tiempo, con vistas a lograr el mejor resultado posible y minimizar las complicaciones.
Este artículo tiene como objetivo discutir el carcinoma de células escamosas (SCC) y el carcinoma de células basales (BCC), dos de los cánceres más comunes Carcinoma de células basales (BCC) en Australia.
Antecedentes cutáneos del paciente
Es importante registrar los antecedentes cutáneos relevantes del paciente antes de completar una revisión de la piel de todo el cuerpo o de examinar una lesión nueva o cambiante especialmente preocupante, incluyendo:
- Antecedentes familiares de cánceres de piel
- Cánceres de piel anteriores
- Excisiones anteriores
- Ocupación
- Exposición anterior a los rayos UV/quemaduras solares, incluido el uso de solariums
- Frecuencia de la protección solar
.
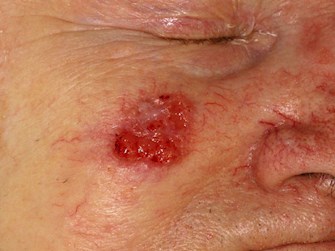
Carcinoma de células escamosas (CCE)
 |
 |
| Características clínicas | Histología |
El CCE es un tumor epitelial maligno de queratinocitos que surge con mayor frecuencia en la piel dañada por el sol.piel dañada por el sol. La gran mayoría de los casos están asociados a una queratosis actínica (solar) preexistente, a un carcinoma de células escamosas in situ o a ambos. Los CCE representan casi el 30% de los cánceres de piel no melanoma.
Algunos CCE pueden estar asociados al virus del papiloma humano, a la inflamación crónica o a la radioterapia.
Desde el punto de vista histológico, estas lesiones pueden ser bien diferenciadas, moderadamente diferenciadas o poco diferenciadas. El grado de diferenciación es un marcador esencial de la progresión, el riesgo de metástasis y el pronóstico. Muchas lesiones presentan áreas de diverso grado de diferenciación, sin embargo, se debe considerar el área peor para clasificar finalmente la lesión. Es la zona menos diferenciada la que finalmente determina el manejo y el pronóstico.
El CCE con diferenciación basaloide focal o carcinoma basoescamoso, se considera una lesión moderadamente diferenciada. Los CCE poco diferenciados se caracterizan por la ausencia de queratinización. Los CCE pueden ser de crecimiento lento o rápido. En algunos casos, los cambios clínicos significativos pueden ser evidentes en meses, o incluso semanas.
Características clínicas
- Mancha roja engrosada y escamosa
- Pápula o nódulo de crecimiento lento o rápido
- Las úlceras no cicatrizan o sangran de forma recurrente
- Puede ser sensible al tacto
- Puede estar pigmentado, lo que hace sospechar que se trata de una lesión pigmentada
Características de alto riesgo
- Los CCE que se encuentran en la cabeza y el cuello se consideran de alto riesgo
- La aparición en pacientes inmunodeprimidos o en lugares con patología o traumatismos previos (p.p. ej., cicatrices de quemaduras, cicatrices de radiación, úlceras/sinusitis crónicas)
- El crecimiento del tumor es rápido, tiene un diámetro >20mm, márgenes mal definidos, cambio de campo, se fija a estructuras subyacentes, se localiza sobre estructuras importantes o numerosos tumores
- El paciente experimenta síntomas que sugieren invasión perineural (p. ej.p. ej. hormigueo, dolor, parestesia, formicación, disestesia o deterioro de la función motora)
- Cuando se ha realizado una biopsia, las características histopatológicas de alto riesgo incluyen: grosor del tumor >6 mm, invasión más allá del subcutis, invasión linfovascular o patrón de alto riesgo de invasión perineural, tumores poco diferenciados y/o subtipos agresivos (p. ej. infiltrativos/desmoplásicos, sarcomatoide)
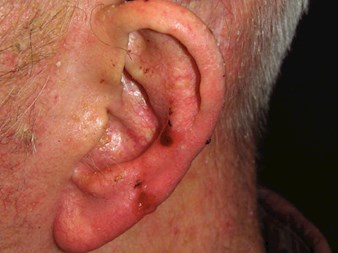
Carcinoma de células basales (CBC)
 |
 |
| Características clínicas | Histología |
El carcinoma de células basales (CBC) es un tumor invasivo local de crecimiento lento.de crecimiento lento y localmente invasivo, Surge con mayor frecuencia en la piel dañada por el sol a partir de la capa basal de la epidermis. La progresión de la enfermedad suele adoptar la forma de destrucción tisular local, pero rara vez progresa a metástasis.
Histológicamente, los tumores muestran varios patrones arquitectónicos: nodular, superficial (que puede representar una fase temprana de un patrón nodular), superficial multifocal, infiltrativo, micronodular, morfológico y metatípico (es decir, diferenciación escamosa o sebácea). A menudo, se observa un patrón mixto en la misma lesión.
Los factores relacionados con el paciente y la presencia de características de alto riesgo determinan el curso del tratamiento. El CBC es el cáncer más común en humanos y representa casi el 70% de los cánceres de piel no melanoma.
Características clínicas
- Pápula, placa o nódulo
- Área escamosa y seca, brillante y de color rosa pálido o brillante
- Sangrado o ulceración recurrente
- Puede estar pigmentado, lo que hace sospechar que se trata de una lesión pigmentada
Características de alto riesgo
- Los CBC de cabeza y cuello >10 mm se consideran tumores de alto riesgo
- Los CBC de tronco y extremidades >20 mm se consideran tumores de alto riesgo
- Subtipos histológicos agresivos (e.p. ej. micronodular, infiltrativo, morfológico o basoescamoso/metatípico)
- Síntomas que indican invasión perineural (p. ej. hormigueo, dolor, parestesia, formicación, disestesia deterioro de la función motora)
- Fijación a estructuras subyacentes
- Disposición genética del paciente (p.p. ej., síndrome de Gorlin o Xeroderma pigmentosum) y uso de inmunosupresores
Pasos previos a la extirpación del CCE/CBC
Antes de la extirpación del tumor, se debe medir y registrar el diámetro. La medición del tumor después de la escisión no es exacta debido a la contracción del tejido, que se produce después de la escisión y durante la fijación y el procesamiento de la muestra. El plano de sección examinado histológicamente es relevante para la distancia del tumor al margen más cercano, por lo que no representa necesariamente la mayor dimensión del tumor.
Confirmación del diagnóstico y anotaciones en el informe histológico
En primera instancia, las opciones quirúrgicas incluyen un afeitado o una biopsia en sacabocados con fines diagnósticos, o una escisión curativa completa sin diagnóstico tisular previo. La escisión curativa primaria suele realizarse en casos de alta sospecha clínica o a petición del paciente.
La biopsia en sacabocados tiene la ventaja de incluir el aspecto más profundo de la lesión y se procesa fácilmente con un menor riesgo de artefactos tisulares.
Dependiendo de su tamaño, una biopsia por afeitado puede revelar mejor el patrón arquitectónico y puede incluir una porción mayor de la lesión, sin embargo, puede no incluir el aspecto más profundo del tumor y puede ser propensa a artefactos, si es demasiado fina. Se prefiere un raspado más grueso para evitar el plegado o la fragmentación que podría perjudicar significativamente la evaluación histológica. Una biopsia con un raspado más grueso también permite conocer mejor la profundidad y la arquitectura del tumor. Es importante tener en cuenta que los márgenes no pueden evaluarse con precisión en una biopsia en sacabocados o en una biopsia por afeitado, aunque a menudo las lesiones pequeñas pueden extirparse completamente empleando uno de estos tipos de biopsia. La presencia de bordes claros puede mencionarse en estos casos en el informe histológico, sin embargo, la correlación clínica es esencial para determinar la necesidad de una nueva escisión.
La escisión quirúrgica es el tratamiento de elección tanto para el CCE como para el CBC
No existe una recomendación clara basada en la evidencia respecto al margen mínimo de escisión. A la hora de decidir el margen de escisión deben tenerse en cuenta factores como el estado de riesgo del tumor, la accesibilidad quirúrgica, la edad del paciente, las comorbilidades y la capacidad de cicatrización de la herida.
Las directrices clínicas se comunican y actualizan regularmente en publicaciones y congresos. Independientemente de las directrices seguidas por el médico, es importante tener en cuenta que, debido a la contracción del tejido, los márgenes histológicos notificados pueden ser tan pequeños como la mitad del margen clínico medido en el momento de la cirugía.
El informe histológico indica la limpieza de los márgenes en los planos de la sección examinada en lugar de representar una garantía absoluta de la escisión completa del tumor. Debe intentarse la reexcisión, con los mismos márgenes clínicos recomendados que en la escisión inicial, cuando se informa de márgenes comprometidos.
En aproximadamente el 50% de los casos en los que había un tumor en los bordes de la biopsia, o en los márgenes de la escisión en la muestra inicial, no habrá más tumor residual en la muestra reextirpada. Esto se explica por el hecho de que una cantidad mínima de tumor residual en el borde de la biopsia inicial ha sido erradicada por la respuesta inmunitaria y el proceso regenerativo que conduce a la reparación y la cicatrización tras la intervención quirúrgica inicial.
Aspectos adicionales del tratamiento
En los casos de CCE con invasión perineural (IPN) o invasión linfovascular (IVL), el paciente debe ser remitido a un especialista (oncólogo radioterápico o unidad hospitalaria de cáncer de piel). En los casos de LVI, pueden estar indicadas otras investigaciones con vistas a la estadificación, mientras que en los casos de PNI, puede emplearse una terapia adyuvante, como la radioterapia.
Opciones no quirúrgicas para el CBC
A diferencia de los casos de CCE, existen opciones no quirúrgicas para un subconjunto de CBC. La crioterapia, el curetaje y el cauterio pueden utilizarse en combinación en pacientes que no toleran la cirugía. El CBC rara vez se presenta con LVI. Esos casos deben tratarse como un CCE moderadamente diferenciado con IVL. La PNI es más frecuente en los CBC de alto riesgo. En estos casos puede estar indicada la radioterapia, por lo que el paciente debe ser remitido a un especialista (oncólogo radioterápico o unidad hospitalaria de cáncer de piel) para su posterior estadificación y manejo. El CBC superficial puede tratarse con un enfoque no quirúrgico.
Otras opciones de tratamiento, reservadas para el CBC superficial, incluyen la terapia tópica como la crema de Imiquimod (Aldara) y la terapia fotodinámica tópica. Estos métodos no suelen ser adecuados para los casos de CBC con características de alto riesgo.
Acerca de los autores

Dr. Gabriel Scripcaru
Cualificaciones: FRCPA, MD
Lab: Clayton, Vic
Áreas de interés: Patología de la piel, cabeza, cuello &Patología de tejidos blandos
Especialidad: Patología Anatómica
Teléfono: 1300 134 111
Email: [email protected]
El Dr. Gabriel Scripcaru estudió medicina en la Universidad de Medicina y Farmacia «Gr.T.Popa», en Iasi, Rumanía. Tras su graduación, comenzó a formarse en neurocirugía trabajando en Cluj (Rumanía) y Newcastle (Inglaterra). Posteriormente se convirtió en miembro del Real Colegio de Cirujanos de Edimburgo tras completar los exámenes requeridos. La experiencia clínica de Gabriel antes de la patología anatómica también incluyó el trabajo en medicina de urgencias, cuidados intensivos y cirugía, tanto en Australia como en Escocia. Su formación en anatomía patológica incluyó rotaciones en el Royal Melbourne Hospital, el Royal Women’s y el Royal Children’s Hospital de Melbourne. Antes de unirse a Australian Clinical Labs, el Dr. Scripcaru trabajó en Southern Sun Pathology en Sydney, donde adquirió experiencia en dermatopatología.

Dr. Predrag Nikolic
Cualificaciones: MBChB, MMedSci, PhD, FRCPA
Lab: Clayton, Vic
Áreas de interés: Patología pulmonar, Patología mamaria, Patología cutánea, Diagnóstico molecular
Especialidad: Anatomía Patológica
Teléfono: 1300 134 111
Email: [email protected]
El Dr. Nikolic es un histopatólogo consultor interesado en la patología pulmonar, la patología mamaria, la dermatopatología y el diagnóstico molecular. El Dr. Nikolic completó su licenciatura en medicina y su máster (inmunopatología) en Belgrado, Serbia, y posteriormente se trasladó a Nueva Zelanda, donde obtuvo un doctorado en la Universidad de Auckland, trabajando en la señalización purinérgica y la muerte celular programada. Trabajó como profesor y como funcionario médico en Auckland y se trasladó a Australia para formarse en anatomía patológica. Recibió su formación en patología en el Centro Médico Monash y en Healthscope (ahora Australian Clinical Labs) y obtuvo su FRCPA en 2011. Al terminar su formación se quedó en Australian Clinical Labs como consultor.
Patólogos locales cerca de ti
 Dr Carl Bulliard
Dr Carl Bulliard
Cualificaciones: BSc (Med), MBBS, Grad Dip Med (Clin Epid), FRCPA
Lab: Bella Vista, NSW
Áreas de interés: Patología de la Piel, Cabeza &Cuello y Ojo, Formación de Registrador
Especialidad: Anatomía Patológica
Teléfono: (02) 8887 9951
Email: [email protected]
 Dr. Irani Dissanayake
Dr. Irani Dissanayake
Cualificaciones: MBBS, MD, FRCPA
Laboratorio: Aeropuerto de Adelaida, SA
Áreas de interés: Patología Ginecológica, Patología Gastrointestinal
Especialidad: Patología Anatómica
Teléfono: (08) 8205 5641
Email: [email protected]
 Dra. Jenny Grew
Dra. Jenny Grew
Cualificaciones: MBChB, FRCPA, AFRACMA
Laboratorio: Subiaco, WA
Áreas de interés: Mama, Gastrointestinal, Ginecológica &Patología Cutánea, Citología y Patología Molecular
Especialidad: Anatomía Patológica
Teléfono: 1300 367 674
Email: [email protected]
