Vad är SVT med aberrancy?
Uttrycket ”SVT med aberrancy” tenderar att göra många vårdgivare nervösa, så låt oss börja med att definiera SVT med ACC/AHA/HRS-riktlinjerna från 2015 som referens.
”En paraplyterm som används för att beskriva takykardi (förmaks- och/eller kammarfrekvenser som överstiger 100 bpm i vila), vars mekanism involverar vävnad från His-bunten eller högre. Dessa SVT omfattar olämplig sinustakykardi, AT (inklusive fokal och multifokal AT), macroreentrant AT (inklusive typiskt förmaksfladder), junctional tachycardia, AVNRT och olika former av accessoriska vägar-medierade reentranta takykardior. I denna riktlinje omfattar termen inte AF.”
Detta är viktigt eftersom många av oss har fått lära oss att en smal komplex rytm ”måste vara SVT om frekvensen är över 150”, vilket kan leda till olämpliga terapier. I verkligheten är sinustakykardi en form av SVT, och frekvensen kan lätt överstiga 150. En bra tumregel för att uppskatta den maximala sinusfrekvensen är 220 minus ålder, men det kan variera med 10-15 %, vilket är mycket.
Vad de flesta egentligen menar när de kallar en rytm för ”SVT” är AV Nodal Reentrant Tachycardia eller AVNRT, vilket är en reentrant rytm i eller runt AV-knutan. Denna arytmi är vanligtvis stabil och prognosen är mycket mer gynnsam än VT. Den behandlas vanligen med vagala manövrer eller adenosin.
Vad betyder aberrancy?
Du kan tänka på ”aberrancy” som onormal ledning. När något är aberrant ”avviker det från det rätta, normala eller vanliga förloppet.”
Då den högra buntgrenen tenderar att ha en något längre refraktärperiod än den vänstra buntgrenen, kan det vid högre hastigheter hända att den högra buntgrenen inte är helt återställd från den föregående hjärtcykeln, vilket resulterar i ett högra buntgrenblockeringsmönster.
Även om aberrancy i form av högra buntgrenblockeringsblock är vanligare än aberrancy i form av block i form av block i form av vänstra buntgrenen, är båda möjliga. Dessutom vet vi att många patienter har underliggande grenblock, inklusive bifascikulärt block, vid baslinjen.
När en patient med grenblock upplever SVT blir resultatet en bredkomplex takykardi.
Kan man skilja mellan SVT med avvikande konduktion och VT?
Det korta svaret är ja, men det kan vara mycket svårt, och även erfarna kliniker kan misdiagnostisera VT som SVT med avvikande konduktion!
Detta kan leda till kliniska missöden. I synnerhet att behandla en bredkomplex takykardi med en kalciumkanalblockerare är ett farligt beslut som kan få ödesdigra konsekvenser för din patient.
Det finns bra kriterier för att hjälpa till att utesluta eller tippa över till förmån för VT, men inga för att säkert utesluta VT.
Se även: Minst en av de två första två är att det är en 83-årig kvinna som kontaktar 112 efter att ha vaknat upp med ”hjärtklappning” och andnöd.
Den tidigare medicinska anamnesen omfattar hjärtinfarkt och högt blodtryck.
Vid den första bedömningen konstateras att patienten är uppmärksam och orienterad mot person, plats, tid och händelse. Huden är blek men varm och torr. Radialpulsen är mycket snabb men förvånansvärt stark. Andningsljud är tydliga bilateralt.
Hon placeras på hjärtmonitor och följande rytmstrimma erhålls.
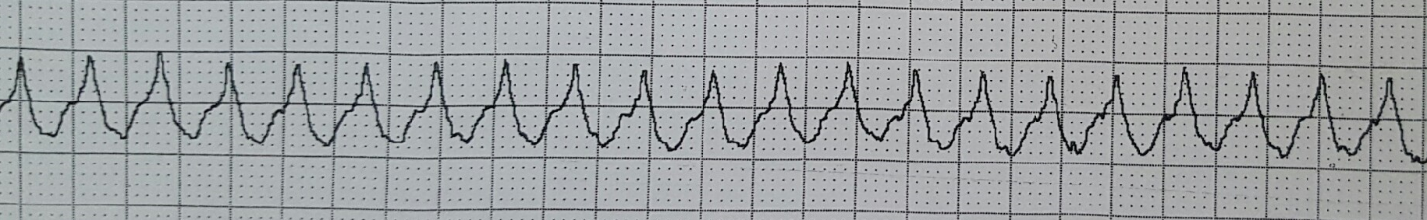
Figur 1: Det finns en bred och regelbunden komplex takykardi med en frekvens på ~ 230 bpm.
Patienten sätts på syrgas via näsan och intravenös tillgång upprättas medan vitala tecken erhålls.
- RR: 24
- HR: För snabbt för att räkna
- NIBP: 112/72
- SpO2: 97%
- Temp: 98,3 F / 36,8 C
Varför ska du anta att denna rytm är ventrikulär takykardi?
- VT står för 80 % av alla fall av WCT
- Om patienten har en tidigare hjärthistoria kan det prediktiva värdet stiga till över 90 %
- En ålder över 35 år har en sensitivitet på 92 %
Bearbetning
Ett 12-lednings-EKG tas fram.
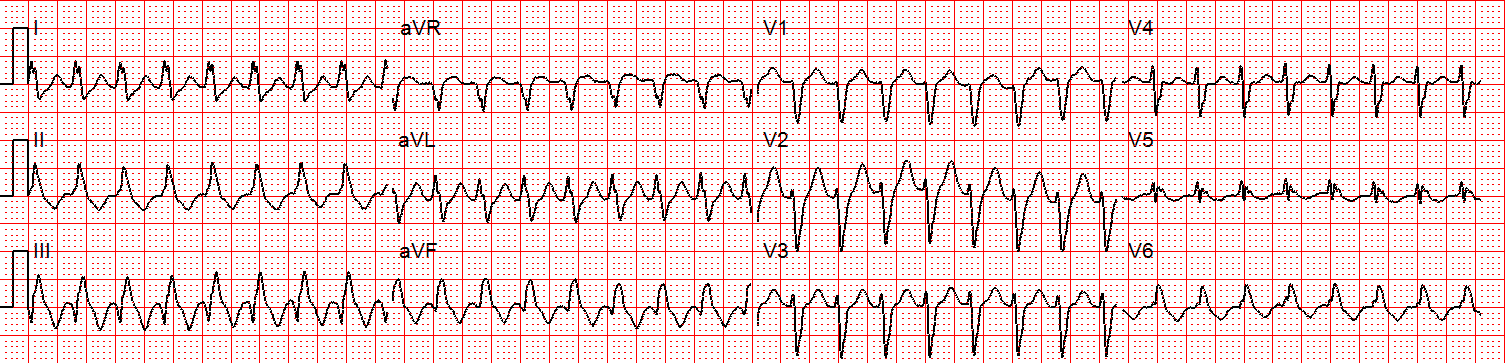
Figur 2: Det finns en regelbunden bredkomplex takykardi med en frekvens på cirka 230 utan sinus P-vågor. Det finns ett LBBB-mönster i avledning V1. Vi skulle dock inte betrakta detta som ett ”typiskt” LBBB-mönster på grund av den normala axeln i frontalplanet och förekomsten av en liten S-våg i led I.
Amiodaron 150 mg ges över 10 minuter.
En rytmförändring noteras och följande 12-lednings-EKG erhålls.
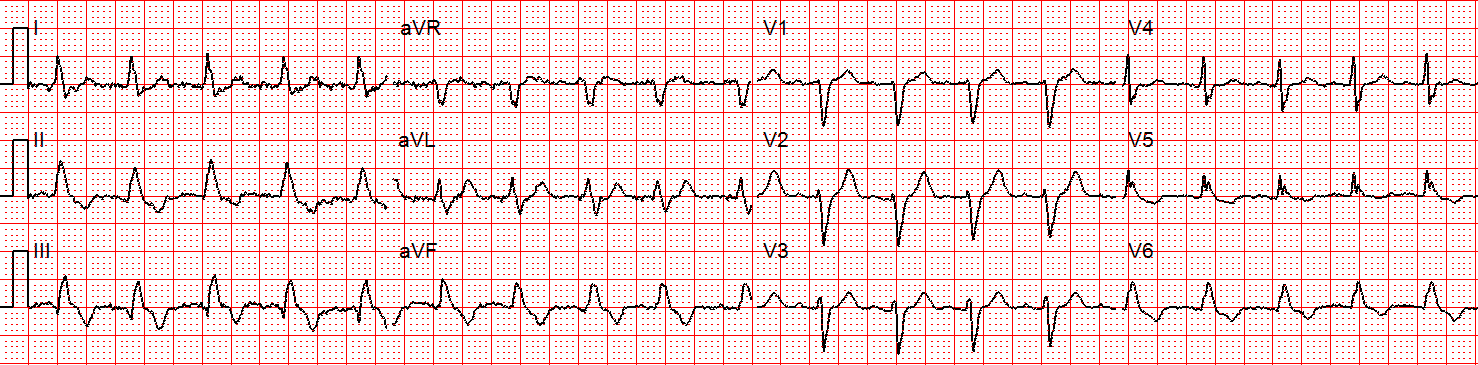
Figur 3: Nu finns det sinustakykardi med praktiskt taget identisk QRS-morfologi.
När patienten konverterat till sinustakykardi (och efter en lättnadens suck) jämför ambulanspersonalen de två 12-lednings-EKG:arna. Axeln och QRS-morfologin noteras vara exakt likadana.
Diagnosen? SVT med aberrancy!
Det är säkert att dra slutsatsen att den här patienten hade en konduktionsdefekt vid baslinjen, vilket är vad som orsakade att komplexen var breda under takykardi.
Retrospektivt skulle adenosin ha varit säkert och sannolikt effektivt. I många fall kan det övervägas som förstahandsbehandling vid odifferentierad bredkomplex takykardi, och kan ha en viss diagnostisk nytta när det beaktas i samband med andra fynd.
Sammanfattning
- Vidkomplexa takykardior bör antas vara VT tills motsatsen är bevisad
- Få en 12-lednings-EKG före och efter behandling för att hjälpa till med diagnosen
- Instabil WCT kräver omedelbar synkroniserad kardioversion (när symtomen tros bero på hjärtrytmen)
- Överväg adenosin som initial terapi för en odifferentierad bredkomplex takykardi
Alzand BCrijns H. Diagnostiska kriterier för bred QRS-komplex takykardi: decennier av utveckling. Europace. 2010;13(4):465-472
Neumar R, Otto C, Link M et al. Del 8: Avancerat kardiovaskulärt livsuppehåll för vuxna: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010;122(18_suppl_3):S729-S767
