Esta semana estamos llevando a cabo una serie en colaboración con el Servicio de Sangre de la Cruz Roja Australiana en la que analizamos la sangre: qué hace realmente, por qué la necesitamos y qué ocurre cuando algo va mal con el fluido que nos da la vida. Lea otros artículos de la serie aquí.
Aunque la sangre es esencial para la vida humana, hay muchas cosas que pueden ir mal. Y como viaja por todo el cuerpo y fluye por todos los órganos, los problemas en la sangre pueden tener amplias implicaciones para nuestra salud. Hay innumerables problemas que pueden producirse en este fluido vital; aquí veremos los más comunes: trastornos hemorrágicos, trastornos de la coagulación y cánceres de sangre.
Trastornos hemorrágicos
Si nuestros vasos sanguíneos sufren algún tipo de daño, la sangre contiene plaquetas y muchos factores de coagulación (o proteínas) que formarán un coágulo para detener la pérdida de sangre de nuestras venas. Si el número o la función de estas plaquetas o proteínas de coagulación se reduce, se producirá un «trastorno hemorrágico».
Las plaquetas son producidas por la médula de nuestros huesos, y los factores de coagulación por nuestro hígado. Ambos se ven afectados por nuestra composición genética individual. Por lo tanto, las anomalías genéticas que afectan negativamente a la función de cualquiera de los dos órganos pueden dar lugar a trastornos hemorrágicos. Los traumatismos importantes en los vasos sanguíneos también pueden causar hemorragias excesivas que requieran cirugía.
Los pacientes con trastornos de sus plaquetas suelen presentar hematomas, manchas finas en las extremidades o el tronco, o hemorragias recurrentes en la nariz o las encías (denominadas «hemorragias mucocutáneas»).
Los que tienen deficiencias en los factores de coagulación pueden presentar hemorragias articulares, musculares o en órganos críticos, como una hemorragia intracraneal (una hemorragia dentro del cráneo). Las mujeres pueden presentar una hemorragia menstrual excesiva. Los pacientes con un trastorno hemorrágico hereditario suelen tener antecedentes familiares de hemorragias excesivas. Los pacientes con formas más leves de trastornos hemorrágicos pueden presentar una hemorragia excesiva por primera vez sólo después de procedimientos quirúrgicos o traumatismos importantes.
El diagnóstico de los trastornos hemorrágicos es complejo y requiere una evaluación cuidadosa de los antecedentes de hemorragia excesiva, la presencia (o ausencia) de antecedentes familiares y una amplia evaluación de laboratorio de los factores plaquetarios y de coagulación por parte de un especialista en sangre, denominado hematólogo.
Un trastorno hemorrágico del que probablemente haya oído hablar es la hemofilia. Se trata de un trastorno hemorrágico que se produce cuando alguien tiene menos del 40% del nivel normal de factores de coagulación (concretamente, el factor VIII). Se trata de un trastorno relativamente raro, ya que una de cada 10.000 personas (el 0,01% de los australianos) lo padece. La hemofilia se asocia a hemorragias articulares y musculares, y quienes la padecen necesitan reponer este factor de coagulación en su sangre durante el resto de su vida.
El tratamiento de los trastornos hemorrágicos depende del diagnóstico y la gravedad. Las personas con una deficiencia de un factor de coagulación pueden recibir una reposición de concentrado de factor, cuya frecuencia depende de su gravedad. El tratamiento de los defectos plaquetarios es complejo, pero puede incluir la transfusión de plaquetas. El ácido tranexámico es un fármaco que también puede utilizarse para ayudar a prevenir las hemorragias.
Los pacientes con trastornos hemorrágicos hereditarios pueden sangrar de forma importante (y hasta morir) si no reciben el tratamiento correcto para detener la hemorragia o prevenirla antes de las cirugías.
Trastornos de la coagulación
Aunque es necesario que nuestra sangre pueda formar coágulos, si éstos se forman dentro de los vasos sanguíneos cuando no se ha producido ninguna lesión, esto puede tener consecuencias importantes. «Trombosis» se refiere a la formación de un coágulo de sangre en el interior de un vaso sanguíneo, impidiendo el flujo sanguíneo.
Una parte del coágulo puede desprenderse y desplazarse por el cuerpo, un proceso denominado «embolia». La trombosis puede desarrollarse en las arterias (vasos que transportan la sangre del corazón a los órganos) o en las venas (vasos que transportan la sangre de los órganos al corazón).
Una obstrucción en las arterias (trombosis arterial) bloquea el suministro de sangre, provocando una escasez de oxígeno y glucosa que son necesarios para mantener vivos nuestros tejidos. La trombosis venosa (obstrucciones en las venas) impide el flujo de sangre desde los órganos hasta el corazón. En ambos casos, puede producirse una embolia.
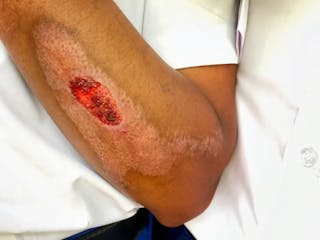
Una enfermedad de coagulación común que afecta a las venas es el «tromboembolismo venoso» o TEV, que incluye tanto la trombosis venosa profunda (TVP: un coágulo de sangre en una vena profunda, a menudo en las piernas) como la embolia pulmonar (EP: una obstrucción en los pulmones). En este caso, el coágulo sanguíneo pasa de una vena profunda a los pulmones.
La cirugía, los traumatismos importantes o la inmovilidad prolongada pueden ser causas de tromboembolismo venoso. Pero hay otros factores de riesgo que alteran los componentes de la sangre, para favorecer la trombosis. Entre ellos se encuentran la píldora anticonceptiva oral de estrógenos, el embarazo, la enfermedad inflamatoria intestinal, la trombofilia hereditaria (una anomalía heredada que hace más probable la formación de coágulos) y varios otros.
La trombosis venosa profunda provoca dolor, hinchazón y enrojecimiento en las piernas, mientras que las embolias pulmonares causan dolor en el pecho, falta de aire, tos con sangre (hemoptisis) o colapso. Todos estos síntomas pueden deberse a otras causas, por lo que es necesario realizar investigaciones exhaustivas para confirmar el diagnóstico.
Infografía – De los experimentos con animales a salvar vidas: la historia de las transfusiones de sangre
El tratamiento de estas afecciones consiste principalmente en reequilibrar el sistema de coagulación mediante anticoagulantes. Hasta hace poco, el único anticoagulante oral era la warfarina, un fármaco que puede tener importantes interacciones alimentarias y farmacológicas, por lo que requiere frecuentes análisis de sangre para vigilar su control. Pero se han creado nuevos y mejores anticoagulantes (como el apixabán y el rivaroxabán) que no requieren análisis de sangre periódicos.
También parecen ser más seguros, con un menor riesgo de hemorragias importantes, incluida la hemorragia intracraneal. Existen antídotos en caso de que el paciente sufra una hemorragia (necesite una intervención quirúrgica o sufra un accidente) y necesite coagulación.
Los coágulos en las arterias pueden provocar un infarto de miocardio (una obstrucción en el corazón), y accidentes cerebrovasculares isquémicos (una obstrucción en el cerebro); ambos forman parte de las enfermedades cardiovasculares. El tabaquismo, la hipertensión arterial, el colesterol alto, la diabetes, la obesidad y los antecedentes familiares pueden aumentar el riesgo de formación de coágulos en las arterias. Los infartos de miocardio pueden provocar una insuficiencia cardíaca, mientras que los derrames cerebrales pueden provocar la pérdida de la función y la sensibilidad de las extremidades, y ambos pueden conducir a la muerte.
Así que es importante abordar los factores de riesgo para minimizar el riesgo de que se produzcan. Si se desarrollan, se pueden prescribir medicamentos antiplaquetarios (como la aspirina) y otros para evitar que se repitan. A algunos pacientes hay que colocarles stents en el lugar donde se produjo la obstrucción para evitar que se repita.
Cánceres de la sangre
Los cánceres de la sangre se producen cuando hay un crecimiento incontrolado de células sanguíneas, que pueden infiltrarse en los tejidos y causar enfermedades. Los principales tipos de cáncer de la sangre son la leucemia, el linfoma y el mieloma. Un hematólogo también trata estos tipos de cánceres.
Los síntomas del cáncer de sangre difieren según el tipo de célula sanguínea que se ha vuelto maligna y el lugar en el que están presentes.
La leucemia es un cáncer de glóbulos blancos inmaduros que se acumulan en la médula ósea y a menudo pasan a la sangre. Las leucemias se clasifican en agudas o crónicas según la rapidez de su crecimiento.
Las leucemias agudas son cánceres agresivos que requieren quimioterapia intensiva en el hospital. Para muchos pacientes, la única posibilidad de curación es a través de un trasplante de médula ósea, esencialmente sustituyendo todas sus células sanguíneas y su sistema inmunitario por el de otra persona, ya sea un pariente (normalmente un hermano) o incluso un donante no emparentado pero genéticamente compatible.
La leucemia aguda es el cáncer infantil más común, y a menudo puede curarse. Pero en los adultos, a medida que aumenta la edad, y en particular por encima de los 70 años, se vuelve más difícil de curar.
Las leucemias crónicas suelen darse sólo en adultos. Son de crecimiento lento y algunos tipos no presentan síntomas, por lo que no es necesario el tratamiento. Si el cáncer progresa o causa síntomas, la terapia se administra de forma ambulatoria (lo que significa que no tienen que permanecer en el hospital).
Los linfomas son un grupo de cánceres de la sangre que surgen en un tipo de célula sanguínea llamada linfocitos (un tipo de glóbulo blanco pequeño que se encuentra en el sistema inmunitario). Causan inflamaciones en el sistema glandular o «linfático» que combate las infecciones y elimina las toxinas del cuerpo. Los linfomas son el tipo más común de cáncer de la sangre.
Hay dos tipos principales de linfoma, caracterizados por la presencia (o ausencia) de una célula anormal llamada célula de Reed-Sternberg. Si la célula está presente, se denomina linfoma de Hodgkin, llamado así por el médico británico que lo descubrió. El linfoma de Hodgkin se da principalmente en adolescentes y adultos jóvenes y constituye alrededor del 10% de los casos.
Alrededor del 90% de los linfomas son «linfomas no Hodgkin», que surgen principalmente en personas mayores. El tratamiento suele ser quimioterapia y a veces radioterapia. Mientras que las tasas de supervivencia del linfoma de Hodgkin superan el 80%, hay muchos subtipos diferentes de linfoma no Hodgkin, y los resultados varían considerablemente entre los subtipos.
El mieloma es un cáncer de glóbulos blancos maduros y afecta al hueso. Suele aparecer en personas mayores de 60 años y se puede tratar con quimioterapia y, cada vez más, con medicamentos nuevos y menos tóxicos. Sin embargo, sigue siendo generalmente incurable.
Lea otros artículos de la serie:
Asesiones sobre la sangre: ¿por qué la tenemos realmente?
De los experimentos con animales a salvar vidas: una historia de las transfusiones de sangre
Explicación: ¿qué hay realmente en nuestra sangre?
Grupos sanguíneos más allá de A, B y O: ¿qué son y qué importancia tienen?
