In dieser Woche führen wir in Zusammenarbeit mit dem Blutdienst des Australischen Roten Kreuzes eine Serie durch, die sich mit dem Blut befasst: was es eigentlich tut, warum wir es brauchen und was passiert, wenn mit der Flüssigkeit, die uns Leben schenkt, etwas schief läuft. Lesen Sie hier weitere Artikel der Serie.
Blut ist zwar lebenswichtig für den Menschen, aber es gibt viele Dinge, die schief gehen können. Und da es durch den Körper fließt und jedes Organ durchströmt, können Probleme im Blut weitreichende Auswirkungen auf unsere Gesundheit haben. Es gibt zahllose Probleme, die in dieser lebenswichtigen Flüssigkeit auftreten können; hier werfen wir einen Blick auf die häufigsten – Blutungsstörungen, Gerinnungsstörungen und Blutkrebs.
Blutungsstörungen
Wenn unsere Blutgefäße in irgendeiner Weise beschädigt sind, enthält das Blut Blut Blutplättchen und viele Gerinnungsfaktoren (oder Proteine), die ein Gerinnsel bilden, um den Blutverlust aus unseren Venen aufzuhalten. Ist die Zahl oder die Funktion dieser Blutplättchen oder Gerinnungsproteine verringert, führt dies zu einer „Blutungsstörung“.
Die Blutplättchen werden im Knochenmark und die Gerinnungsfaktoren in der Leber gebildet. Beide werden durch unsere individuelle genetische Ausstattung beeinflusst. Daher können genetische Anomalien, die die Funktion eines der beiden Organe beeinträchtigen, zu Blutungsstörungen führen. Auch schwere Verletzungen der Blutgefäße können zu übermäßigen Blutungen führen, die einen chirurgischen Eingriff erfordern.
Patienten mit Störungen der Blutplättchen zeigen typischerweise blaue Flecken, kleine Flecken an den Gliedmaßen oder am Rumpf oder wiederkehrendes Nasen- oder Zahnfleischbluten (so genannte „mukokutane Blutungen“).
Bei Patienten mit einem Mangel an Gerinnungsfaktoren kann es zu Gelenk-, Muskel- oder kritischen Organblutungen kommen, wie z. B. einer intrakraniellen Blutung (Blutung im Schädel). Bei Frauen können übermäßige Menstruationsblutungen auftreten. Patienten mit einer erblichen Blutungsstörung haben oft eine Familiengeschichte mit übermäßigen Blutungen. Bei Patienten mit leichteren Formen von Blutungsstörungen treten übermäßige Blutungen möglicherweise erstmals nach chirurgischen Eingriffen oder schweren Traumata auf.
Die Diagnose von Blutungsstörungen ist komplex und erfordert eine sorgfältige Untersuchung auf übermäßige Blutungen in der Vorgeschichte, das Vorhandensein (oder Fehlen) einer Familienanamnese und eine umfassende Laboruntersuchung der Thrombozyten- und Gerinnungsfaktoren durch einen Blutspezialisten, einen so genannten Hämatologen.
Eine Blutungsstörung, von der Sie wahrscheinlich schon gehört haben, ist Hämophilie. Dabei handelt es sich um eine Blutungsstörung, die dadurch verursacht wird, dass jemand weniger als 40 % der normalen Menge an Gerinnungsfaktoren (insbesondere Faktor VIII) besitzt. Sie ist relativ selten, etwa einer von 10 000 Menschen (0,01 % der Australier) leidet an dieser Krankheit. Hämophilie geht mit Gelenk- und Muskelblutungen einher, und die Betroffenen benötigen für den Rest ihres Lebens einen Ersatz dieses Gerinnungsfaktors in ihrem Blut.
Die Behandlung von Blutungsstörungen hängt von der Diagnose und dem Schweregrad ab. Menschen mit einem Mangel an einem Gerinnungsfaktor können ein Faktorenkonzentrat erhalten, dessen Häufigkeit von der Schwere der Erkrankung abhängt. Die Behandlung von Thrombozytendefekten ist komplex, kann aber eine Thrombozytentransfusion beinhalten. Tranexamsäure ist ein Medikament, das auch zur Blutungsprophylaxe eingesetzt werden kann.
Patienten mit erblichen Blutungsstörungen können stark bluten (und versterben), wenn sie nicht die richtige Behandlung erhalten, um die Blutung zu stoppen oder vor Operationen zu verhindern.
Gerinnungsstörungen
Es ist zwar notwendig, dass unser Blut Gerinnsel bilden kann, aber wenn sich Gerinnsel in Blutgefäßen bilden, ohne dass eine Verletzung vorliegt, kann dies erhebliche Folgen haben. „Thrombose“ bezeichnet die Bildung eines Blutgerinnsels innerhalb eines Blutgefäßes, das den Blutfluss behindert.
Ein Teil des Gerinnsels kann abreißen und sich weiter im Körper ausbreiten, ein Vorgang, der „Embolie“ genannt wird. Eine Thrombose kann in den Arterien (Gefäße, die das Blut vom Herzen zu den Organen transportieren) oder in den Venen (Gefäße, die das Blut von den Organen zum Herzen transportieren) entstehen.
Eine Verstopfung in den Arterien (arterielle Thrombose) blockiert die Blutzufuhr und führt zu einem Mangel an Sauerstoff und Glukose, die für die Aufrechterhaltung des Gewebes erforderlich sind. Venöse Thrombosen (Verstopfungen in den Venen) behindern den Blutfluss von den Organen zum Herzen. In beiden Fällen kann es zu einer Embolie kommen.
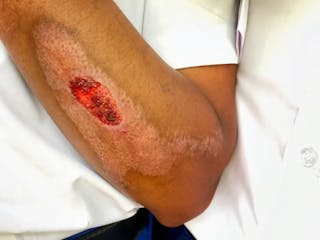
Eine häufige Gerinnungserkrankung, die die Venen betrifft, ist die „venöse Thromboembolie“ oder VTE, zu der sowohl die tiefe Venenthrombose (DVT – ein Blutgerinnsel in einer tiefen Vene, oft in den Beinen) als auch die Lungenembolie (PE – eine Verstopfung in der Lunge) gehören. Dabei wandert das Blutgerinnsel aus einer tiefen Vene in die Lunge.
Operationen, schwere Traumata oder längere Immobilität können Ursachen für venöse Thromboembolien sein. Es gibt aber auch andere Risikofaktoren, die die Bestandteile des Blutes verändern und so eine Thrombose begünstigen. Dazu gehören die Östrogenpille, Schwangerschaft, entzündliche Darmerkrankungen, erbliche Thrombophilie (eine vererbte Anomalie, die die Bildung von Blutgerinnseln begünstigt) und einige andere.
Die tiefe Venenthrombose verursacht Schmerzen, Schwellungen und Rötungen in den Beinen, während die Lungenembolie Schmerzen in der Brust, Kurzatmigkeit, Bluthusten (Hämoptysen) oder Kollaps verursacht. Alle diese Symptome können auch andere Ursachen haben, so dass gründliche Untersuchungen erforderlich sind, um die Diagnose zu bestätigen.
Infografik – Vom Tierversuch zum Lebensretter: die Geschichte der Bluttransfusionen
Die Behandlung dieser Erkrankungen besteht im Wesentlichen darin, das Gerinnungssystem mit Hilfe von Antikoagulanzien wieder ins Gleichgewicht zu bringen. Bis vor kurzem war das einzige orale Antikoagulans Warfarin, ein Medikament, das erhebliche Wechselwirkungen mit Lebensmitteln und Arzneimitteln haben kann, so dass häufige Blutuntersuchungen zur Überwachung der Gerinnungskontrolle erforderlich sind. Es wurden jedoch neue und bessere Antikoagulanzien (wie Apixaban und Rivaroxaban) entwickelt, die keine regelmäßigen Bluttests erfordern.
Sie scheinen auch sicherer zu sein und bergen ein geringeres Risiko für schwere Blutungen, einschließlich intrakranieller Blutungen. Es gibt Gegenmittel für den Fall, dass der Patient blutet (bei einem chirurgischen Eingriff oder einem Unfall) und ein Gerinnsel benötigt.
Gerinnsel in den Arterien können zu einem Herzinfarkt (Verstopfung im Herzen) und einem ischämischen Schlaganfall (Verstopfung im Gehirn) führen – beides gehört zu den Herz-Kreislauf-Erkrankungen. Rauchen, Bluthochdruck, hoher Cholesterinspiegel, Diabetes, Fettleibigkeit und eine familiäre Vorbelastung können das Risiko von Gerinnseln in den Arterien erhöhen. Herzinfarkte können zu Herzversagen führen, während Schlaganfälle zu Funktions- und Empfindungsverlusten von Gliedmaßen führen können, und beide können zum Tod führen.
Daher ist es wichtig, die Risikofaktoren zu beseitigen, um das Risiko für das Auftreten von Gerinnseln zu minimieren. Wenn sie doch auftreten, können Thrombozytenaggregationshemmer (wie Aspirin) und andere Medikamente verschrieben werden, um ein erneutes Auftreten zu verhindern. Bei einigen Patienten müssen an der Stelle, an der die Blockade aufgetreten ist, Stents eingesetzt werden, um ein erneutes Auftreten zu verhindern.
Blutkrebs
Blutkrebs entsteht durch ein unkontrolliertes Wachstum von Blutzellen, die in das Gewebe eindringen und Krankheiten verursachen können. Die wichtigsten Arten von Blutkrebs sind Leukämie, Lymphom und Myelom. Ein Hämatologe behandelt auch diese Krebsarten.
Die Symptome von Blutkrebs unterscheiden sich je nach Art der Blutzelle, die bösartig geworden ist, und je nachdem, wo sie vorhanden ist.
Leukämie ist eine Krebserkrankung unreifer weißer Blutkörperchen, die sich im Knochenmark ansammeln und oft ins Blut übergehen. Je nachdem, wie schnell sie wachsen, werden Leukämien als akut oder chronisch eingeteilt.
Akute Leukämien sind aggressive Krebsarten, die eine intensive Chemotherapie im Krankenhaus erfordern. Für viele Patienten besteht die einzige Chance auf Heilung in einer Knochenmarktransplantation, bei der im Wesentlichen die gesamten Blutzellen und das Immunsystem durch das einer anderen Person ersetzt werden, entweder durch einen Verwandten (in der Regel ein Geschwisterkind) oder sogar durch einen nicht verwandten, aber genetisch kompatiblen Spender.
Akute Leukämie ist die häufigste Krebserkrankung im Kindesalter und kann oft geheilt werden. Aber bei Erwachsenen mit zunehmendem Alter, vor allem über 70, wird es schwieriger zu heilen.
Chronische Leukämien treten meist nur bei Erwachsenen auf. Sie wachsen langsam, und einige Arten haben keine Symptome, so dass eine Behandlung nicht erforderlich ist. Wenn der Krebs fortschreitet oder Symptome verursacht, erfolgt die Therapie ambulant (d. h. ohne Krankenhausaufenthalt).
Lymphome sind eine Gruppe von Blutkrebsarten, die in einer Art von Blutzellen namens Lymphozyten (einer Art kleiner weißer Blutkörperchen, die im Immunsystem vorkommen) entstehen. Sie verursachen Schwellungen im Drüsen- oder „lymphatischen“ System, das Infektionen bekämpft und Giftstoffe aus dem Körper entfernt. Lymphome sind die häufigste Form von Blutkrebs.
Es gibt zwei Haupttypen von Lymphomen, die durch das Vorhandensein (oder Fehlen) einer abnormen Zelle, der so genannten Reed-Sternberg-Zelle, gekennzeichnet sind. Wenn diese Zelle vorhanden ist, spricht man von einem Hodgkin-Lymphom – benannt nach dem britischen Arzt, der es entdeckt hat. Das Hodgkin-Lymphom tritt hauptsächlich bei Jugendlichen und jungen Erwachsenen auf und macht etwa 10 % der Fälle aus.
Ungefähr 90 % der Lymphome sind „Non-Hodgkin-Lymphome“, die hauptsächlich bei älteren Menschen auftreten. Die Behandlung besteht in der Regel aus Chemotherapie und manchmal aus Strahlentherapie. Während die Überlebensraten für das Hodgkin-Lymphom bei über 80 % liegen, gibt es viele verschiedene Subtypen des Non-Hodgkin-Lymphoms, und die Ergebnisse variieren beträchtlich zwischen den Subtypen.
Das Myelom ist ein Krebs der reifen weißen Blutkörperchen und befällt die Knochen. Es tritt in der Regel bei Menschen über 60 Jahren auf und kann mit Chemotherapie und zunehmend auch mit neueren und weniger toxischen Medikamenten behandelt werden. Es ist jedoch in der Regel nicht heilbar.
Lesen Sie weitere Artikel der Reihe:
Essays über Blut: Warum haben wir es eigentlich?
Vom Tierversuch zur Lebensrettung: eine Geschichte der Bluttransfusionen
Explainer: Was ist eigentlich in unserem Blut?
Blutgruppen jenseits von A, B und O: Was sind sie und sind sie wichtig?
