Průvodce pacienta poraněním komplexu trojúhelníkových chrupavek (TFCC)
Úvod
Poranění komplexu trojúhelníkových chrupavek (TFCC) zápěstí postihuje loketní (malíkovou) stranu zápěstí. Mírná poranění TFCC mohou být označována jako podvrtnutí zápěstí. Jak název napovídá, měkké tkáně zápěstí jsou komplexní. Spolupracují, aby stabilizovaly velmi pohyblivý zápěstní kloub. Narušení této oblasti v důsledku zranění nebo degenerace může způsobit více než jen podvrtnutí zápěstí. Poranění TFCC může být velmi invalidizujícím onemocněním zápěstí.
Tento průvodce vám pomůže pochopit
- jaké části zápěstí jsou postiženy
- jak k těmto zraněním dochází
- jak lékaři stav diagnostikují
- jaké jsou možnosti léčby
Anatomie
Jaké části zápěstí jsou postiženy?
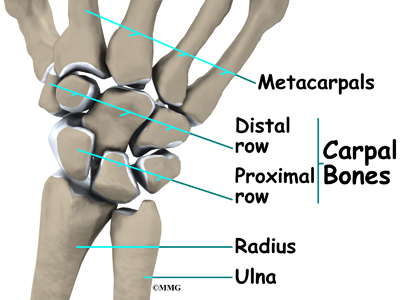
Zápěstí je vlastně soubor mnoha kostí a kloubů. Je pravděpodobně nejsložitější ze všech kloubů v těle. Je zde 15 kostí, které tvoří spojení od konce předloktí k ruce.
Samotné zápěstí obsahuje osm malých kostí, tzv. karpální kosti. Tyto kosti jsou seskupeny ve dvou řadách napříč zápěstím. V proximální řadě se zápěstí při ohýbání ohýbá. Druhá řada karpálních kostí, nazývaná distální řada, se setkává s proximální řadou o něco dále směrem k prstům.
Proximální řada karpálních kostí spojuje dvě kosti předloktí, vřetenní a loketní, s kostmi ruky. Na loketní straně zápěstí se konec loketní kosti předloktí pohybuje se dvěma karpálními kostmi, lunátem a triquetrem.
Trojúhelníkový fibrochrupavčitý komplex (TFCC) zavěšuje konce vřetenní a loketní kosti nad zápěstím. Má trojúhelníkový tvar a skládá se z několika vazů a chrupavek. TFCC umožňuje pohyb zápěstí v šesti různých směrech (ohnutí, narovnání, zkroucení, pohyb do stran).
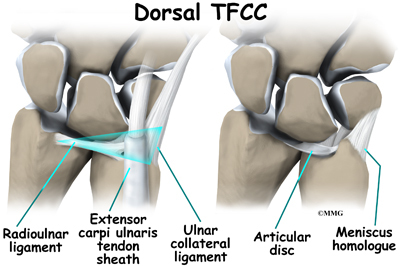
Celý komplex trojúhelníkových chrupavek (TFCC) se nachází mezi loketní kostí a dvěma karpálními kostmi (lunátem a triquetrem). TFCC se vkládá do lunátního a triquetrálního kloubu prostřednictvím ulnolunátního a ulnotriquetrálního vazu. Stabilizuje distální radioulnární kloub a zároveň zlepšuje rozsah pohybu a klouzavost v zápěstí.
Ve středu komplexu se nachází malá chrupavčitá podložka zvaná kloubní ploténka, která tlumí tuto část zápěstního kloubu. Mezi další části komplexu patří dorzální radioulnární vaz, volární radioulnární vaz, homolog menisku (ulnokarpální meniskus), loketní kolaterální vaz, podvazek extenzoru carpi ulnaris a ulnolunární a ulnotriquetrální vazy.
Zranění komplexu trojúhelníkové fibrochartiláže zahrnuje roztržení fibrochartilážního kloubního disku a meniskového homologu. Homologem se rozumí kus tkáně, který spojuje ploténku s trojkloubní kostí v zápěstí. Homolog funguje jako závěs nebo vodítko mezi těmito dvěma strukturami.
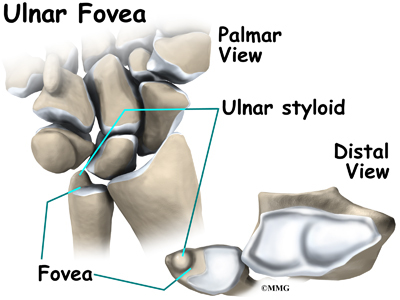
Další důležitou strukturou, kterou je třeba pochopit při poranění TFCC, je loketní jamka. Fovea je žlábek, který odděluje loketní styloid od loketní hlavice. Žlábek se nachází na spojnici loketní kosti a zápěstí. Styloid je malý hrbolek na okraji zápěstí (na straně od palce), kde se loketní kost stýká se zápěstním kloubem. Později budeme hovořit o testu fovea k diagnostice poranění TFCC.
Související dokument: Průvodce pacienta anatomií zápěstí
Příčiny
Co je příčinou tohoto problému?
Trojúhelníkový komplex fibrochrupavek stabilizuje zápěstí v distálním radioulnárním kloubu. Působí také jako ohnisko síly přenášené přes zápěstí na loketní stranu. Nejčastějším mechanismem poranění je úraz nebo pád na nataženou ruku. Ruka je obvykle v pronaci nebo v poloze dlaní dolů. K přetržení nebo ruptuře TFCC dochází, když přes loketní stranu hyperexponovaného zápěstí působí dostatečná síla k překonání tahové pevnosti této struktury.
Největšímu riziku poranění TFCC jsou vystaveni nároční sportovci, jako jsou tenisté nebo gymnasté (včetně dětí a dospívajících). K poranění TFCC u dětí a dospívajících dochází častěji po zlomenině loketního kloubu, která se nehojí.
Zranění při vrtání elektrickým vrtákem může také způsobit prasknutí komplexu trojúhelníkových fibrochrupavek, když vrták zavazí a zápěstí rotuje místo vrtáku. K natržení komplexu trojúhelníkové fibrochrupavky(TFCC) může dojít také při degenerativních změnách. Opakovaná pronace (poloha dlaní dolů) a uchopení se zátěží nebo silou přes zápěstí jsou rizikovými faktory degenerace tkáně. S přibývajícím věkem se také zvyšuje četnost a závažnost degenerativních změn struktury TFCC. Ztenčující se struktury měkkých tkání mohou vyústit v natržení TFCC při menším násilí nebo minimálním úrazu.
Mohou existovat některé anatomické rizikové faktory. Studie ukazují, že pacienti s natrženým TFCC mají často loketní varixy a větší zakřivení loketní kosti dopředu. Ulnární variance znamená, že loketní kost je delší než vřetenní kost v důsledku vrozeného (při narození přítomného) zkrácení vřetenní kosti v předloktí.
Příznaky
Jaké jsou pocity při tomto onemocnění?
Hlavním příznakem je bolest zápěstí podél loketní strany. Někteří pacienti uvádějí difuzní bolest. To znamená, že bolest je v celé oblasti zápěstí. Nelze ji přesně určit na jednu oblast. Bolest se zhoršuje při jakékoli činnosti nebo poloze, která vyžaduje rotaci předloktí a pohyb v loketním směru. Patří sem jednoduché činnosti, jako je otáčení klikou nebo klíčem ve dveřích, používání otvíráku na konzervy nebo zvedání těžké pánve či galonu mléka jednou rukou.
Dalšími příznaky jsou otok, cvakání, praskání nebo praskání zvané krepitus a slabost. Někteří pacienti uvádějí pocit nestability, jako by jim zápěstí mělo vypovědět službu. Můžete mít pocit, jako by se uvnitř kloubu něco zachytilo. Obvykle se objevuje citlivost podél loketní strany zápěstí.
Pokud je přítomna zlomenina na distálním konci loketní kosti (v zápěstí) spolu s nestabilitou měkkých tkání, může být rotace předloktí omezena. Směr omezení (dlaní nahoru nebo dlaní dolů) závisí na tom, kterým směrem je loketní kost dislokována.
Diagnostika
Jak lékaři diagnostikují problém?
Lékař při stanovení diagnózy vychází z anamnézy (jak, kdy a co se stalo), příznaků a fyzikálního vyšetření. Mohou být provedeny testy stability kloubu. Speciální testy, jako je zátěžové testování radioulnárních a ulnokarpálních kloubů zápěstí, pomáhají definovat konkrétní oblasti poškození.
Důležitá je přesná diagnóza a klasifikace zranění (stupeň závažnosti). Obvykle se stupeň určuje podle toho, k jak velkému přerušení vazu došlo (minimální, částečné nebo úplné natržení). Existují dva základní stupně poranění komplexu trojúhelníkových vazů. Třída 1 je určena pro traumatická poranění. Třída 2 se používá pro označení nebo popis degenerativních stavů.
Mohou být provedeny další testy k vyvolání příznaků a testování nadměrného pohybu. Patří mezi ně hypersupinace (nadměrná rotace předloktí v poloze dlaní nahoru) a zatížení zápěstí v poloze ulnární deviace (oddálení ruky od palce) a extenze zápěstí.
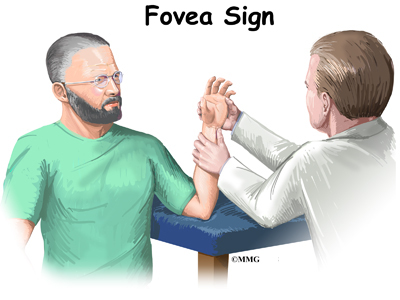
Nový test nazvaný fovea sign aplikuje vnější tlak na oblast fovey. Vyšetřující porovnává postižené zápěstí se zápěstím na druhé straně. Citlivost a bolestivost při tomto testu je známkou toho, že se jedná o poranění typu split-tear (podélně uprostřed).
Rozštěpové trhliny jsou častější u zranění s nižší energií a opakovaným točivým momentem, například při bowlingu nebo golfu. Tento typ poranění vazů byl poprvé objeven, když chirurg zatlačil na oblast bolesti při použití artroskopu, aby se podíval dovnitř kloubu. Chirurg viděl, že se vaz rozevřel jako kniha.
Rentgenové snímky mohou ukázat narušení trojúhelníkového komplexu fibrochrupavky, pokud je přítomna zlomenina kosti. Nestabilita vazu bez zlomeniny kosti se na standardních rentgenových snímcích jeví normálně. Rentgenové snímky s injekcí barviva se nazývají artrografie zápěstí. Artrografie je pozitivní na trhlinu TFCC, pokud barvivo pronikne do některého z kloubů. Testují se tři specifické oblasti kloubů, proto se toto vyšetření nazývá artrogram zápěstí s trojitou injekcí.
Akutní poranění může být bolestivě oteklé, což brání řádnému vyšetření. V takových případech lze k odhalení poškození vazů nebo jiných měkkých tkání použít pokročilejší zobrazovací metody, jako je magnetická rezonance (s kontrastní látkou nebo bez ní). Pokud se magnetická rezonance provádí s barvivem vstříknutým do oblasti, vyšetřovací postup se stále nazývá artrografie. Samotné vyšetření se nazývá MRI artrogram. Pokud se barvivo přesune z jednoho kloubního oddílu do druhého, je podezření na natržení měkkých tkání. Studie však ukazují, že téměř polovina pacientů se skutečnou trhlinou komplexu trojúhelníkové fibrochartiláže má normální artrogram.
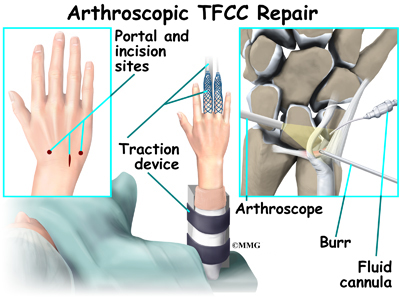
Artroskopie zápěstí je skutečně nejlepším způsobem, jak přesně posoudit závažnost poškození. Současně chirurg pátrá po dalších přidružených poraněních vazů a chrupavek. Chirurg provádí vyšetření zavedením dlouhé tenké jehly do kloubu. Malá televizní kamera na konci nástroje umožňuje chirurgovi podívat se přímo na vazy.
Pomocí sondy chirurg testuje celistvost měkkých tkání. Speciálním trampolínovým testem lze zjistit, zda je fibrochartilážní disk v pořádku. Chirurg sondou zatlačí na střed disku. Dobré napětí a schopnost odrazu ukazují, že disk je normálně připojen a není natržený nebo poškozený. Pokud sonda klesá jako na péřovém lůžku, je test pozitivní (ukazuje na natržení). Jednou z výhod artroskopického vyšetření je, že lze současně provést léčbu.
Léčba
Jaké možnosti léčby jsou k dispozici?
Nechirurgická léčba
Je-li zápěstí stále stabilní, doporučuje se konzervativní (neoperační) péče. Můžete dostat dočasnou dlahu, kterou budete nosit čtyři až šest týdnů. Dlaha znehybní (udrží v klidu) vaše zápěstí a umožní jizvě, aby pomohla jeho hojení. Mohou být předepsány protizánětlivé léky a fyzikální terapie. Může vám pomoci jedna nebo dvě steroidní injekce s odstupem několika týdnů.
Jestliže je zápěstí nestabilní, ale nechcete podstoupit operaci, může vám chirurg na zápěstí a předloktí nasadit sádru. Může být možné používat dlahu po dobu šesti týdnů (místo sádry) a poté zahájit fyzikální terapii. Lékař vám pomůže rozhodnout, co by bylo pro vaše konkrétní zranění nejlepší.
Chirurgická léčba
Chirurgická léčba závisí na konkrétním přítomném zranění. Nestabilita v důsledku úplného přetržení vazů, zejména při zlomenině kosti, vyžaduje co nejrychlejší operaci.
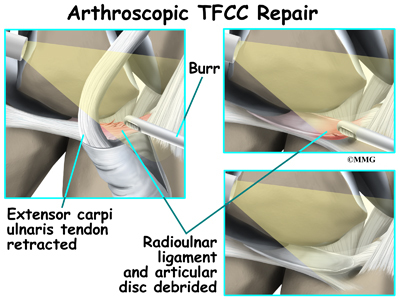
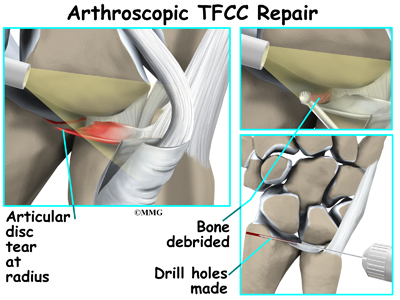
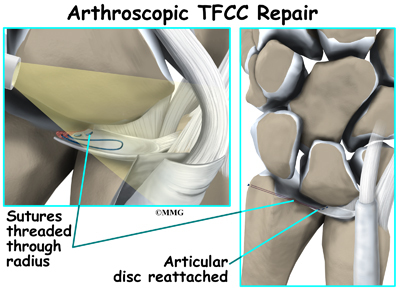
Vnější obvod trojúhelníkového komplexu fibrochrupavky má dobré prokrvení. Trhliny v této oblasti lze opravit. Neexistuje však žádná možnost zhojení, pokud dojde k natržení v centrální oblasti, kde není žádné krevní zásobení. Pak je nutný artroskopický debridement (vyhlazení nebo oholení) poškozené tkáně.
Chirurg debriduje všechny trhliny disku nebo meniskálního homologu, které by se mohly zachytit o jiné kloubní plochy. Poté chirurg pátrá po případných problémech s ploténkovým vazem. Ke zjištění napětí nebo laxity (uvolnění) vazů se používá sonda. Ochablost je známkou poranění.
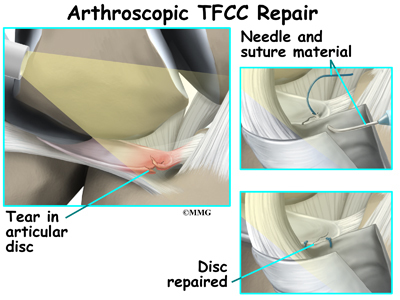
Artroskopický debridement funguje dobře u jednoduchých trhlin. Lze odstranit velkou část poškozené tkáně a přitom zachovat stabilní zápěstní kloub. Roztržené struktury lze znovu přišít opravnými stehy. Někteří chirurgové provádějí kromě debridementu TFCC také artroskopický zákrok pomocí destiček, zejména pokud je přítomno jak narušení TFCC, tak pozitivní loketní varianta. Je zapotřebí dalších studií, aby se zjistilo, zda kombinovaný postup vede k uspokojivějšímu výsledku než současné metody, a aby se zhodnotila rotační ztráta, k níž může při tomto kombinovaném postupu dojít.
Některé vazivové ruptury s frakturou lze rovněž napravit artroskopicky s opětovným přiložením a instrumentací. Instrumentací se rozumí použití hardwaru, jako jsou dráty a šrouby, které pomáhají udržet opravenou tkáň na místě, dokud nedojde ke zhojení.
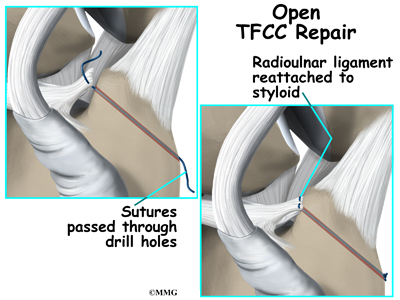
Ačkoli je jich málo, existují některá složitá natržení, která vyžadují otevřenou opravu. Otevřená oprava znamená, že chirurg provede řez a otevře tkáně, aby mohl provést operaci. Chirurg tak získá lepší výhled a lepší přístup do oblasti. Konkrétní postup závisí na poraněných tkáních a rozsahu poranění. Například odchlípení radioulnárních vazů obvykle vyžaduje otevřenou opravu. Nestabilita distálního radioulnárního kloubu může vyžadovat použití drátů, které drží oblast pohromadě, dokud nedojde k zahojení.
V jiných případech byla operace odložena natolik dlouho, že se přetržený vaz zatáhl (stáhl zpět) natolik, že přímou opravu nelze provést. V těchto případech může být nutný šlachový štěp, který pomůže zpevnit opravu.
Chronické a degenerativní TFCC mohou vyžadovat jiný chirurgický přístup. Debridement není u této skupiny tak úspěšný jako u akutních poranění TFCC. Někdy je nutné zkrátit loketní kost v zápěstí, aby se dosáhlo úlevy od bolesti. Ke zkrácení loketní kosti a odlehčení ulnokarpálního kloubu se používají dva postupy. Jedná se o metodu zkrácení loketní kosti (diafýzy) a osteotomii zkrácení distální hlavice loketní kosti (metoda Feldonových destiček). Pokud je přítomna nestabilita mezi lunátou a triquetrem, lze provést zkrácení loketní kosti, aby se napnuly ulnokarpální vazy a snížil pohyb mezi lunátou a triquetrem.
Při rozhodování, který postup zvolit, chirurg zvažuje míru potřebného zkrácení a konformaci distálního radioulnárního kloubu. (DRUJ) – což ovlivní zatížení kloubu.
Metoda diafyzárního zkrácení (pomocí vnitřní fixace – desky/šroubů) – vyšší míra komplikací (opožděné spojení, nespojení, odstranění hardwaru).
Distální osteotomie zkrácení hlavice loketního kloubu (tj. metoda Feldonových destiček) artroskopická nebo otevřená metoda (zkrácení pouze 2-3 mm ) – méně invazivní a stejná úleva jako diafyzární zkrácení
Rehabilitace
Co mám očekávat po léčbě?
Nechirurgická rehabilitace
Mnoho pacientů s lehkým poraněním komplexu trojúhelníkové fibrochrupavky je schopno vrátit se do práce a/nebo se vrátit ke sportu na úrovni před úrazem. Je možný bezbolestný pohyb a plná síla.
Po neoperační léčbě poranění TFCC může zůstat zbytková ochablost. Pokud je konzervativní péče neúspěšná, může přetrvávající laxita a nestabilita kloubu vést k degeneraci kloubní chrupavky. Příliš velká síla nebo tlak na kteroukoli stranu kloubu může vést k bolesti a změně pohybových vzorců. K obnovení normálního pohybu zápěstí může být nutný chirurgický zákrok.
Po operaci
Vaše zápěstí bude znehybněno objemným obvazem nebo sádrou. Typ použitého imobilizačního zařízení a poloha, do které bude vaše zápěstí umístěno, závisí na typu operace, kterou jste podstoupili. Pohybová cvičení se obvykle zahajují pět až sedm dní po operaci.
Úleva od bolesti, zlepšení pohyblivosti a zvýšení funkčnosti jsou hlavními cíli operace pro většinu pacientů. Chirurg má také zájem na obnovení stability zápěstí a nosné funkce zápěstí. Po odeznění počáteční bolestivosti po operaci byste měli pocítit výrazné snížení bolesti. Mnoho pacientů uvádí, že jsou bez bolesti.
Plán následných opatření po operaci se může lišit v závislosti na typu zákroku, který váš chirurg použil. Novější a dokonalejší metody umožnily některým pacientům vrátit se k plné, neomezené aktivitě již šest týdnů po operaci.
Standardní výsledek má obvykle typický průběh. Týden po operaci bude dlaha nahrazena sádrou typu fiberglass (stále v supinované poloze). Loket je ponechán v plném pohybu. Sádra se odstraní šest týdnů po operaci. Po sejmutí sádry následuje fyzikální terapie po dobu šesti až osmi týdnů.
Fyzikální terapie může být nutná, aby vám pomohla získat zpět plnou pohyblivost kloubu, sílu a normální pohybové vzorce. Někteří pacienti mají potíže s opětovným získáním síly stisku a úchopu. Terapeut vám pomůže získat zpět ztracené specifické pohyby, jako je ulnární deviace (pohyb ruky v zápěstí směrem od palce k malíčku) a supinace (pohyb dlaní nahoru) nebo pronace (pohyb dlaní dolů). Terapeut vám pomůže zajistit, abyste nepoužívali kompenzační pohyby ramenem k vyrovnání rozdílu.
Cílem je obnovení plné pohyblivosti, síly a funkce. Rehabilitační program bude zaměřen na vaše potřeby doma, v práci a při hře. Mnoho pacientů se může vrátit do práce bez omezení. Malý počet může vyžadovat určitá pracovní omezení nebo změnu pracovních úkolů.
Mohou se vyskytnout komplikace, jako je přetrvávající bolest a ztuhlost. Problémem může být infekce nebo opožděné sjednocení či nesjednocení zlomenin kostí. Může být nutná další operace za účelem revize první operace. Někteří pacienti potřebují další operaci k odstranění veškerého hardwaru použitého ke stabilizaci kloubu. Může být nutné odstranit spodní část loketní kosti zvanou styloid. Ve vzácných případech se při zákroku nepodaří dosáhnout požadovaných výsledků. Dalším krokem může být fúze zápěstí.