Urgent meddelande: För att hantera lacerationer i ansikte och hårbotten krävs en uppskattning av den unika anatomin, en sund reparationsteknik och beaktande av patientens förväntningar på kosmos.
TOYIN FAPOHUNDA-ADEKOLA MD, MBA
Lacerationer i hårbotten och ansiktet är vanligt förekommande på akutmottagningar. Även om dessa skador kan orsaka oro för både patient och behandlare är de grundläggande principerna och teknikerna för reparation redan välkända. Genom att följa ett systematiskt tillvägagångssätt och förstå ansiktets unika anatomiska förhållanden kan akutläkaren hantera dessa sår på ett säkert sätt och med optimalt resultat. Förutom att tillämpa ett sunt tekniskt tillvägagångssätt för reparation är det viktigt att förstå och bemöta patientens förväntningar och farhågor i samband med utvärderingen och hanteringen av dessa skador. Eftersom vanställda sår i ansiktet kan orsaka betydande känslomässiga och psykologiska problem måste långsiktig kosmos vara en central komponent i beslutsfattandet kring hanteringen.
I den här tvådelade serien kommer vi att gå igenom tillvägagångssättet för de sår i ansikte och hårbotten som oftast ses på akutmottagningen. Anatomiska överväganden som påverkar utvärdering och hantering av dessa skador kommer också att utforskas, liksom identifiering av de steg som krävs för en optimal reparation.
Allmänt tillvägagångssätt
Målen för lacerationsvård är att undvika infektion och uppnå ett praktiskt och kosmetiskt acceptabelt ärr. Sår i ansiktet och hårbotten kan medföra blodförlust, förändring av det mentala tillståndet eller kvävningsrisker. Därför måste den initiala hanteringen omfatta bedömning av stabilitet och hemodynamik och uppmärksamhet på ABC-riktlinjerna (dvs. luftväg, andning och cirkulation). Före behandlingen är det nödvändigt med en grundlig patienthistoria, med noggrann uppmärksamhet på faktorer som kan påverka sårläkningen negativt.

Anatomiska överväganden
En grundläggande förståelse av ansiktets anatomi och neurovaskulära försörjning är avgörande före alla diskussioner om utvärdering och hantering av lacerationer. Faciala lacerationer innehåller ofta traumatiska skador på nerver och kärl som kan ha betydande inverkan på läkning, kosmos och neurologisk funktion. För att reparera dessa skador krävs dessutom en ingående kunskap om anatomi och kosmos för att uppnå ett optimalt resultat. Slutligen, eftersom användning av regional anestesi är en viktig del av en framgångsrik reparation av de känsliga vävnaderna i ansiktet och hårbotten, är det av största vikt att känna till kranialnervernas anatomi.
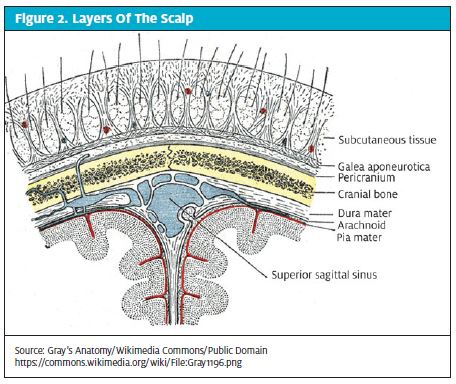
Anatomiskt sett sträcker sig hårbotten framifrån från de supraorbitala kammarna till den yttre occipitala utbuktningen bakifrån. Lateralt går gränserna till de temporala linjerna. Hårbotten består av fem lager: Huden (epidermis och dermis), den täta ytliga fascian (fibrösa fettvävnader), galea aponeurotica, lös areolär bindväv och perikranium eller periosteum.
Inom det täta ytliga lagret finns ett rikt utbud av venösa och arteriella blodkärl. Dessa kärl drar sig inte tillbaka vid laceration, vilket är viktigt att notera eftersom varje ytlig laceration därför har potential att resultera i betydande blödning med hypovolemi och hypotoni.
Det mesta av känslan i ansiktet tillhandahålls av kranialnerv V (trigeminusnerven), som har tre huvuddivisioner: oftalmisk, maxillär och mandibulär. Den oftalmiska divisionen (V1) ger känsel till den övre tredjedelen av ansiktet, inklusive ögonen och näsan ner till spetsen. Den maxillära divisionen (V2) ger känsel till mitten av ansiktet genom infraorbitalnerven. Den mandibulära divisionen (V3) ger känsel till den nedre tredjedelen av ansiktet.
Viktiga ansiktsmuskler är bland annat ansiktsuttrycksmusklerna som innerveras av kranialnerv VII (facialisnerv), som går genom en smal kanal i tinningbenet. Ansiktsfrakturer är ofta förknippade med skador på denna nerv. Tuggmusklerna innerveras av den femte nerven, trigeminusnerven, som kontrollerar käkrörelsen och nerverna IX och X (glossopharyngeal respektive vagus), som kontrollerar palatala rörelser.
Skalpskador
Den första bedömningen av en skalpskada bör innefatta en snabb utvärdering av potentiellt livshotande situationer, som inleds med en utvärdering av ABC:erna för att fastställa patientens stabilitet. Relevanta frågor om anamnesen omfattar skadans mekanism och tillhörande symtom. Särskild uppmärksamhet bör ägnas åt att fråga efter symtom som är förknippade med allvarligare skallskador eller hjärnskakningar. Förändringar i mentalt tillstånd, koordination, tal och beteende bör alla bedömas och risken för en samtidig skada på ryggraden bör bedömas genom att man utvärderar nacksmärta, steg, svaghet, parestesi och domningar. Möjligheten av en främmande kropp bör undersökas när man frågar ut patienten om mekanismen för skadan. Alla patientens ordinerade mediciner bör granskas med avseende på eventuella biverkningar som kan ha bidragit till skadan eller som kan påverka läkningen. Fritidsdrog- och alkoholanvändning bör också bedömas.
En metodisk undersökning är nyckeln för alla patienter med en skalpskada. Vid en grundlig undersökning av hårbotten bör man se till att utesluta tecken på ökat intrakraniellt tryck (ICP) såsom illamående, kräkningar, fasta dilaterade eller icke-reaktiva pupiller och förändrat mentalt tillstånd. För de flesta sårskador i hårbotten består den första behandlingen av direkt tryck på såret i 15 minuter med eller utan lidokain plus adrenalin för att uppnå hemostas. Förekomsten av kraftig blödning eller hematom motiverar förfrågan om hematologisk patologi (dvs. hemofili och andra faktorbrister).
Att belysa och kontrollera blödningen är viktigt för att säkerställa att eventuella främmande kroppar kan identifieras. Om situationen tillåter det kan en snabb utvärdering för hjärnskakning också genomföras med snabba utvärderingsverktyg som Sport Concussion Assessment Tool (SCAT), som ger en snabb neurologisk utvärdering.
Under undersökningen ska lacerationens egenskaper noteras, inklusive tidpunkten för skadan och sårets form, längd och, viktigast av allt, dess djup. Tidpunkten för skadan är viktig eftersom reparation av laceration genom primär stängning är tidsberoende. Sår som läker sekundärt har en ökad risk för ärrbildning. Involvering av galea bör noteras eftersom det kräver reparation för att förhindra deformitet.
Indikationer för avbildning. Neuroavbildning är ett viktigt övervägande vid huvudtrauma och kan, om den finns tillgänglig, användas på akutmottagningen för patienter som bedöms vara stabila och utan risk för en samtidig skada på c-ryggraden. En datortomografi (CT) är motiverad för patienter som får sina skador från fall från höjd, trubbigt våld eller situationer relaterade till droger och alkohol. Det är inte längre lämpligt att använda vanlig röntgenfilm vid utvärdering av ansikts- och skalpskador. Bilddiagnostik för att utesluta intrakraniell skada är också motiverat i fall där benet är exponerat. Om främmande kroppar är en möjlighet kan vanliga röntgenbilder användas för att upptäcka radioaktiva föremål som glas, medan ultraljud kan upptäcka icke-radiopaka material.
Reparationsförberedelse och teknik. Även om sårspolning är en vanlig metod vid lacerationsreparation visar forskning att med den rika blodtillförseln till hårbotten är sårinfektioner sällsynta. För rena, icke kontaminerade sår i hårbotten ändrar därför inte spolning före primär stängning infektionsfrekvensen eller det kosmetiska utseendet.1
Anestesi för reparation av hårbotten kan åstadkommas med hjälp av lidokain med adrenalin (med undantag för näsan, ögonlocken och öronen). (Epinefrin ingår för att ge ytterligare hemostas vid behov.) Även om hår av vissa ses som en förorening, krävs avlägsnande av hår före stängning endast i situationer där närvaron av hår komplicerar suturens läggning eller knutning.2 Håret kan lätt rengöras med samma bakteriedödande lösning som används för lacerationen.
För att reparera de flesta enkla lacerationer i hårbotten kan häftklamrar användas och de har fördelen att de är snabbare och mindre kostsamma än, och ger liknande resultat som suturer (figur 1).
Å andra sidan bör häftklamrar INTE användas för lacerationer som involverar galea. Galea är en förankringspunkt för frontalismuskeln och måste repareras separat för att förhindra deformationer och asymmetri i ansiktsuttrycket (figur 2). Reparation kan ske med 3,0 eller 4,0 absorberbara suturer (t.ex. Vicryl, Monocryl etc.) med hjälp av en enkel avbruten teknik. Förutom att bevara muskelanvändningen förhindrar galealreparationerna subgaleala infektioner och spridning av infektioner i hela hårbotten.
Mindre frekvent använd men lika effektiv för att stänga sår i hårbotten är Hair Apposition Technique (HAT). Denna teknik är bäst för hemostatiska sår som är mindre än 10 cm långa och när hårstråna i hårbotten är längre än 3 cm. Med HAT förs motsatta hårstrån samman med en enkel vridning och låses med en droppe vävnadsklibb.3
Empiriska antibiotika är vanligtvis inte indicerade för sår i hårbotten, men är motiverade vid bett (djur- och människobett) och överdrivet kontaminerade sår. Alla vuxna med sår i hårbotten bör vaccineras mot stelkramp (Td) eller mot Tetanus, difteri och kikhosta (Tdap) om det råder osäkerhet om deras vaccinationsstatus. Skalpskador som inte kräver tryckförband kan lämnas öppna för luft och tvättas försiktigt med tvål och vatten efter 24-48 timmar. Klammer eller icke-absorberbara suturer kan avlägsnas efter 5 till 7 dagar.
Sår i pannan
Sår i pannan är vanliga hos både barn och vuxna och kan väcka en hel del ångest hos patienterna på grund av risken för ärrbildning i ett mycket synligt område. Spänningslinjerna i pannan diskuteras i detalj här eftersom en förståelse för dem är nödvändig för att säkerställa ett bra kosmetiskt resultat.
Spänningslinjer. Avslappnade spänningslinjer i huden (RSTL) löper i allmänhet i rät vinkel mot den underliggande muskulaturens riktning (figur 3). Lagning av lacerationer i spänningsriktningen kan bidra till att minimera ärrbildning och ge bästa estetiska resultat.4 En horisontell laceration i pannan, till exempel, kommer att vara under minimal spänning eftersom den är parallell med spänningslinjerna, medan en vertikal laceration kommer att vara mer gapande och svårare att laga och kommer att läka med mer ärrbildning. Forskning visar att reparation enligt RSTL är nyckeln till mindre ärrbildning och faktiskt är viktigare än reparationstekniken.5 Det är dock viktigt att akutläkare ger patienterna råd om förväntningar på kirurgiska resultat i fall där ärrbildning är mer sannolik. Revidering av ärr av en plastikkirurg är alltid ett alternativ, men om man är orolig för utseendet bör man överväga tidig remittering och primär stängning med kosmetiska tekniker.
Förberedelse och teknik för reparation. Det första steget i förberedelserna för reparation av en sårskada i pannan är att noggrant inspektera såret för främmande kroppar för att förhindra traumatisk tatuering, ett fenomen som uppstår när främmande kroppar hålls kvar i vävnaden. Anestesi för pannskärsskador är beroende av sårets storlek. För små lacerationer kan 1 % lidokain eller LET (lidokain 4 %, epinefrin 0,1 % och tetrakain 0,5 %) användas lokalt, men om skadan täcker större delen av pannan kan ett regionalt block med lidokain) vara lämpligt.
För lacerationer i pannan är det ofta aktuellt att överväga att använda lim som oktylcyanoakrylat (Dermabond® och Histocryl®). Det är dock absolut nödvändigt att vårdgivare inom akutsjukvården har en noggrann förståelse för villkoren för användning av dessa produkter och att de har erfarenhet av korrekt appliceringsteknik. (För en fördjupad artikel om klister, se Using Tissue Adhesives in Urgent Care i december 2013 års utgåva av JUCM). För att främja optimal cosmesis med hjälp av adhesivämnen måste hemostasen vara avslutad och en perfekt justering av kanterna måste säkerställas. Andra viktiga överväganden är att förhindra att lim droppar, särskilt i ögon och läppar. I situationer där lacerationen är oregelbunden, gapande eller när det inte går att garantera en approximering av kanterna bör man uteslutande använda suturer. Huden i ansiktet är en av de tunnaste på människokroppen och är därför känslig för revor och gropar, risker som kan minimeras genom att välja den minsta storlek på suturen som är lämplig för ändamålet. I de flesta fall kommer 6.0 sutur (monofilament eller snabbabsorberande) i en teknik som innefattar flera små ”bitar” att minska risken.
Hemvård och uppföljning. För sår i pannan behövs vanligtvis inget förband. Patienterna bör uppmanas att hålla platsen ren genom att försiktigt tvätta (men inte skrubba) ansiktet två gånger om dagen och att därefter applicera aktuell antibiotika.


Eyelid- och ögonbrynssår
Ögonbrynssår orsakas oftast av trubbigt trauma mot det supraorbitala området. För alla lacerationer som berör ögat (ögonbryn, ögonlock etc.) krävs en fullständig och noggrann undersökning av ögat innan reparation utförs. Undersökningen bör omfatta bedömning av synskärpa och extraokulär rörelse, oftalmisk inspektion för hyphem och fluoresceinfärgning för hornhinneslitage.
Skador som involverar det mediala kanthuvudet eller den mediala tredjedelen av övre eller nedre ögonlocket bör väcka misstanke om skada på det kanalikulära dräneringssystemet och kräva en bedömning av oftalmologin. Även om kanalikulära skador kräver specialistkonsultation kan de repareras upp till 48 timmar efter skadan, om det skulle vara nödvändigt (helger/efter arbetstid). Det kan vara nödvändigt att plåstra ögat för att hålla såret rent och torrt i väntan på uppföljning.
Med skador på ögonbryn och ögonlock är det viktigt att leta efter kliniska ledtrådar som kan väcka misstanke om djupare skador. Rikliga tårar kan till exempel tyda på en skada på tårkanalen, medan ett akut fall av strabism efter skadan tyder på en skada på det mediala palpebrala ligamentet. Dessutom bör man vid varje laceration av ögat som resulterar i utskjutande fettvävnad från såret oroa sig för en trasig ögonbottenvägg, och en akut ptos efter skadan kan tyda på en skada på levator palpebrae superioris. Vårdgivare bör också ha en låg tröskel för att få en datortomografi för att inspektera ögonhålorna och utesluta frakturer när periorbitalt ödem och ekchymos förekommer.
Om undersökningen avslöjar eller väcker misstanke om en penetrerande globusskada (tabell 1) ska undersökningen avbrytas och patienten ska omedelbart hänvisas till en ögonläkare eller överföras till akutmottagningen. Manipulera INTE ögat, applicera inget tryck på globen, lappa ögat eller mäta det intraokulära trycket.
Repair förberedelse och teknik. Vid sårskador på ögonbrynet ska ögonbrynshåret aldrig rakas eftersom återväxten inte kan garanteras. Suturer är inte nödvändiga för lacerationer som är kortare än 0,25 cm och som är belägna över eller under ögonbrynet; steri-strips eller ett aktuellt trippelantibiotikum (dvs. neomycin) kan appliceras.1
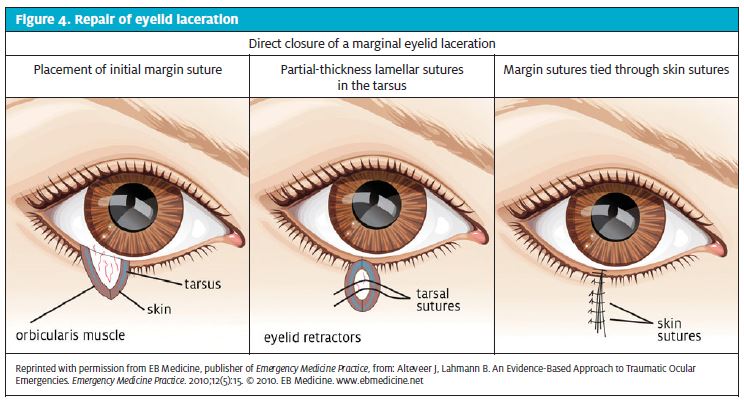
När suturer är nödvändiga ska ögonbrynet spolas tillräckligt med normal koksaltlösning (se till att ögat skyddas) och ögonbrynet bedövas med LET eller lidokain med eller utan epinefrin. Vid ögonlockssår bör enbart lidokain användas eftersom adrenalin är kontraindicerat. Absorberbara (6.0) eller permanenta suturer (6.0 eller 7.0 nylon) kan användas för suturering. Vid djupa lacerationer kan varje vävnadsskikt behöva repareras individuellt och man bör se till att sårkanterna återställs anatomiskt (Figur 4).
Detta kan åstadkommas genom att suturera de övre och undre marginalerna först. Vid suturering av ögonlocken måste man vara särskilt försiktig för att undvika att nålen sticker genom och genom ögonlocket. Dessutom får man aldrig utöva tryck på ögongloben när man reparerar ögonlockssår.
Adhesiv för ögonbrynsskador. Med tanke på att hudlim är lätt att använda och att det är smärtfritt kan akutvårdspersonal frestas att använda dem för att laga ögonbrynsskador. Med vanliga, lågviskösa octylcyanoakrylat (OCA) hudlim finns det en risk för migration, och det krävs stor försiktighet och stor skicklighet för att undvika oavsiktlig tarsorrhafi. OCA med hög viskositet har förknippats med dramatiskt mindre migration än produkter med låg viskositet.6 Även med lim med hög viskositet bör stor försiktighet iakttas runt ögat. Vid ögonlockssår bör man undvika lim helt och hållet.
Afterbehandling. För ögonbryns- eller ögonlocksskador omfattar eftervården tetanusprofylax, remiss och uppföljning vid behov samt tydliga instruktioner för vård i hemmet. Sårstället bör rengöras försiktigt två gånger om dagen; aktuell antibiotika kan också appliceras. Suturer kan avlägsnas efter 3-5 dagar och steri-strips appliceras vid behov.
Slutsats
När en patient får en patient med sårskador i ansiktet eller hårbotten, fokuserar en akut vårdgivare först och främst på att undanröja kvävningsrisker, kontrollera blodförlust och förebygga infektioner. Vid beslutsfattandet om sårbehandling måste man också ta hänsyn till långsiktig kosmesis på grund av risken för vanställdhet. För att säkerställa bästa möjliga resultat för patienter med skador på hårbotten, pannan, ögonlocken eller ögonbrynen är en förståelse för anatomin och användning av lämpliga reparationstekniker, som beskrivs här, av avgörande betydelse. I del 2 av denna artikel, i nästa månads nummer, kommer vi att undersöka tillvägagångssättet vid sårskador på öra, näsa, kind, läppar och tunga.
Referens
- Ehrardt CR. Reparation av ögonbrynsskador. Ambulatory Care Procedures for the Nurse Practitioner. 2003 pp 326.Anderson L, Kahnberg KM, Pogrel P, Eds. Oral och maxillofacial kirurgi. John Wiley & Sons, 2012.
- Trott AT. Sår och sår: akut vård och stängning. Elsevier Health Sciences. 2012.
- Hock Mo, Ooi SB, Saw SM, et al. A randomized controlled trial comparing the hair apposition technique with tissue glue to standard suturing in scalp lacerations (HAT study). Ann Emerg Med. 2002;40(1):19-26.
- Anderson L. Kahnberg KM, Pogrel P, Eds. Oral och maxillofacial kirurgi. John Wiley & Sons, 2012.
- Borges AF. Slappna spänningslinjer i huden. Dermatol Clin. 1989;7(1):169.
- Singer AJ, Giordano P, Fitch JL, et al. Evaluation of a new high-viscosity octylcyanoacrylate tissue adhesive for laceration repair: a randomized clinical trial. Acad Emerg Med. 2003;10(10):1134-1137.
