US Pharm. 2013;38(2):43-60.
ABSTRACT: A manifestação mais comum da isquemia miocárdica é a angina pectoris estável. Os sintomas incluem uma sensação de dor ou pressão no peito, que pode irradiar para o braço esquerdo, ombro ou mandíbula. Os sintomas ocorrem após esforço e estresse emocional e são aliviados com nitroglicerina sublingual. Os objetivos do tratamento são reduzir ou eliminar sintomas e prevenir complicações, como infarto do miocárdio, insuficiência ventricular esquerda e arritmias com risco de vida. O tratamento consiste em modificações no estilo de vida, medicaçãoterapia e, em alguns casos, revascularização.
A angina de peito estável (SAP) é a manifestação mais comum da isquemia miocárdica. A isquemia miocárdica ocorre quando a demanda de oxigênio do coração excede a oferta. Há três fatores que determinam a demanda miocárdica de oxigênio e a freqüência cardíaca, a contratilidade e a tensão da parede miocárdica, sendo este último o mais importante.1 A demanda de oxigênio aumenta em resposta a um aumento da freqüência cardíaca ou a um aumento da pré-carga ventricular esquerda ou pós-carga. Um maior volume diastólico final elevará a pré-carga ventricular esquerda e o aumento da pressão arterial sistólica e/ou rigidez arterial aumentará a pós-carga ventricular esquerda e, conseqüentemente, a demanda de oxigênio miocárdico. O suprimento de sangue para o coração pode ficar comprometido através do acúmulo de placa aterosclerótica e/ou espasmo da artéria coronária. Muitas vezes os pacientes terão ambos.2
PATOFISSIOLOGIA
O oxigênio é fornecido ao coração por vasos de maior superfície (vasos epicárdicos) e artérias intramiocárdicas e arteríolas, que se ramificam em capilares. Em um coração saudável, há pouca resistência ao fluxo sanguíneo nos vasos epicárdicos. Quando existem placas ateroscleróticas, o fluxo sanguíneo é impedido, mas o processo de regulação pode compensar em certa medida. A auto-regulação é a dilatação dos vasos miocárdicos em resposta à diminuição da oxigendelividade. Através da auto-regulação, o fluxo sanguíneo para o coração muda de forma rápida como resultado de uma maior demanda. Os mediadores mais importantes envolvidos na perfusão miocárdica são a adenosina (um potente vasodilatador), outros nucleotídeos, óxido nítrico, prostaglandinas, dióxido de carbono, íons andhidrogênio.1 Obstruções ao fluxo sanguíneo coronário podem ser fixadas, como na aterosclerose, ou dinâmicas, como no espasmo coronário. Alguns pacientes podem ter ambas as características, e isto é chamado de angina mista.2
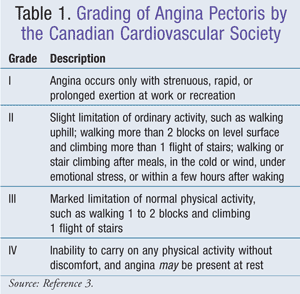
Uma camada endotelial de célula única separa o músculo liso vascular do sangue. Quando intacta, essa camada endoteli-berbular vascular promove vasodilatação e previne trombos e plaqueformação esclerótica. O endotélio arterial coronário sintetiza fibronectina, interleucina-1, ativador do plasminogênio tecidual, certos fatores de crescimento, prostaciclina, fator ativador de plaquetas, endotelina-1 e óxido nítrico(NO). O NO é sintetizado a partir da L-arginina por óxido nítrico sintetase. O NO causa o relaxamento do músculo liso arterial. A perda da camada endotelial resulta em menos NO e pode ocorrer devido a ataques mecânicos ou químicos ou de lipoproteínas de baixa densidade oxidadas (LDL). A função endotelial pode ser melhorada com inibidores de enzimas conversoras de angiotensina (ACEIs), estatinas e exercício.1 A Canadian Cardiovascular Society desenvolveu um sistema de classificação de angina que é geralmente bem aceito (TABELA 1).3
PROGNÓSTICO
Duas características que afetam o prognóstico são o número de vasos obstruídos e a extensão da obstrução dos vasos. O número de vasos obstruídos por placas ateroscleróticas é um forte preditor de mortalidade. A taxa de sobrevida de 12 anos para pacientes com doença de zero, um, dois e três vasos é de 88%, 74%, 59% e 40%, respectivamente.4 Quando os vasos ficam obstruídos a 80% ou mais, o risco de trombose vaso-espasmódica é muito maior. Outros fatores que afetam a sobrevida são a idade, insuficiência cardíaca comorbida e/ou diabetes, smokinghistory, fração de ejeção e infarto do miocárdio prévio (IM).1,4
SYMPTOMS
Symptoms include pain or a sensation of pressure in thechest, which may radiate to the left arm, shoulder, and jaw. A dor pode durar de 30 segundos a 30 minutos e normalmente é aliviada com nitroglicerina sublingual (SLNTG). Qualquer alteração na qualidade, freqüência ou duração da dor ou dos fatores precipitantes sugere angina instável, o que requer atenção médica imediata.1
PECTÓRIA ANGINA ESTABELECIDA PECTÓRIA CHRÔNICA
Embora os especialistas não possam concordar com uma definição de PAE, o consenso é que os sintomas devem estar presentes por pelo menos 2 meses e não devem variar em gravidade, caráter ou fatores desencadeantes. A causa mais comum da PA é a doença coronariana obstrutiva.2
A PA é caracterizada por dor torácica que ocorre após aexerção ou estresse emocional. A dor pode irradiar para o maxilar, ombro e braço do lado esquerdo. A dor pode diminuir com o repouso, ou a SLNTG pode ser necessária para aliviar a dor. Pacientes com PAE de esforço geralmente têm anemia, hipertireoidismo ou outra condição que afete o equilíbrio entre oferta e demanda de oxigênio do miocárdio.2
Tipicamente, os episódios isquêmicos são transitórios e não causam morte das células miocárdicas. Com isquemia crônica prolongada, pode ocorrer disfunção ventricular esquerda e arritmias após um episódio isquêmico.1,2
Fator de risco não-modificável inclui sexo, idade, história familiar, fatores ambientais e diabetes comorbido. Fatores de risco modificáveis incluem tabagismo, hipertensão, dislipidemia, obesidade, vida sedentária, hiperuricemia (gota), estresse e uso de progestinas, corticosteróides e inibidores de calcineurina.1
TREATAMENTO
Os objetivos do tratamento são reduzir ou eliminar sintomas e prevenir complicações a longo prazo, como IM, falha ventricular esquerda e arritmias com risco de vida. As modificações no estilo de vida, medicamentos e revascularização do miocárdio são todos empregados no tratamento da angina.2
A American College of Cardiology Foundation (ACCF) e a American Heart Association (AHA) desenvolveram diretrizes conjuntas. As diretrizes abordam modificações no estilo de vida, controle da pressão arterial, controle de lipídios e diabetes e farmacoterapia.5
Modificações no estilo de vida
Cessação do tabagismo e prevenção do fumo passivo são fortemente aconselhadas. A reposição de nicotina pode ser usada para auxiliar na prática do tabagismo. Os pacientes com SAP também devem permanecer ativos. Se os indivíduos forem suficientemente saudáveis, a ACCF e a AHA recomendam 30 a 60 minutos de exercícios de intensidade moderada, como caminhada rápida 7 dias por semana (5 dias, no mínimo). A adição de treino de força é razoável se a saúde do paciente o permitir. A prescrição do exercício pode precisar de ser adaptada com base nos resultados de um teste de exercício. Para pacientes de alto risco, como aqueles com um IM recente, revascularização ou insuficiência cardíaca, uma reabilitação cardíaca supervisionada medicamente é indicada.5
O controle de peso é fortemente encorajado. O índice de massa corporal (IMC) alvo está entre 18,5 e 24,9 kg/m2. Se a perda de peso for necessária, a meta inicial é uma perda gradual de 5% a 10% do peso basal. Se o paciente tiver sucesso com uma perda de 10%, pode ser tentada uma maior perda de peso. O alvo é uma circunferência da cintura de <102 cm nos homens e <88 cm nas mulheres. Deve-se aderir a um diethigh em frutas frescas, vegetais e laticínios com baixo teor de gordura. O consumo de álcool e sódio deve ser limitado. O consumo de álcool não deve exceder 1 bebida por dia (4 oz. de vinho, 12 oz. de cerveja, ou 1 oz. de bebidas alcoólicas) para mulheres não grávidas e 1 ou 2 bebidas alcoólicas para homens. A ingestão de gorduras saturadas não deve exceder 7% das calorias totais, e não mais que 200 mg/dia de colesterol devem ser consumidos. Ácidos gordurosos trans devem ser evitados se possível, e um mínimo de 10 g/dia de fibra viscosa é recomendado.5
Controle de Pressão de Sangue
Em conformidade com o Sétimo Relatório do JointNational Committee on Prevention, Detection, Evaluation, and Treatmentof High Blood Pressure (JNC 7), a pressão arterial deve ser <140/90 mmHgor <130/80 mmHg para pacientes com diabetes ou kidneydisease crônica. Para pacientes com doença arterial coronária e pressão arterial elevada, está indicada a terapia medicamentosa com um antagonista beta-adrenérgico (beta-bloqueador) ou ACEI. Podem ser necessários medicamentos adicionais para atingir a pressão arterial alvo.5
Lipid Management
LDL-Colesterol (LDL-C) deve ser <100 mg/dL. Se a linha de base do colesterol LDL for ≥100 mg/dL, devem ser iniciadas terapias com medicação para baixar os lipídios. Em pacientes de alto risco ou de risco moderado, a recomendação é uma redução de 30% a 40% da linha de base. Se o LDL-C for 70 a 100 mg/dL, uma redução para <70 mg/dL é razoável.5
Se os triglicerídeos (TGs) estiverem entre 200 e 499 mg/dL, a lipoproteína não-alta densidade (colesterol total, colesterol minúsculo, colesterol de alta densidade) é <130 mg/dL. Com TGsbetween 200 e 499 mg/dL, a redução do colesterol não-HDL para <100 mg/dL é razoável. Se os TGs precisarem ser reduzidos após a isiniciação da terapia de redução do colesterol LDL, a niacina ou a terapia com fibratos é uma opção terapêutica. Pacientes internados com TGs ≥500 mg/dL, niacina ou tratamento com fibrilação devem ser mais bem tratados antes da terapia de redução do colesterol LDL.5
Controle do diabetes
Patientes com diabetes devem ser tratados com uma meta de hemoglobina A1c(A1C) de 7% ou menos. Dependendo da idade do paciente, história de hipoglicemia, presença de complicações vasculares e/ou comorbidades, uma hemoglobina A1C entre 7% e 9% é razoável. A modificação dos fatores de risco (por exemplo, atividade física, controle de peso, controle da pressão arterial, controle de lipídios) deve ser iniciada e mantida de forma agressiva. A rosiglitazona não deve ser iniciada em pacientes diabéticos com SAP.5
Terapia farmacológica
Anticoagulantes/Antiplaquetas: Sem prescrição, 75 a 162 mg de aspirina diariamente devem ser iniciados e continuados indefinidamente. Se a aspirina for contra-indicada ou não tolerada, pode ser utilizado clopidogrel. O dipiridamol não é recomendado para uso em pacientes com SAP. Atualmente não há evidências demonstrando benefícios adicionais com a terapia anticoagulante e o uso de anticoagulantes não é recomendado.5
Renina-Angiotensina-Aldosterona Bloqueadores do Sistema: Pacientes com hipertensão, diabetes, doença renal crônica ou uma ejeção esquerda ≤40% devem ser iniciados em um ACEI, a menos que contraindicados.ACEIs bloqueiam a conversão de angiotensina I em angiotensina II (avasoconstritor). A inibição da vasoconstrição diminui tanto a pré-carga ventricular esquerda como a pós-carga.2 As IACS também podem ser usadas em pacientes de risco mais baixo. Os bloqueadores dos receptores de angiotensina (BRA) podem ser usados em pacientes que não podem tolerar as IACS. A terapia combinada com uma ACEI e uma BRA é uma opção em pacientes com insuficiência cardíaca devido à disfunção sistólica ventricular esquerda (uma redução na contratilidade ventricular esquerda).5
Beta-Blockers: A menos que contraindicados, os BBs devem ser iniciados em todos os pacientes que tiveram IM ou síndrome coronariana aguda.5 Os BBs reduzem a demanda de oxigênio pela diminuição da freqüência cardíaca, pressão arterial, contratilidade miocárdica e pós-carga ventricular esquerda.1,2 Esses agentes também melhoram a tolerância ao exercício naqueles com angina de esforço. Os BB reduzem episódios de isquemia silenciosa e isquemia matinal precoce e melhoram a mortalidade pós-MI mais efetivamente que os nitratos e os bloqueadores de canal de cálcio (CCBs).1 Em pacientes com função ventricular esquerda normal, a terapia com BB deve ser continuada por 3 anos. Em pacientes com disfunção ventricular esquerda (fração de ejeção ≤40%), a BBterapia com carvedilol, metoprolol ou bisoprolol deve ser iniciada, e o tratamento a longo prazo com BBs pode ser considerado para qualquer paciente com doença coronariana ou outra doença vascular.5
Beta1-seletivo deve ser usado, mantendo-se a mente de que em altas doses eles perdem sua seletividade. Estes incluem o protoprololol, atenolol, bisoprolol e nebivololol.6 Os BBs de terceira geração oferecem proteção adicional. O carvedilol causa vasodilatação periférica através do bloqueio do receptor alfa-1adrenérgico e é uma boa opção para pacientes com insuficiência cardíaca congestiva. O Nebivolol tem maior seletividade para o beta1receptor do que o bisoprolol, o metoprolol e o carvedilol. O Nebivolol também induz vasodilatação periférica ao estimular a liberação de NO. O mecanismo pelo qual isto acontece é provavelmente através da estimulação do beta3-receptor. Essa combinação de bloqueio beta1-receptor e estimulação beta3 tem mostrado aumentar a sensibilidade insulínica, enquanto outros BBs prejudicam a sensibilidade insulínica.6 O nebivololol está atualmente indicado apenas para hipertensão e não tem sido estudado em pacientes com angina ou que tiveram um MI recente.7
Calcium Channel Blockers: Os CCBs diminuem a demanda de oxigênio reduzindo a pressão arterial, contratilidade e pós-carga.2 Isto é conseguido através da vasodilatação das arteríolas e das artérias coronárias.1 Bons candidatos para CCBs são aqueles que não podem tolerar BBs e aqueles com angina variante ou doença vascular periférica.1,2 CCBs devem ser usados com cautela em pacientes com insuficiência cardíaca.2 Diltiazem e verapamil de CCBs de entãoondihidropiridina podem ser usados em terapia de primeira linha quando os BBs estão contra-indicados. Os CCBs também podem ser adicionados a um regime de BB quando não há resposta suficiente.5
Nitratos: Os nitratos podem ser usados tanto para ataques agudos quanto para profilaxia.1 Eles reduzem a demanda de oxigênio através da vasodilatação e redução da pré-carga ventricular esquerda.2SLNTG fornece alívio sintomático para aproximadamente 75% dos pacientes com em 3 minutos. A dosagem é de 0,3 ou 0,4 mg. O paciente deve sentar-se quando estiver a tomar SLNTG. Se não houver alívio após 5 minutos, a dose deve ser repetida até um máximo de três comprimidos. Se após 15 minutos o paciente continuar a sentir dor, ele ou ela deve procurar cuidados médicos imediatos. O SLNTG também pode ser usado profilaticamente quando o paciente antecipa os sintomas após o esforço. O paciente deve tomá-lo 5 a 10 minutos antes da atividade, e durará aproximadamente 30 a 40 minutos. Os efeitos adversos da SLNTG incluem hipotensão postural, dores de cabeça, rubor, taquicardia reflexa, náuseas andocassionais. O paciente deve ser aconselhado a manter os sublingualtablets em seu recipiente original para preservar a potência e para substituí-los após 6 a 12 meses.5
Desde que a nitroglicerina tem uma meia-vida de 1 a 5 minutos, formulações de liberação prolongada são necessárias para a profilaxia.1 Estas formulações de ação prolongada também podem aumentar a tolerância ao exercício.2 Nitratos de liberação prolongada são bons para pacientes cuja angina é caracterizada por vasoespasmo. Eles são geralmente administrados com um BB quando a monoterapia é insuficiente. Também podem ser uma opção se o paciente não tolerar um BB.1 Como a tolerância se desenvolve com o uso prolongado de nitrato, os pacientes devem ter um período livre de nitrato de 8 a 12 horas a cada 24 horas.2
Ranolazina: Ranolazina foi aprovada em janeiro de 2006 para o tratamento da angina crônica. As diretrizes atuais recomendam a terapia com ranolazina no lugar de um BB quando os BBs sãocontratados ou não tolerados. A Ranolazina também pode ser adicionada a um BB quando a monoterapia com BB é insuficiente.5 A Ranolazina não diminui a pressão arterial ou a frequência cardíaca; ela inibe a corrente tardia de sódio, reduzindo assim o acúmulo intracelular de sódio e cálcio.8
Existem duas fases para o influxo de sódio durante o potencial de açãoventricular – uma fase mais forte que dura apenas alguns milissegundos e uma fase mais fraca que dura centenas de milissegundos.Esta última fase fraca é chamada corrente tardia de sódio. Embora o fluxo de sódio da corrente de sódio tardia seja muito fraco – apenas 1% a 2% da fase inicial, já que dura de 50 a 100 vezes mais – o fluxo total de sódio das duas fases é quase igual. Ao reduzir a corrente sódica tardia, aproximadamente metade da carga total de sódio é diminuída.9
Um maior influxo de sódio resulta em sobrecarga intracelular de cálcio, devido a um aumento do influxo de cálcio através da troca sódico-cálcica. A angina está frequentemente associada a aumentos no sódio intracelular, resultando assim em aumentos no cálcio intracelular. A sobrecarga de cálcio das células miocárdicas está associada a um aumento na demanda de oxigênio e instabilidade elétrica.10 Em última análise, pode ocorrer lesão e morte das células miocárdicas.1 Ao inibir a corrente tardia de sódio, a ranolazina aumenta a oferta de oxigênio e reduz a demanda de oxigênio.2 A ranolazina também está associada a pequenas diminuições na A1C, embora não deva ser considerada um tratamento para diabetes.8
Ranolazina deve ser usada como tratamento de segunda linha para angina quando outros medicamentos são inadequados.1 Como a ranolazina é metabolizada principalmente pelo CYP3A, não deve ser ingerida com inibidores potentes do CYP3A (por exemplo, cetoconazol, claritromicina, nefazodona, ritonavir ou nelfinavir) ou indutores (por exemplo, rifampicina, fenobarbital, carbamazepina, fenitoína, ou erva de São João). Ranolazina também está contra-indicada em pacientes com cirrose hepática. Pode ocorrer a intervalprolongação do QT durante a toma de ranolazina. Reações adversas comuns incluem tonturas, dor de cabeça, náusea e constipação intestinal.8
CONCLUSÃO
SAP resulta de um desequilíbrio na oferta e demanda de oxigênio miocárdico. O SLNTG é usado para ataques agudos ou para profilaxia de sintomas de esforço inesperado. Pontos importantes de aconselhamento incluem o uso apropriado de SLNTG (por exemplo, permanecer sentado enquanto e imediatamente após a ingestão), a necessidade de armazená-lo em seu recipiente original, e a necessidade de procurar atenção médica se nenhum alívio sintomático for alcançado após três comprimidos em 15 minutos.
O farmacêutico deve aconselhar os pacientes sobre o uso de medicamentos profiláticos. Os pacientes devem ser avisados de que estes medicamentos não prendem um ataque agudo, e devem ter sempre SLNTG. A substituição da SLNTG a cada 6 a 12 meses é crítica, e a adesão dos pacientes deve ser monitorada. Os pacientes precisam ser educados sobre fatores de risco onmodificáveis, incluindo a cessação do tabagismo, maior atividade física e a importância de tratar a hipertensão, dislipidemia e diabetes. O farmacêutico também deve recomendar anualmente uma vacina de influência a todos os pacientes com SAP, de acordo com as diretrizes atuais da ACCF/AHA.5
1. Talbert RL. Capítulo 23. Doença cardíaca isquêmica. In: Talbert RL, DiPiro JT, Matzke GR, et al, eds. Farmacoterapia: Uma Abordagem Fisiopatológica. 8ª ed. Nova York, NY: McGraw-Hill; 2011.
2. Kaski J, Arrebola-Moreno A, Dungu J. Estratégias de tratamento para angina crónica estável. Expert Opinion Pharmacother. 2011;12:2833-2844.
3. Campeau L. Classificação da angina de peito. Circulação. 1976;54:522-523.
4. Emond M, Mock MB, Davis KB, et al. Sobrevida a longo prazo de pacientes tratados medicamente no registro do Estudo de Cirurgia de Artérias Coronárias (CASS). Circulação. 1994;90:2645-2657.
5. Fihn S, Gardin J, Abrams J, et al. 2012ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis and management of patients with stable ischemic heart disease: a report of the American College of Cardiology Foundation/American Heart AssociationTask Force on Practice Guidelines, and the American College ofPhysicians, American Association for Thoracic Surgery, PreventiveCardiovascular Nurses Association, Society for CardiovascularAngiography and Interventions, and Society of Thoracic Surgeons. Circulação. 2012;126:e354-e471.
6. Kamp O, Metra M, Bugatti S, et al. Nebivololol:efeitos hemodinâmicos e significado clínico da liberação combinada de beta-bloqueio e óxido nítrico. Drogas. 2010;70:41-56.
7. Inserção da embalagem de nebivololol (nebivolol). St. Louis, MO: Forest Pharmaceuticals, Inc; Junho 2011.
8. Inserção da embalagem de Ranexa (ranolazina). Foster City, CA: Gilead Sciences, Inc.; Dezembro de 2011.
9. Noble D, Noble P. Corrente tardia de sódio na patofisiologia da doença cardiovascular: consequências da sobrecarga de sódio-cálcio. Coração. 2006;92(suppl 4):iv1-iv5.
10. Belardinelli L, Shryock J, Fraser H. Inibição da corrente sódica tardia como potencial princípio cardioprotetor: efeitos da ranolazina inibidora tardia do sódio. Coração. 2006;92(suppl 4):iv6-iv14.
