US Pharm. 2013;38(2):43-60.
ABSTRACT: Sydänlihasiskemian yleisin ilmenemismuoto on vakaa angina pectoris. Oireita ovat kipu tai paineen tunne rinnassa, joka voi säteillä vasempaan käsivarteen,olkapäähän tai leukaan. Oireita esiintyy rasituksen ja henkisen stressin yhteydessä, ja ne lievittyvät sublingvaalisella nitroglyseriinillä. Hoidon tavoitteena on vähentää tai poistaa oireita ja ehkäistä komplikaatioita, kuten sydäninfarktia, vasemman kammion vajaatoimintaa ja hengenvaarallisia rytmihäiriöitä. Hoito koostuu elämäntapamuutoksista, lääkehoidosta ja joissakin tapauksissa revaskularisaatiosta.
Vakaa angina pectoris (SAP) on yleisin sydänlihasiskemian ilmenemismuoto. Sydänlihasiskemiaa esiintyy, kun sydämen hapentarve ylittää tarjonnan. Sydänlihaksen hapentarpeen määrittävät kolme tekijää: sydämen syketaajuus, supistuvuus ja sydänlihaksen sisäinen seinämäjännitys, joista jälkimmäistä pidetään tärkeimpänä.1 Hapentarve lisääntyy syketaajuuden lisääntyessä tai vasemman kammion esi- tai jälkikuormituksen lisääntyessä. Suurempi loppudiastolinen tilavuus lisää vasemman kammion esikuormitusta, ja kohonnut systolinen verenpaine ja/tai valtimoiden jäykkyys lisää vasemman kammion jälkikuormitusta ja siten sydänlihaksen hapenkulutusta. Sydämen verenkierto voi heikentyä ateroskleroottisten plakkien kertymisen ja/tai sepelvaltimoiden kouristusten vuoksi. Usein potilailla on molempia.2
PATHOPHYSIOLOGIA
Happea sydämeen toimittavat suuremmat pintaverisuonet (epikardiaaliset verisuonet) ja sydänsisäiset valtimot ja valtimotiehyet (arteriolit), jotka haarautuvat kapillaareiksi. Terveessä sydämessä epikardiaalisissa verisuonissa on vain vähän vastusta veren virtaukselle. Kun verisuonessa on ateroskleroottisia plakkeja, verenkierto estyy, mutta autoregulaatioprosessi voi jossain määrin kompensoida sitä. Autoregulaatio on sydänlihaksen verisuonten laajenemista vastauksena vähentyneeseen hapensaantiin. Autoregulaation avulla sydämen verenkierto muuttuu nopeasti suuremman tarpeen seurauksena. Tärkeimmät sydänlihaksen perfuusioon osallistuvat välittäjäaineet ovat adenosiini (voimakas verisuonia laajentava aine), muut nukleotidit, typpioksidi, prostaglandiinit, hiilidioksidi ja vetyionit.1A. Sepelvaltimoiden verenkierron esteet voivat olla kiinteitä, kuten ateroskleroosissa, tai dynaamisia, kuten sepelvaltimoiden kouristuksessa.Joillakin potilailla voi esiintyä molempia piirteitä, jolloin puhutaan sekamuotoisesta angiinasta.2
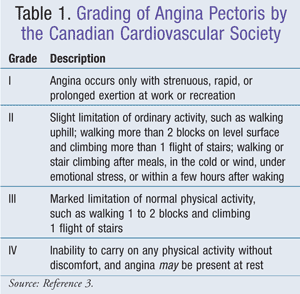
Vaskulaarisen sileän lihaksen erottaa verisuonten sileästä lihaksesta veri. Ehjänä ollessaan tämä verisuonten endoteelipinta sallii verisuonten laajentumisen ja estää trombien ja skleroottisten plakkien muodostumisen. Sepelvaltimon endoteeli syntetisoi fibronektiiniä, interleukiini-1:tä, kudosplasminogeeniaktivaattoria, tiettyjä kasvutekijöitä, prostasykliiniä, verihiutaleita aktivoivaa tekijää, endoteliini-1:tä ja typpioksidia (NO). NO syntetisoidaan L-arginiinista typpioksidisyntaasin avulla. NOaiheuttaa sen jälkeen valtimon sileän lihaksen rentoutumista. Endoteelikerroksen menetys johtaa NO:n vähenemiseen, ja se voi johtua mekaanisista tai kemiallisista hyökkäyksistä tai hapettuneesta matalan tiheyden lipoproteiinista (LDL).Endoteelin toimintaa voidaan parantaa angiotensiinikonvertaasientsyymin estäjillä (ACEI:t), statiineilla ja liikunnalla.1. Canadian Cardiovascular Society on kehittänyt angina pectoriksen luokitusjärjestelmän, joka on yleisesti hyväksytty (TAULUKKO 1).3
PROGNOSI
Kaksi ennusteeseen vaikuttavaa ominaisuutta ovat tukkeutuneiden verisuonten lukumäärä ja verisuonitukoksen laajuus. Ateroskleroottisten plakkien tukkimien verisuonten lukumäärä on vahva kuolleisuuden ennustaja. Potilaiden, joilla on nolla, yksi, kaksi ja kolme verisuonitautia, 12 vuoden eloonjäämisprosentti on 88 %, 74 %, 59 % ja 40 %.4 Kun verisuonet tukkeutuvat 80-prosenttisesti tai suuremmassa määrin, vasospasmin ja tromboosin riski kasvaa huomattavasti. Muita eloonjäämiseen vaikuttavia tekijöitä ovat ikä, samanaikainen sydämen vajaatoiminta ja/tai diabetes, tupakointihistoria, ejektiofraktio ja aiempi sydäninfarkti.1,4
OIREET
Oireita ovat kipu tai paineen tunne rinnassa, joka voi säteillä vasempaan käsivarteen, olkapäähän ja leukaan. Kipu voi kestää 30 sekunnista 30 minuuttiin, ja se lievittyy yleensä sublingvaalisella nitroglyseriinillä (SLNTG). Mikä tahansa muutos kivun laadussa, esiintymistiheydessä tai kestossa tai laukaisevissa tekijöissä viittaa stabiiliin angina pectorikseen, joka vaatii välitöntä lääkärinhoitoa.1
KROONINEN STABIILINEN ANGINA PECTORIS
Vaikka asiantuntijat eivät pääse yksimielisyyteen SAP:n määritelmästä, yhteisymmärryksessä ollaan sitä mieltä, että oireiden on oltava olemassa vähintään kaksi kuukautta eikä niiden vaikeusastetta, luonnetta tai laukaisevia tekijöitä saa muuttaa. SAP:n yleisin syy on obstruktiivinen sepelvaltimotauti.2
SAP:lle on ominaista rintakipu, joka ilmenee rasituksen tai henkisen stressin yhteydessä. Kipu voi säteillä leukaan, olkapäähän ja käsivarteen vasemmalla puolella. Kipu voi lievittyä levolla, tai kivun lievittämiseksi saatetaan tarvita SLNTG:tä. Potilailla, joilla on rasitus-SP, on usein vaikea anemia, kilpirauhasen liikatoiminta tai jokin muu sairaus, joka vaikuttaa sydänlihaksen hapen tarjonnan ja kysynnän väliseen tasapainoon.2
Tyypillisesti iskeemiset kohtaukset ovat ohimeneviä eivätkä johda sydänlihaksen solukuolemaan. Kroonisessa pitkittyneessä iskemiassa voi esiintyä vasemman kammion toimintahäiriöitä, ja rytmihäiriöitä voi esiintyä iskeemisen jakson jälkeen.1,2
Muuttumattomiin riskitekijöihin kuuluvat sukupuoli, ikä, perhehistoria, ympäristötekijät ja diabeteksen liitännäissairaudet. Muokattaviin riskitekijöihin kuuluvat tupakointi, verenpainetauti, dyslipidemiat, lihavuus, pitkäaikainen työelämä, hyperurikemia (kihti), stressi sekä progestiinien, kortikosteroidien ja kalsineuriinin estäjien käyttö.1
HOITO
Hoidon tavoitteena on oireiden vähentäminen tai poistaminen ja pitkäaikaisten komplikaatioiden, kuten aivoinfarktin (MI:n), sydämen vasemman kammion toiminnanvajauksen ja hengenvaarallisten rytmihäiriöiden, ehkäisy. Angina pectoriksen hoidossa käytetään elämäntapamuutoksia, lääkkeitä ja sydänlihaksen revaskularisaatiota.2
Amerikkalaisen kardiologisen kollegion säätiö (American College of Cardiology Foundation, ACCF) jaAmerikkalaisen sydänyhdistyksen (American Heart Association, AHA) ovat laatineet yhteiset suuntaviivat.Suuntaviivoissa käsitellään elintapojen muutoksia, verenpaineen säätelyä, rasva-arvojen ja diabeteksen hallintaa sekä lääkehoitoa.5
Elämäntapojen muutokset
Tupakoinnin lopettamista ja passiivisen tupakoinnin välttämistä suositellaan voimakkaasti. Nikotiinikorvaushoitoa voidaan käyttää auttamaan tupakoinnin lopettamisessa. SAP-potilaiden tulisi myös pysyä aktiivisina. Jos henkilöt ovat riittävän terveitä, ACCF ja AHA suosittelevat 30-60 minuuttia keskitehoista liikuntaa, kuten reipasta kävelyä, seitsemänä päivänä viikossa (vähintään viitenä päivänä). Voimaharjoittelun lisääminen on järkevää, jos potilaan terveys sen sallii. Liikuntamääräystä voidaan joutua tarkentamaan liikuntatestin tulosten perusteella. Korkean riskin potilaille, kuten potilaille, joilla on äskettäin ollut sydäninfarkti, revaskularisaatio tai sydämen vajaatoiminta, suositellaan lääketieteellisesti valvottua sydänkuntoutusta.5
Painonhallintaa suositellaan voimakkaasti. Tavoiteltava painoindeksi (BMI) on 18,5-24,9 kg/m2.Jos painonpudotus on tarpeen, tavoitteena on aluksi asteittainen painonpudotus 5-10 % lähtöpainosta. Jos potilas onnistuu 10 prosentin painonpudotuksessa, painonpudotusta voidaan yrittää jatkaa. Tavoitteena on vyötärönympärys <102 cm (40 in.) miehillä ja <88 cm (35 in.) naisilla. Tuoreita hedelmiä, vihanneksia ja vähärasvaisia maitotuotteita sisältävää ruokavaliota on noudatettava. Alkoholin ja natriumin kulutusta on rajoitettava. Alkoholinkäytön tulisi olla enintään 1 juoma päivässä (4 unssia viiniä, 12 unssia olutta tai 1 unssia väkeviä alkoholijuomia) ei-raskaana olevilla naisilla ja 1 tai 2 juomaa päivässä miehillä. Tyydyttyneiden rasvojen saanti saisi olla enintään 7 % kokonaiskaloreista, ja kolesterolia saisi olla enintään 200 mg/vrk. Transrasvahappoja tulisi mahdollisuuksien mukaan välttää, ja suositellaan vähintään 10 g/vrk viskoosikuitua.5
Verpaineen hallinta
Korkean verenpaineen ehkäisyä, toteamista, arviointia ja hoitoa käsittelevän yhteisen kansallisen komitean (JointNational Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure) seitsemännen raportin (JNC 7) mukaan verenpaineen tulisi olla <140/90 millimetriä tai <130/80 millimetriä tai alle 5900>140 millimetriä tai alle 5900>130 millimetriä tai alle 5900>130/80 millimetriä tai alle 5900>130 millimetriä tai alle 5900>180 millimetriä tai alle 5900>130 millimetriä tai alle 30 millimetriä tai alle 80 millimetriä tai alle 30 millimetriä tai alle 30 millimetriä tai alle 30 millimetriä tai alle 30 prosenttia. Potilaille, joilla on sepelvaltimotauti ja korkea verenpaine, lääkehoito beeta-adrenergisellä antagonistilla (beetasalpaaja ) tai ACEI:llä on aiheellista. Tavoiteverenpaineen saavuttamiseksi saatetaan tarvita lisälääkkeitä.5
Lipidien hallinta
LDL-kolesterolin (LDL-C) tulisi olla <100 mg/dl. Jos LDL-C on lähtötilanteessa ≥100 mg/dl, on aloitettava lipidejä alentava lääkehoito. Suuren tai kohtalaisen suuren riskin potilailla suositellaan 30-40 prosentin vähennystä lähtötasosta. Jos LDL-C on lähtötilanteessa 70-100 mg/dl, sen alentaminen arvoon <70 mg/dl on kohtuullista.5
Jos triglyseridit (TG) ovat välillä 200-499 mg/dl, ei-korkeatiheyksinen lipoproteiini (kokonaiskolesteroli miinus korkeatiheyksinen lipoproteiinikolesteroli ) on <130 mg/dl. Kun TG:t ovat välillä 200-499 mg/dl, ei-HDL-C:n alentaminen arvoon <100 mg/dl on kohtuullista. Jos TG-arvoja on alennettava sen jälkeen, kun LDL-C:tä alentava hoito on aloitettu, niasiini- tai fibraattihoito on hoitovaihtoehto. Potilailla, joiden TG-arvot ovat ≥500 mg/dl, niasiini- tai fibraattihoito on parasta aloittaa ennen LDL-C:tä alentavaa hoitoa.5
Diabeteksen hoito
Diabetesta sairastavien potilaiden hemoglobiini A1c:n (A1C) tavoitetasoksi on asetettava 7 % tai vähemmän. Riippuen potilaan iästä, aiemmasta hypoglykemiasta, verisuonikomplikaatioiden ja/tai liitännäissairauksien esiintymisestä, A1C-arvo 7-9 % on kohtuullinen. Riskitekijöiden muuttaminen (esim. liikunta, painonhallinta, verenpaineen hallinta, lipidien hallinta) on aloitettava ja sitä on ylläpidettävä aggressiivisesti. Rosiglitatsonia ei pidä aloittaa diabeetikoille, joilla on SAP.5
Farmakologinen hoito
Antikoagulantit/antitrombosyytit: Jos se ei ole vasta-aiheista, 75-162 mg aspiriinia vuorokaudessa on aloitettava ja sitä on jatkettava loputtomiin. Jos aspiriini on vasta-aiheinen tai sitä ei siedetä, voidaan käyttää klopidogreelia. Dipyridamolia ei suositella käytettäväksi SAP-potilaille. Tällä hetkellä ei ole näyttöä siitä, että antikoagulaatiohoidosta olisi lisähyötyä, eikä antikoagulanttien käyttöä suositella.5
Reniini-Angiotensiini-Aldosteronijärjestelmän salpaajat: Potilaille, joilla on verenpainetauti, diabetes, krooninen munuaissairaus tai vasemmanpuoleinen ejektiofraktio ≤40 %, on aloitettava ACEI:n käyttö, ellei se ole vasta-aiheista.ACEI:t estävät angiotensiini I:n muuntumista angiotensiini II:ksi (avasokonstriktoriksi). Vasokonstriktion estäminen vähentää sekä vasemman kammion esi- että jälkikuormitusta.2 ACEI-lääkkeitä voidaan käyttää myös pienemmän riskin potilailla. Angiotensiinireseptorin salpaajia (ARB) voidaan käyttää potilailla, jotka eivät siedä ACEI:itä. ACEI:n ja ARB:n yhdistelmähoito on vaihtoehto potilaille, joiden sydämen vajaatoiminta johtuu vasemman kammion systolisesta toimintahäiriöstä (vasemman kammion supistumiskyvyn heikkeneminen).5
Betasalpaajat: BB-lääkkeet vähentävät hapenkulutusta vähentämällä sykettä, verenpainetta, sydänlihaksen supistumiskykyä ja vasemman kammion jälkikuormitusta.1,2 Nämä aineet parantavat myös rasituksen sietokykyä potilailla, joilla on rasitusangina. BB-lääkkeet vähentävät hiljaisia sepelvaltimotautikohtauksia ja varhaisaamun sepelvaltimotautia ja parantavat kuolleisuutta sydäninfarktin jälkeen tehokkaammin kuin nitraatit ja kalsiumkanavan salpaajat.1 Potilailla, joiden vasemman kammion toiminta on normaali, BB-hoitoa on jatkettava kolmen vuoden ajan. Potilaille, joilla on vasemman kammion toimintahäiriö (ejektiofraktio ≤ 40 %), on aloitettava BB-hoito karvedilolilla, metoprololilla tai bisoprololilla, ja pitkäaikaista BB-hoitoa voidaan harkita kaikille potilaille, joilla on sepelvaltimotauti tai muu verisuonitauti.5
Beeta1-selektiivisiä BB-lääkkeitä on käytettävä pitäen kuitenkin mielessä, että ne menettävät selektiivisyytensä suurina annoksina. Näitä ovat mm. metoprololi, atenololi, bisoprololi ja nebivololi.6 Kolmannen sukupolven BB-lääkkeet tarjoavat lisäsuojaa. Karvediloli aiheuttaa perifeeristä vasodilataatiota alfa1-adrenergisen reseptorin salpauksen kautta, ja se on hyvä vaihtoehto potilaille, joilla on kongestiivinen sydämen vajaatoiminta. Nebivololi on selektiivisempi beeta1-reseptorin suhteen kuin bisoprololi, metoprololi ja karvediloli. Nebivololi aiheuttaa myös perifeeristä vasodilataatiota stimuloimalla NO:n vapautumista. Mekanismi, jolla tämä tapahtuu, on todennäköisesti beeta3-reseptorin stimulaatio. Tämän beeta1-reseptorin salpauksen ja beeta3-stimulaation yhdistelmän on osoitettu lisäävän insuliiniherkkyyttä, kun taas muut BB-lääkkeet heikentävät insuliiniherkkyyttä.6Nebivololi on tällä hetkellä tarkoitettu vain verenpainetaudin hoitoon, eikä sitä ole tutkittu potilailla, joilla on angina pectoris tai joilla on äskettäin ollut sydäninfarkti.7
Kalsiumkanavan salpaajat: CCB:t vähentävät hapentarvetta alentamalla verenpainetta, supistumiskykyä ja jälkikuormitusta.2 Tämä saavutetaan valtimoiden ja sepelvaltimoiden verisuonia laajentamalla.1 Hyviä ehdokkaita CCB:ille ovat potilaat, jotka eivät siedä BB:itä, ja potilaat, joilla on vaihteleva angina pectoris tai perifeerinen verisuonisairaus.1,2 CCB:itä on käytettävä varoen sydämen vajaatoimintaa sairastaville potilaille.2 Diltiatseemiä (diltiatseemi) ja verapamiilia (verapamiili), jotka ovat ns. kondidihydropyridiinejä (diltiazem ja verapamili), saatetaan käyttää ensimmäisenä hoitona, silloin, kun CCB:t ovat vasta-aiheisia. CCB:tä voidaan myös lisätä BB-hoitoon, jos vaste on riittämätön.5
Nitraatit: Ne vähentävät hapentarvetta vasodilataation ja vasemman kammion pienentyneen esikuormituksen kautta.2SLNTG lievittää oireita noin 75 prosentilla potilaista kolmen minuutin kuluessa. Annostus on 0,3 tai 0,4 mg. Potilaan on istuttava, kun hän ottaa SLNTG:tä. Jos oireet eivät helpota 5 minuutin kuluttua, annos on toistettava enintään kolmeen tablettiin asti. Jos potilaan kipu jatkuu 15 minuutin kuluttua, hänen on hakeuduttava välittömästi lääkärin hoitoon. SLNTG:tä voidaan käyttää myös ennaltaehkäisevästi, kun potilas ennakoi oireita rasituksen yhteydessä. Potilaan on otettava se 5-10 minuuttia ennen toimintaa, ja sen vaikutusaika on noin 30-40 minuuttia. SLNTG:n haittavaikutuksia ovat posturaalinen hypotensio, päänsärky, punoitus, refleksitakykardia ja toisinaan pahoinvointi. Potilasta on neuvottava säilyttämään sublingvaalitabletit alkuperäispakkauksessaan tehon säilyttämiseksi ja vaihtamaan ne 6-12 kuukauden kuluttua.5
Koska nitroglyseriinin puoliintumisaika on 1-5 minuuttia, profylaksia varten tarvitaan pitkävaikutteisia valmisteita.1 Nämä pidempivaikutteiset valmisteet voivat myös lisätä rasituksen sietokykyä.2Kestonitraatit sopivat hyvin potilaille, joiden angina pectorikolle on ominaista vasospasmi. Niitä annetaan yleensä yhdessä BB:n kanssa, kun monoterapia ei riitä. Ne voivat olla myös vaihtoehto, jos potilas ei siedä BB:tä.1 Koska sietokyky kehittyy pitkäaikaisessa nitraattien käytössä, potilailla tulisi olla 8-12 tunnin nitraatiton jakso 24 tunnin välein.2
Ranolatsiini: Ranolatsiini hyväksyttiin tammikuussa 2006 kroonisen angina pectoriksen hoitoon. Nykyisissä ohjeissa suositellaan ranolatsiinihoitoa BB:n sijasta silloin, kun BB:t ovat vasta-aiheisia tai niitä ei siedetä. Ranolatsiinia voidaan myös lisätä BB:hen, jos BB:n monoterapia ei riitä.5 Ranolatsiini ei laske verenpainetta tai sykettä; se estää myöhäistä natriumvirtaa ja vähentää siten solunsisäistä natriumin ja kalsiumin kertymistä.8
Kammioperäisen aktiopotentiaalin aikana tapahtuvassa natriumin sisäänvirtauksessa on kaksi vaihetta: voimakkaampi vaihe, joka kestää vain muutamia millisekunteja, ja heikompi vaihe, joka kestää satoja millisekunteja.Tätä viimeistä, heikkoa vaihetta kutsutaan myöhäiseksi natriumvirraksi. Vaikka myöhäisen natriumvirran natriumvirta on hyvin heikko – vain 1-2 % varhaisen vaiheen natriumvirrasta, koska se kestää 50-100 kertaa pidempään – näiden kahden vaiheen natriumin kokonaistulovirta on lähes yhtä suuri. Vähentämällä myöhäistä natriumvirtaa vähennetään noin puolet natriumin kokonaiskuormituksesta.9
Suurentunut natriumin sisäänvirtaus johtaa solunsisäiseen kalsiumin ylikuormitukseen, koska kalsiumin sisäänvirtaus natrium-kalsium-vaihdon kautta lisääntyy. Angina pectoris liittyy usein solunsisäisen natriumin lisääntymiseen, mikä johtaa solunsisäisen kalsiumin lisääntymiseen. Sydänlihassolujen kalsiumylikuormitukseen liittyy hapentarpeen lisääntyminen ja sähköinen epävakaus.10 Viime kädessä sydänlihassolujen vaurioituminen ja kuolema voi aiheuttaa sydänlihassolujen vaurioitumisen ja kuoleman.1 Estämällä myöhäistä natriumvirtaa ranolatsiini lisää hapen tarjontaa ja vähentää hapentarvetta.2 Ranolatsiiniin liittyy myös A1C:n pientä alenemista, mutta sitä ei kuitenkaan pitäisi pitää diabeteksen hoitona.8.
Ranolatsiinia tulisi käyttää toisen linjan hoitona angina pectoriksen hoidossa, kun muut lääkkeet ovat riittämättömiä.1 Koska ranolatsiini metaboloituu pääasiassa CYP3A:n välityksellä, sitä ei tulisi antaa voimakkaiden CYP3A:n estäjien kanssa (esim, ketokonatsoli, klaritromysiini, nefatsodoni, ritonaviiri tai nelfinaviiri) tai induktoreiden (esim. rifampiini, fenobarbitaali, karbamatsepiini, fenytoiini tai mäkikuisma) kanssa. Ranolatsiinion myös vasta-aiheinen potilaille, joilla on maksakirroosi. QT-intervallin pidentymistä voi esiintyä ranolatsiinin käytön aikana. Yleisiä haittavaikutuksiaovat huimaus, päänsärky, pahoinvointi ja ummetus.8
YHTEENVETO
SAP johtuu sydänlihaksen hapen tarjonnan ja kysynnän epätasapainosta. SLNTG:tä käytetään akuutteihin kohtauksiin tai odotettavissa olevien rasitusoireiden ennaltaehkäisyyn. Tärkeitä neuvontapisteitä ovat SLNTG:n asianmukainen käyttö (esim. pysyä istumassa sen ottamisen aikana ja välittömästi sen jälkeen), tarve säilyttää se alkuperäispakkauksessa ja tarve hakeutua lääkärin hoitoon, jos oireiden lievittymistä ei ole saavutettu kolmen tabletin jälkeen 15 minuutissa.
Apteekkihenkilökunnan on neuvottava potilaita profylaktisten lääkkeiden käytössä. Potilaita on varoitettava siitä, että nämä lääkkeet eivät pysäytä akuuttia kohtausta, ja heillä on oltava SLNTG aina mukanaan. SLNTG:n vaihtaminen 6-12 kuukauden välein on ratkaisevan tärkeää, ja potilaiden noudattamista on seurattava. Potilaita on valistettava muutettavissa olevista riskitekijöistä, kuten tupakoinnin lopettamisesta, liikunnan lisäämisestä ja verenpainetaudin, dyslipidemian ja diabeteksen hoidon tärkeydestä. Farmaseutin tulisi myös suositella kaikille SAP-potilaille vuosittaista influenssarokotusta nykyisten ACCF/AHA-ohjeiden mukaisesti.5
1. Talbert RL. Luku 23. Iskeeminen sydänsairaus. In: Talbert RL, DiPiro JT, Matzke GR, et al, eds. Pharmacotherapy: A Pathophysiologic Approach. 8th ed. New York, NY: McGraw-Hill; 2011.
2. Kaski J, Arrebola-Moreno A, Dungu J. Treatment strategies for chronic stable angina. Expert Opin Pharmacother. 2011;12:2833-2844.
3. Campeau L. Angina pectoriksen luokittelu . Circulation. 1976;54:522-523.
4. Emond M, Mock MB, Davis KB, et al. Long-term survivalof medically treated patients in the Coronary Artery Surgery Study(CASS) registry. Circulation. 1994;90:2645-2657.
5. Fihn S, Gardin J, Abrams J, ym. 2012ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis andmanagement of patients with stable ischemic heart disease: a report ofthe American College of Cardiology Foundation/American Heart AssociationTask Force on Practice Guidelines, and the American College ofPhysicians, American Association for Thoracic Surgery, PreventiveCardiovascular Nurses Association, Society for CardiovascularAngiography and Interventions, and Society of Thoracic Surgeons. Circulation. 2012;126:e354-e471.
6. Kamp O, Metra M, Bugatti S, et al. Nebivolol:hemodynaamiset vaikutukset ja yhdistetyn beetasalpauksen ja typpioksidin vapautumisen kliininen merkitys. Drugs. 2010;70:41-56.
7. Bystolic (nebivololi) pakkausseloste. St. Louis, MO: Forest Pharmaceuticals, Inc; June 2011.
8. Ranexa (ranolatsiini) pakkausseloste. Foster City, CA: Gilead Sciences, Inc; joulukuu 2011.
9. Noble D, Noble P. Myöhäinen natriumvirta sydän- ja verisuonitautien patofysiologiassa: natrium-kalsium-ylikuormituksen seuraukset. Heart. 2006;92(suppl 4):iv1-iv5.
10. Belardinelli L, Shryock J, Fraser H. Myöhäisnatriumvirran esto potentiaalisena kardioprotektiivisena periaatteena: myöhäisnatriumin estäjän ranolatsiinin vaikutukset. Heart. 2006;92(suppl 4):iv6-iv14.
