6 Kaulan imusolmukkeet
Anatomia
Pään ja kaulan pinnallisten rakenteiden tutkimuksessa ultraäänen käyttö on validoitu huomattavasti herkemmäksi kuin kliininen arviointi tunnustelemalla kaulan 200-300 imusolmukkeen ja alueen pehmytkudosmuutosten tunnistamisessa ja tulkinnassa. Kun otetaan huomioon kaulan pehmytkudosten optimaalinen altistuminen ja korkea spatiaalinen resoluutio, diagnostinen ultraäänitutkimus on ensisijainen menetelmä, sillä yli 3 mm:n imusolmukkeet on helppo tunnistaa. Potilas tutkitaan yleensä kaula hyperextendoituna (ks. luvut 3 ja 4).
Kuvassa 6.1 esitetään tyypillisen kaulan imusolmukkeen histologinen ulkonäkö. Kaulan imusolmukkeiden sonografinen ulkonäkö korkearesoluutioisessa ultraäänitutkimuksessa kuvastaa niiden rakennetta, ja niillä on joitakin erityispiirteitä.
Kaulan imusolmukkeet ovat muodoltaan soikeita tai ellipsinmuotoisia. Solmun sisällä on yleensä hyperechoinen reunavyöhyke, joka voidaan erottaa keskeisestä hyperechoisesta hilarialueesta (medullaariset sivuontelot verisuonineen ja efferentteine imusuonineen).
Kohdunkaulan imusolmukkeiden luokittelu
Koko ja kolmiulotteiset mittasuhteet
Vaikka kaulan imusolmukkeen kokoa voidaan käyttää luokittelukriteerinä, tämä ei ole ongelmatonta. Kaulan imusolmukkeiden tyypillisen fysiologisen muodon (soikea/ellipsoidinen) vuoksi solmu on aina mitattava kaikissa kolmessa kohtisuorassa tasossa: halkaisija mitataan yhdeltä pitkältä akselilta ja kahdelta lyhyeltä akselilta (kuvat 6.2a, b). Lihaksen piikkirakenne voi jäljitellä imusolmukkeen hilusta. Kääntämällä luotainta 90° ”löydöksen yli” voidaan tunnistus tehdä nopeasti.
Useimmissa imusolmukkeita niiden koon perusteella arvioivissa töissä viitataan lyhyen akselin halkaisijaan. Nykyiset lyhytakselisen koon rajat, joiden ylittyessä imusolmukkeen epäillään olevan pahanlaatuinen, vaihtelevat solmun tason mukaan (tasot IB ja II: ~8 mm; tasot IA, III, IV, V: ~5 mm). Kuten rutiinikäytäntö osoittaa, näitä rajoja ei voida käyttää varauksetta. Pienissä solmukohdissa, joissa on pahanlaatuisia muutoksia, mittaukset jäävät usein alle raja-arvon, ja päinvastoin suurentuneet reaktiiviset imusolmukkeet (esim. tarttuvassa mononukleoosissa) voivat olla huomattavasti suurempia.
Kokonaisvaltainen kliininen asetelma on arvioinnin kannalta ratkaiseva. Tällä hetkellä ei ole olemassa sellaista kuvantamistekniikkaa, jonka avulla mikrometastaasit tai pienet, halkaisijaltaan alle 3 mm:n suuruiset etäpesäkkeet voitaisiin varmuudella luokitella.
Echogeeninen Hilum (”Hilar Sign”) ja perfuusiokuvio
Harmaasävykuvissa (kuvat 6.3, 6.4, 6.5) voidaan havaita solmukohdan keskeltä esiin työntyvä käpyluodon muotoinen echogeeninen rakenne. Sitä kutsutaan joskus ”hilus-merkiksi” tai ”hilus-merkiksi”, ja se on normaali osa imusolmukkeen morfologiaa. Tämän hyperechoisen keskusrakenteen puuttumista hiluksen alueelta voidaan pitää pahanlaatuisuuden kriteerinä.
Maligni transformaatio aiheuttaa muutoksia imusolmukerakenteessa tai sen häviämisen, jolloin keskeinen hiluskompleksi pienenee tai eroosioituu.
”Hilusmerkki” vahvistetaan käyttämällä värikoodattua dupleksisonografiaa (CCDS, color-coded duplex sonography), joka osoittaa värikoodatun hilusperfuusion kaikuisalta keskusalueelta. Solmuun johtavat ja siitä lähtevät verisuonet näkyvät hilassa, mikä vastaa histologista rakennetta (kuva 6.6;  video 6.1).
video 6.1).
Perfuusiokuvion avulla voidaan määrittää solmun angioarkkitehtuuri, jolloin mahdolliset patologiset muutokset voidaan tunnistaa. Tschammler ja työtoverit kuvasivat CCDS:ssä suurentuneille imusolmukkeille erilaiset kuviot, jotka viittaavat pahanlaatuiseen tai ei-pahanlaatuiseen alkuperään. Suurentuneissa reaktiivisissa imusolmukkeissa näkyy verisuonikuvio, joka saa alkunsa hilumista ja haarautuu säteittäisesti tai kuin pyörän kehät (kuvat 6.5, 6.7, 6.8;  Video 6.2).
Video 6.2).
Muutoksia normaalista rakenteesta, joita voidaan pitää epäilyttävinä pahanlaatuisuudesta, ovat muun muassa hajautuneet verisuonet, perifeerinen perfuusiokuvio tai avaskulaarinen keskittymä (kuva 6.9). Metastaasille tyypillisessä ulkonäössä verisuonet ovat jakautuneet perifeerisesti solmun kapselin ympärille (subkapsulaarinen; kuva 6.10;  video 6.3).
video 6.3).
Imusolmukkeen muoto
Lymfaattisen solmun muodon sisällyttäminen pahanlaatuisuuden kriteeriksi perustuu siihen, että soikean/nuorekkaan muotoisen imusolmukkeen tilavuus kasvaa tulehdusprosessin aikana. Muutosten ollessa reaktiivisia soikea tai kartiomainen muoto säilyy (kuvat 6.3, 6.11, 6.12, 6.13), mutta pahanlaatuinen muutos saa aikaan sen, että solmu muuttuu pyöreämmäksi.
Solbiati-indeksiä (raja-arvo 1,5 tai 2,0), joka kuvaa imusolmukkeen morfologiaa pitkien ja lyhyiden akselivälien suhdeluvun suhteena (L/S-suhdeluvun suhde), käytetään usein. Solmua, jonka indeksi on <2,0, epäillään pahanlaatuiseksi.
Lymfosolmukkeiden rajat
Kohdunkaulan imusolmukkeet rajautuvat tavallisesti hyvin ympäröivistä kudoksista ja ovat vapaasti liikuteltavissa ultraäänipalpaatiossa. Sen lisäksi, että ultraäänilaitteen zoom-toiminto mahdollistaa impedanssikerrosten osoittamisen, solmun liikkeen tarkan määrittämisen valtimopulsaation aikana ympäristöstä (kuvat 6.14, 6.15;  videot 6.4, 6.5). Jos kohdunkaulan imusolmuke ei ole selkeästi rajattu, on ensin harkittava, voivatko skannausolosuhteet olla epäedulliset.
videot 6.4, 6.5). Jos kohdunkaulan imusolmuke ei ole selkeästi rajattu, on ensin harkittava, voivatko skannausolosuhteet olla epäedulliset.
Jos on merkkejä laajasta infiltraatiosta, kliinisen tilanteen perusteella voidaan yleensä tehdä ero voimakkaiden tulehduksellisten muutosten ja neoplastisen laajentuman välillä.
Tulehduksellisten prosessien aikana imusolmukkeen huono rajaus ultraäänitutkimuksessa viittaa kapselin ulkopuolelle ulottuvaan prosessiin, kuten paiseeseen tai flegmoon.
Pahanlaatuisen muodonmuutoksen (metastaasi, lymfooma) yhteydessä huonosti määriteltyjä marginaaleja tai klubinmuotoisia paksuuntumia pidetään merkkinä imusolmukekapselin neoplastisesta laajentumisesta/infiltraatiosta ja näin ollen suurella herkkyydellä ja spesifisyydellä selkeinä pahanlaatuisuuden kriteereinä (kuvat 6.16, 6.17). Solmujen liikkuvuus niiden tuppeen on vähentynyt tai puuttuu.
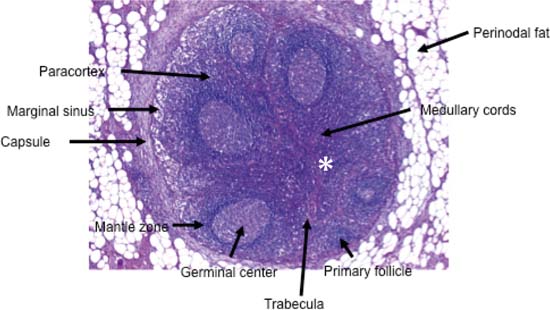
Kuva 6.1 Tyypillisen kaulan imusolmukkeen histologia. Periferiasta keskelle ulottuvat trabekkelit edustavat imusolmukkeen hilumia ja sisältävät muun muassa verisuonet (tähti). (Jäljennös ystävällisellä luvalla: MD A. Agaimy, Erlangenin yliopistollisen sairaalan patologian instituutti, Erlangenin yliopistollinen sairaala, Saksa.)
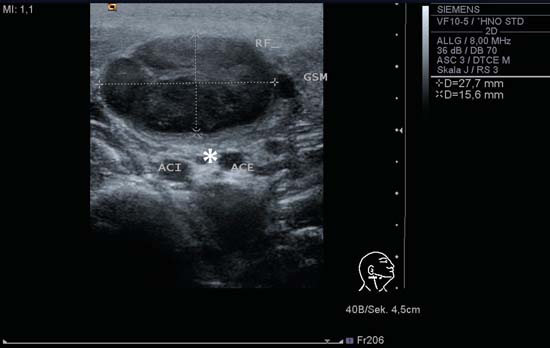
Kuva 6.2a Kaulan oikeanpuoleinen kaula, poikittaissuuntainen kaulalaskimotaso II. Soikea imusolmuke akuutissa imusolmuketulehduksessa (RF); solmukkeessa on hienojakoinen sisäinen kaikukuvio, jossa on hyvin määritellyt reunat, ja sen koko on 30 mm × 15 mm molempien lyhyiden akselien halkaisijoissa. Selvästi näkyvä satunnaislöydös on sisäisen (ACI) ja ulkoisen (ACE) kaulavaltimon välissä poikkileikkauksessa näkyvä vagushermon hermokimppu (tähti). GSM, submandibulaarinen rauhanen.
Solunsisäisen kaikukuvauksen homogeenisuus
Klassisen opetuksen mukaan imusolmukekuorella (hypoekaikuinen) ja hilumilla (echogeeninen) on ultraäänitutkimuksessa homogeeninen rakenne (kuva 6.18). Selvästi epähomogeenisen kaikukuvauksen esiintyminen on tärkeä pahanlaatuisuuden kriteeri (kuvat 6.19, 6.20, 6.21).
Jos imusolmukkeen rakenne on muuttunut pahanlaatuisen muodonmuutoksen seurauksena, erottelu cortexin ja hilumin välillä häviää (kuva 6.22). Kaikuteksti on epähomogeeninen, ja kaikuuntumattomat alueet viittaavat nekroosiin ja kasvaimen keskuksen heikentyneeseen perfuusioon (kuvat 6.23, 6.24).
Toisaalta keskeinen kaikuuntumaton alue reaktiivisessa kaulan imusolmukkeessa on tyypillinen abskessin muodostumiselle. Nesteytymistä, johon liittyy keskeinen kaikumaton alue, nähdään erityisesti mykobakteeri-infektioissa ja aktinomykoosissa (ks. jäljempänä). Sen sijaan echogeenisiä heijastumia tai kalkkeutumista nähdään tyypillisesti tuberkuloosissa ja kilpirauhasen papillaarisen karsinooman etäpesäkkeissä.
Lymfaattisten solmujen jakautuminen
Taso kaulassa
Tulehduksellisen prosessin yhteydessä imusolmukkeissa, jotka sijaitsevat sairastuneiden elinten tyhjennyskanavissa, on reaktiivisia muutoksia. Kaulan alaosan valtavasti suurentuneet kaulan imusolmukkeet kärsivät suhteellisen harvoin tulehduksesta, ja siksi ne voidaan havaita useammin, jos kyseessä on pahanlaatuinen sairaus. Myös kliininen kokonaistilanne on otettava huomioon, jotta voidaan tehdä asianmukainen arvio (kuva 6.25).
Lymfadenopatian jakautumisen huomioiminen auttaa erotusdiagnoosin rajaamisessa (kuvat 6.26, 6.27). Kiinteiden kasvainten aiheuttamat imusolmukemetastaasit löytyvät yleensä aluksi ryhminä, jotka sijoittuvat asiaankuuluviin imunesteen poistokanaviin. Erityisesti kohdunkaulan tapauksissa monentyyppisten pahanlaatuisten lymfoomien ilmentymillä on taipumus esiintyä konglomeraattikuviona.
Perhosia ja sudenkuoppia
Ultraäänikriteerit, joiden perusteella voidaan arvioida, onko kohdunkaulan imusolmuke pahanlaatuinen vai ei, ovat:
1. Koko ja kolmiulotteiset mittasuhteet
2. Imusolmukkeen hiluksen havaittavuus, perfuusiokuvio
3. Imusolmukkeen muoto
4. Imusolmukkeen raja
5. Imusolmukkeen muoto
. Solunsisäisen rakenteen homogeenisuus
6. Imusolmukkeiden jakautuminen
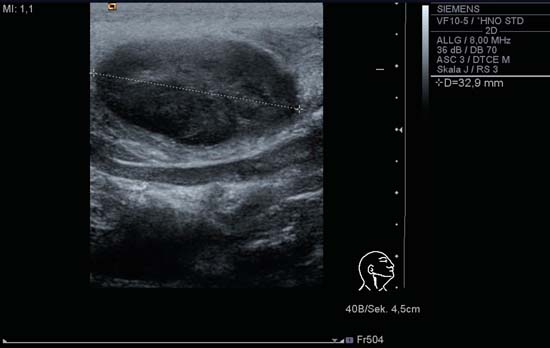
Kuva 6.2b Kaulan oikea puoli, pitkittäissuunta, taso II. Akuutissa colli-lymfadeniitissa nähtävän soikean imusolmukkeen pituusakselin pituus on 32 mm.
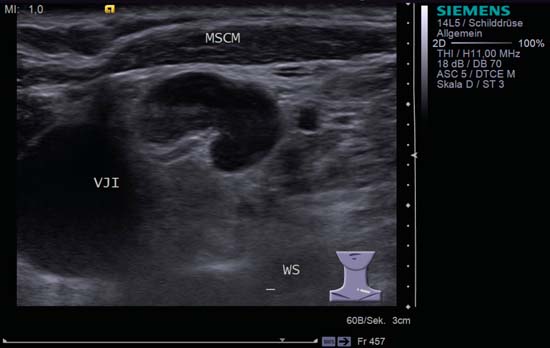
Kuva 6.3 Kaulan vasen puoli, poikittaissuuntainen, taso V. Tässä imusolmukkeessa on tyypillinen tulehduskuva (munuaisenmuotoinen, hilusmerkki, homogeeninen rakenne). MSCM, stemocleidomastoideus muscle, VJI, internal jugular vein, WS, vertebral spine.
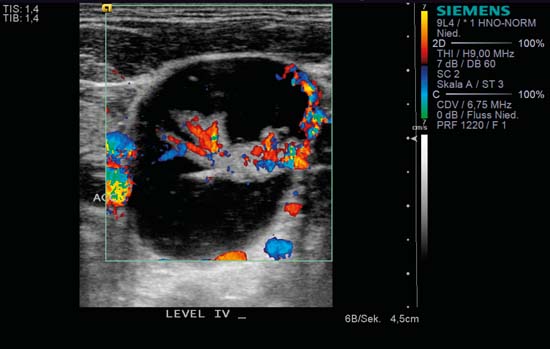
Kuva 6.4 Kaulan vasen puoli, poikittainen, CCDS. Pyöreä, selvästi erottuva imusolmuke yhteisen kaulavaltimon (ACC) lateraalipuolella, CCDS:ssä nähdään klassinen ”hilar-merkki” ja hilar-perfuusio. Myös afferentit ja efferentit hilussuonet voidaan tunnistaa solmun oikealla reunalla. Tässä tapauksessa solmun massiivinen laajeneminen ja normaalien verisuoni- ja hilarakenteiden säilyminen johtui non-Hodgkinin lymfoomasta. Kystinen massa kaulan alaosassa voi esiintyä myös papillaarisen kilpirauhaskarsinooman etäpesäkkeiden yhteydessä.
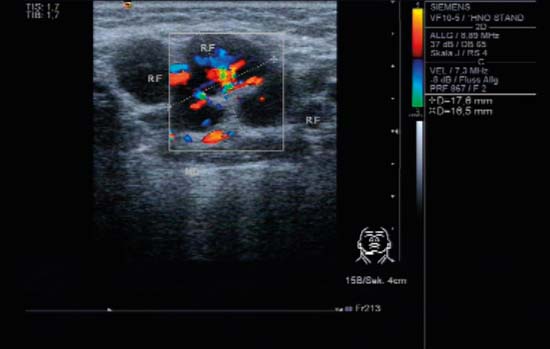
Kuva 6.5 Submandibulaarinen solmuke, oikealla, poikittainen, CCDS. Soikea imusolmuke, jossa on tulehduksellisen imusolmukkeen klassinen konfiguraatio: selvä ”hilar-merkki”, voimakas hilar-perfuusio näkyvissä ja periferiassa haarautuvat alisuonet.
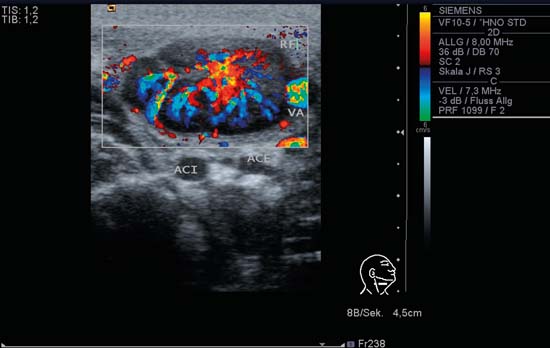
Kuva 6.6 Kaulan oikean puolen poikittaisnäkymä tasolta II 6-vuotiaalla lapsella, CCDS. Soikea imusolmuke akuutissa imusolmuketulehduksessa (RF). Solmun koko on noin 25 mm (koon visuaaliseen arviointiin voidaan käyttää kuvan oikeassa reunassa piktogrammin yläpuolella olevaa asteikkoa). Keskeiset verisuonirakenteet näkyvät haarautuvina vasemmanpuoleisesta yläpuolisesta kaikukuvioidusta ”hilarimerkistä”. Perfuusio on erityisen voimakasta, koska infektioprosessin akuuttius ja on sopusoinnussa taudin vaiheen kanssa. Kasvovaltimo (VA) näkyy kuvan oikealla puolella, sisäinen kaulavaltimo (ACI) ja ulkoinen kaulavaltimo (ACE) löytyvät tasolta II imusolmukkeen alapuolelta.
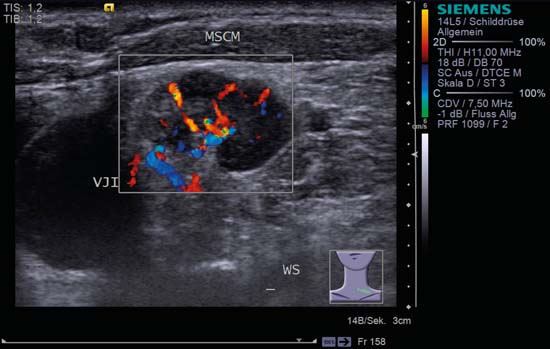
Kuva 6.7 Kaulan vasen puoli, poikittaissuunta, taso V, CCDS. Imusolmuke (ks. myös kuva 6.3), jossa on voimakas hilusmerkki ja hilusperfuusiokuvio. VJI, sisäinen kaulavaltimo; WS, selkäranka; MSCM, sternocleidomastoideus lihas. Diagnoosi: Sarkoidoosi.
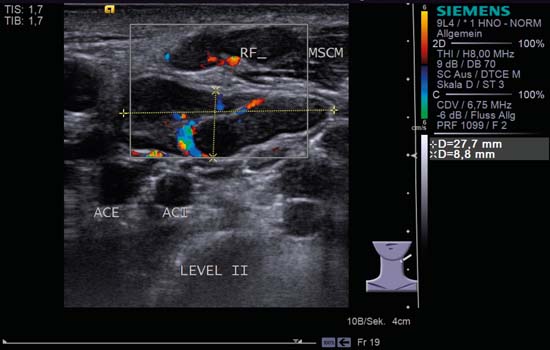
Kuva 6.8 Kaulan vasen puoli, poikkileikkaus, taso II, CCDS. Tasossa II näkyy kaksi imusolmuketta (RF ja caliper merkitty): ne ovat soikeita ja hyvin rajattuja. Voimakas ”hilar-merkki”, selvästi määritellyt marginaalit ja hilar-perfuusio yhdessä L/S-suhteen > 2,0 kanssa viittaavat reaktiiviseen laajentumiseen. ACI, sisäinen kaulavaltimo; ACE, ulkoinen kaulavaltimo; MSCM, sternocleidomastoideuslihas.
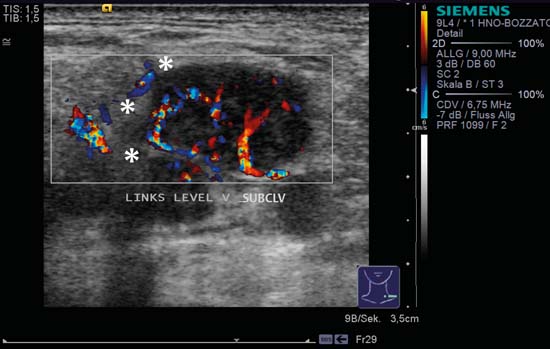
Kuva 6.9 Kaulan vasen puoli, poikkileikkaus, taso V, CCDS. Pyöreässä imusolmukkeessa, jonka ääriviivat ovat epämääräiset (tähdet), näkyy epäsäännöllisiä verisuonten osia ja kulkureittejä, jotka poikkeavat täysin normaalista keskeisestä hilusperfuusiokuviosta. Diagnoosi: Imusolmukemetastaasi.
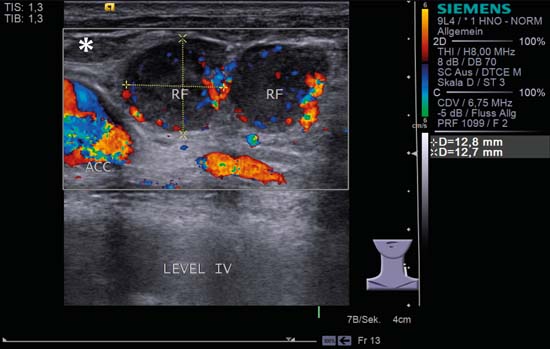
Kuva 6.10 Kaulan vasen puoli, pitkittäissuunta, taso IV, CCDS. Kaksi pyöreää etäpesäkettä ilman ”hilar-merkkiä” (RF) ja subkapsulaarinen perfuusio. Inhomogeenisten sisäisten kaikujen lisäksi on myös hypoekoisempi keskialue. Sisäisen kaulalaskimon (VJI) sivussa makaa suurentunut soikea, reaktiivinen imusolmuke; sen L/S-suhde on 2,0, se on hyvin rajattu ja siinä näkyy ”hilar-merkki”. Kuvan vasemmalla puolella näkyy toinen pienempi imusolmuke, jolla on sama konfiguraatio, mediaalisesti laskimoon nähden. ACC, yhteinen kaulavaltimo; MSCM, sternocleidomastoideus lihas. Diagnoosi: Akuutti imusolmuketulehdus.
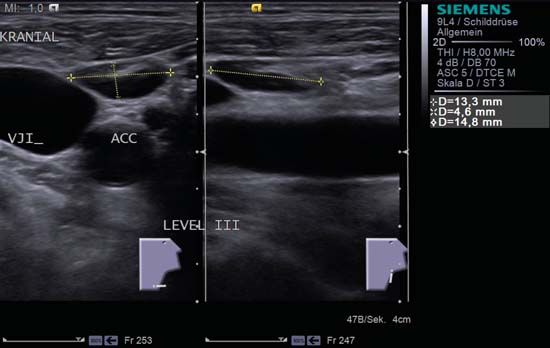
Kuva 6.12 Jaettu kuva, kaulan oikea puoli, taso III. Sisäisen kaulalaskimon (VJI) ja yhteisen kaulavaltimon (ACC) välissä sijaitsee suurentunut soikea reaktiivinen imusolmuke; sen L/S-suhde on 2,0, se on hyvin rajattu ja siinä näkyy ”hilar-merkki”
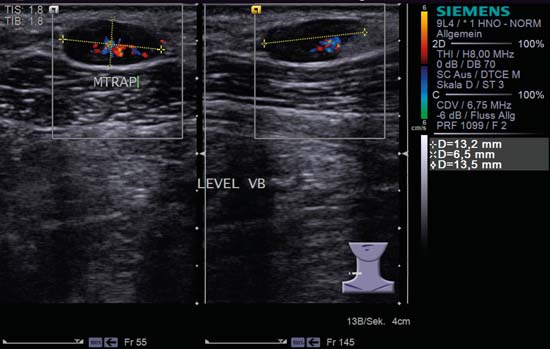
Kuva 6.13 Jaettu kuvaruutukuvaus, kaulan vasen puoli, taso V, CCDS. Suurentunut soikea reaktiivinen imusolmuke; sen L/S-suhde on 2,0, se on hyvin rajattu ja siinä näkyy sekä ”hilar-merkki” että hilar-perfuusio. MTRAP, trapeziuslihas. Diagnoosi: Toksoplasmoosi.
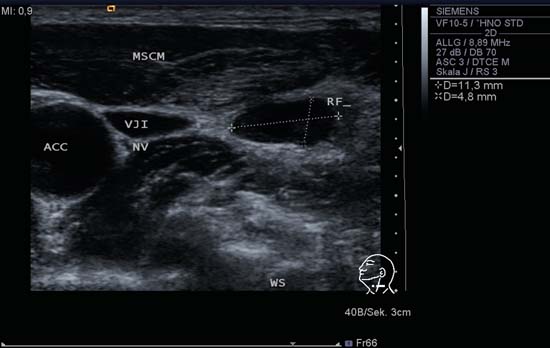
Kuva 6.14 Kaulan vasen puoli, poikittainen, taso IV. Tasossa IV sijaitseva imusolmuke, joka vaikuttaa ensi silmäyksellä soikealta ja hyvin rajatulta. Sivupäässä näkyy monisyklinen jatke. Tätä voitaisiin pitää merkittävänä potilaalla, jolla epäillään pahanlaatuisuutta, mutta kyseisellä potilaalla oli akuutti hengitystieinfektio. ACC, yhteinen kaulavaltimo; MSCM, stemocleidomastod-lihas; NV, vagushermo; RF, imusolmuke; VJI, sisempi kaulalaskimo; WS, selkäranka.
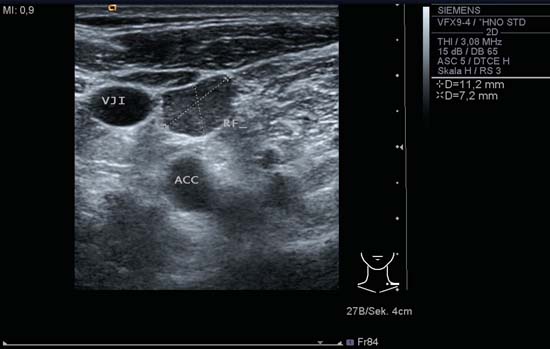
Kuva 6.15 Kaulan vasen puoli, poikittaissuuntainen leikkaus, taso IV. Imusolmukemetastaasi (RF), jonka muoto on epäsäännöllisen pyöreä ja jonka marginaalit ovat selvästi määritellyt. Kaikuisuus on homogeeninen. ACC, yhteinen kaulavaltimo; VJI, sisempi kaulalaskimo.
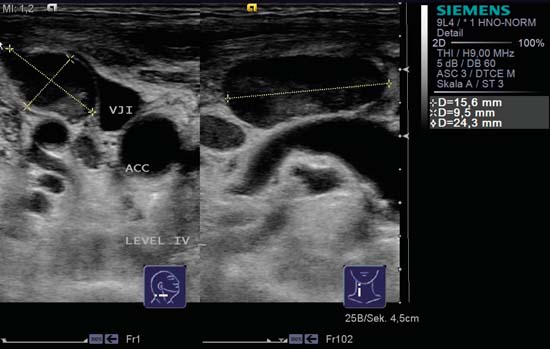
Kuva 6.16 Jakokuvio, kaulan oikea puoli, taso IV. Imusolmuke on poikkileikkaukseltaan monisyklinen ja sijaitsee suoraan sisäisen kaulalaskimon (VJI) päällä. Kuvan oikealla puolella on pitkittäisleikkauksessa nähty soikea, hyvin rajattu imusolmuke, ja toinen, pyöreämpi imusolmuke sijaitsee kraniaalisesti. Pitkittäis- tai poikittaisleikkauksessa ei voida erottaa hilumia. ACC, yhteinen kaulavaltimo. Diagnoosi: Imusolmukemetastaasi.
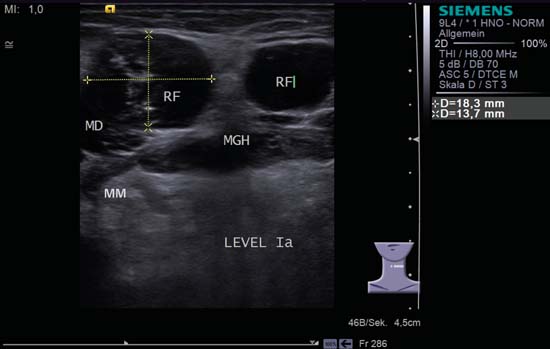
Kuva 6.17 Suunpohja, poikkileikkaus, taso IA. Kaksi pyöreää, tilaa vievää leesiota (RF), jotka ovat pahanlaatuisia suun lattiassa. Sen lisäksi, että pahanlaatuisuuskriteeri täyttyy huonosti määritellyissä rajoissa oikeaan digastriseen lihakseen (MD) nähden, molemmat imusolmukkeet ovat muodoltaan pyöreitä tai polysyklisiä. Toinen epäilyttävä piirre on imusolmukkeen selvä epäyhtenäisyys kuvan vasemmassa reunassa. MGH, geniohyoideuslihas; MM, mylohyoideuslihas. Diagnoosi: Imusolmukemetastaasi.
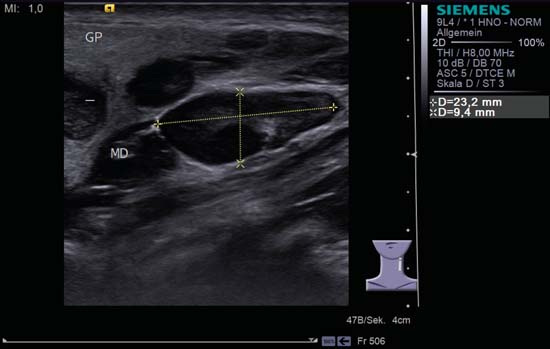

Kuva 6.18 Kaulan vasen puoli, pituusleikkaus. Soikea, hyvin rajattu imusolmuke tasolla II, joka rajoittuu korvasylkirauhasen (GP) vuoteeseen. Echogeeninen rakenne vastaa ”hilar-merkkiä”. Ovaalin imusolmukkeen kraniaalipuolella on ilmeisesti edelleen pyöristynyt tilaa vievä leesio, jolla on keskeiset echogeeniset väliseinät. Tämä on kuitenkin poikkileikkauksessa näkyvä digastrinen lihas (MD), joka voidaan morfologisesti sekoittaa imusolmukkeeseen. Kraniaalisemmalla puolella voidaan tunnistaa kolme imusolmuketta parotidin echogeenisen alapään kärjessä. Parotisrauhasen inferiorireunalla sijaitsevia imusolmukkeita, jotka ovat samanaikaisesti submandibulaarisen rauhasen latero-posteriorisen aspektin vieressä, kutsutaan myös ”Küttnerin imusolmukkeiksi”. Diagnoosi: Inhomogeenisen kaikukuvion omaava tilaa vievä leesio sijaitsee ulkoisen kaulavaltimon (ACE) ja sisäisen kaulavaltimon (ACI) kohdalla, mediaalisesti kaulalaskimon sisäpuolella (VJI). Morfologisesti haarakysta voi näyttää samankaltaiselta, mutta siinä ei ole sisäistä perfuusiota. MSCM, sternocleidomastoideus lihas. Diagnoosi: Tilaa vievä leesio (RF), jossa on epähomogeeninen kaikukuvio, sijaitsee lateraalisesti kaulavaltimon (ACC) ja kaulavaltimon sisäisen laskimon (VJI) vieressä. Perfuusio on perifeeristä ja hajautettua: lisäksi epäsäännölliset sisäiset kaikukuvat viittaavat metastaasiin. MSCM, sternocleidomastoideus lihas. Diagnoosi: Imusolmukemetastaasi.
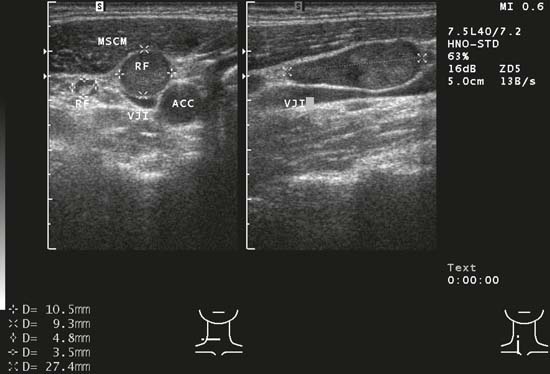
Kuva 6.21 Jaettu näyttö, kaulan oikea puoli, taso III. Pahanlaatuisen taudin vuoksi seurannassa olevan potilaan imusolmuke (RF); kaudaalisissa marginaaleissa näkyy selvä laajentuma. Normaaliin arkkitehtuuriin verrattuna on huomattavaa inhomogeenisuutta. ACC, yhteinen kaulavaltimo; VJI, sisempi kaulalaskimo; MSCM, sternocleidomastoideus lihas. Diagnoosi: Nämä morfologiset muutokset imusolmukkeen sisällä havainnollistavat pahanlaatuisuuden sonografisia löydöksiä.
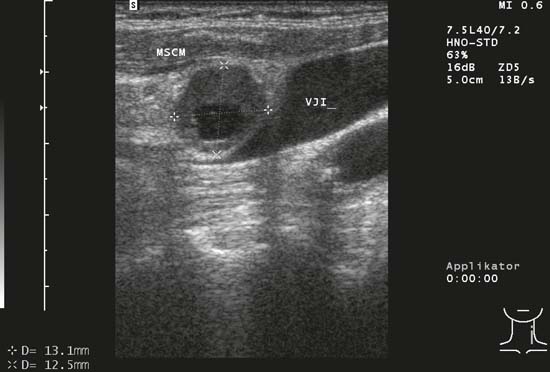
Kuva 6.23 Kaulan vasen puoli, pitkittäissuunta, taso III. Pyöreässä imusolmukemetastaasissa, jossa on epäsäännölliset rajat, on kaikumaton keskus, mikä viittaa etäpesäkemuutoksen aiheuttamaan nekroosiin. VJI, sisempi kaulalaskimo; MSCM, sternocleidomastoideus lihas.
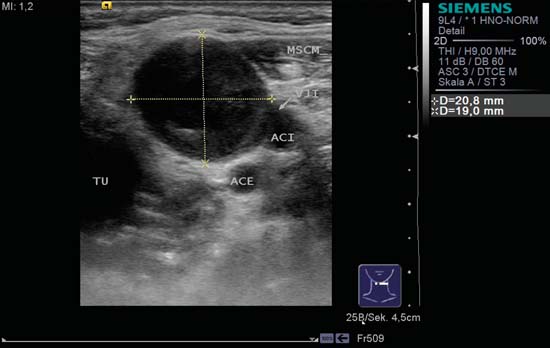
Kuva 6.24 Kaulan vasen puoli, taso II. Sisäisen ja ulkoisen kaulavaltimon mediaalipuolella pyöreässä etäpesäkkeessä on keskusnekroosiin sopiva aneeminen keskus; tätä pidetään merkkinä pahanlaatuisuudesta. Vasemmalla, kuvassa mediaalisesti, on epämääräinen hypoekoottinen primaarikasvain (TU) nielun vasemmalla puolella. Sisäinen kaulalaskimo (VJI) on vaarantunut, ja se näkyy rintalihaksen etureunan (MSCM) ja sisäisen kaulavaltimon (ACI) välissä. Laskimo voidaan osoittaa paremmin Valsalvan manööverillä. ACE, ulkoinen kaulavaltimo.
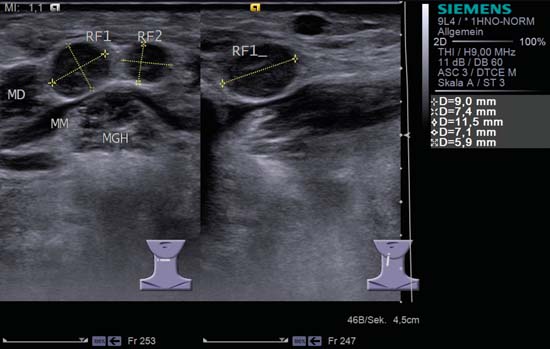
Kuva 6.25 Jaettu kuvaruutu, suunpohjan oikea puoli. Kaksi pyöreää paramediaalista imusolmuketta, joissa on inhomogeeninen sisäinen kaiku, sijaitsevat oikealla tasolla IA. Jos kyseessä olisi akuutti hammasinfektio, nämä kaksi imusolmuketta (RF1 ja RF2), joissa molemmissa on heikko ”hilar-merkki” ja selvästi määritellyt marginaalit, olisivat sopusoinnussa reaktiivisen laajentuman kanssa; molempia imusolmukkeita voidaan kuitenkin ehdottomasti pitää mahdollisina etäpesäkkeinä, kun kliinisesti epäillään suunpohjan, kielen tai sinonasaalialueen syöpää. MD, digastrinen lihas; MGH, geniohyoideuslihas; MM, mylohyoideuslihas. Histologinen diagnoosi: Imusolmukemetastaasi.
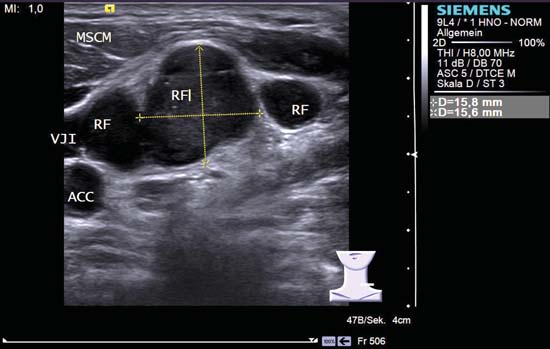
Kuva 6.26 Kaulan vasen puoli, poikittaissuuntainen, taso V. Useita pyöreitä supraklavikulaarisia ja infraklavikulaarisia imusolmukkeita (RF), joissa on hypoekoottinen kaikukuva. Imusolmukkeilla on osittain epämääräiset marginaalit eikä näkyviä echogeenisiä hilarakenteita. ACC, yhteinen kaulavaltimo; MSCM, stermokleidomastoideuslihas; VJI, sisempi kaulalaskimo. Diagnoosi: Pienisoluisen keuhkoputkisyövän etäpesäkkeet.
