Urgent message: Postępowanie w przypadku ran twarzy i skóry owłosionej głowy wymaga docenienia unikalnej anatomii, solidnej techniki naprawy i uwzględnienia oczekiwań pacjenta dotyczących wyglądu zewnętrznego.
TOYIN FAPOHUNDA-ADEKOLA MD, MBA
Rozdarcia skóry owłosionej głowy i twarzy są często spotykane w warunkach pilnej opieki medycznej. Chociaż obrażenia te mogą wywoływać niepokój zarówno u pacjenta, jak i u lekarza, podstawowe zasady i techniki naprawy są już dobrze znane. Przestrzeganie systematycznego podejścia i docenianie wyjątkowych uwarunkowań anatomicznych twarzy pozwoli lekarzowi udzielającemu pomocy w nagłych wypadkach pewnie i z optymalnym skutkiem opatrywać takie rany. Poza zastosowaniem solidnego technicznego podejścia do naprawy, zrozumienie i reagowanie na oczekiwania i obawy pacjenta są ważną częścią oceny i postępowania w przypadku tych obrażeń. Ponieważ szpecące rany twarzy mogą powodować istotne problemy emocjonalne i psychologiczne, długoterminowa kosmetyka musi być głównym elementem podejmowania decyzji dotyczących postępowania.
W tej dwuczęściowej serii omówimy podejście do ran twarzy i skóry głowy najczęściej spotykanych w warunkach pilnej opieki medycznej. Omówione zostaną również względy anatomiczne, które wpływają na ocenę i postępowanie w przypadku tych urazów, a także identyfikacja kroków niezbędnych do optymalnej naprawy.
Podejście ogólne
Celem leczenia ran jest uniknięcie zakażenia oraz uzyskanie praktycznej i kosmetycznie akceptowalnej blizny. Skaleczenia twarzy i skóry głowy mogą wiązać się z utratą krwi, zmianą stanu psychicznego lub niebezpieczeństwem zadławienia. Dlatego początkowe postępowanie musi obejmować ocenę stabilności i dynamiki hemoglobiny oraz zwrócenie uwagi na wytyczne ABC (tj. drogi oddechowe, oddychanie i krążenie). Przed rozpoczęciem leczenia konieczny jest dokładny wywiad z pacjentem, ze zwróceniem szczególnej uwagi na czynniki, które mogłyby niekorzystnie wpłynąć na gojenie się rany.

Uwagi anatomiczne
Podstawowe zrozumienie anatomii i zaopatrzenia nerwowo-naczyniowego twarzy jest krytyczne przed jakąkolwiek dyskusją na temat oceny i postępowania w przypadku ran. Rany twarzy często obejmują urazowe uszkodzenia nerwów i naczyń, które mogą mieć istotny wpływ na gojenie, wygląd zewnętrzny i funkcje neurologiczne. Ponadto, aby osiągnąć optymalne wyniki, naprawa tych obrażeń wymaga dogłębnej znajomości anatomii i budowy ciała. Wreszcie, ponieważ stosowanie znieczulenia regionalnego jest ważną częścią skutecznej naprawy delikatnych tkanek twarzy i skóry głowy, znajomość anatomii nerwów czaszkowych jest najważniejsza.
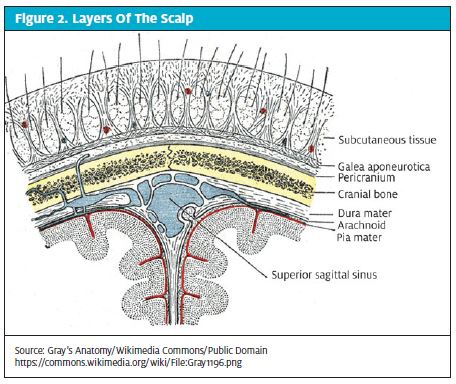
Anatomicznie skóra głowy rozciąga się w kierunku przednim od grzbietów nadoczodołowych do zewnętrznej wypukłości potylicznej w kierunku tylnym. Bocznie jej granice przebiegają do linii skroniowych. Skóra głowy składa się z pięciu warstw: Skóry (naskórka i skóry właściwej), gęstej powięzi powierzchownej (tkanki włóknisto-tłuszczowej), galea aponeurotica, luźnej tkanki łącznej otoczkowej oraz pericranium lub okostnej.
W obrębie gęstej warstwy powierzchownej leży bogate zaopatrzenie w naczynia krwionośne żylne i tętnicze. Naczynia te nie cofają się po skaleczeniu, co jest ważne, ponieważ każde powierzchowne skaleczenie może spowodować znaczne krwawienie z hipowolemią i hipotensją.
Większość czucia w obrębie twarzy jest zapewniona przez nerw czaszkowy V (trójdzielny), który ma trzy główne podziały: okulistyczny, szczękowy i żuchwowy. Podział okulistyczny (V1) dostarcza wrażeń do górnej trzeciej części twarzy, w tym oczu i nosa aż do czubka. Odcinek szczękowy (V2) dostarcza czucia do środkowej części twarzy poprzez nerw podoczodołowy. Podział żuchwowy (V3) dostarcza czucia do dolnej trzeciej części twarzy.
Ważne mięśnie twarzy obejmują mięśnie wyrazu twarzy, które są unerwione przez nerw czaszkowy VII (nerw twarzowy), który przemieszcza się przez wąski kanał w kości skroniowej. Złamania kości twarzoczaszki często wiążą się z uszkodzeniem tego nerwu. Mięśnie żucia są unerwiane przez nerw piąty, nerw trójdzielny, który kontroluje ruchy żuchwy oraz nerwy IX i X (odpowiednio: językowo-gardłowy i błędny), które kontrolują ruchy podniebienia.
Kaleczenie skóry głowy
Wstępna ocena urazu skóry głowy powinna obejmować szybką ocenę sytuacji potencjalnie zagrażających życiu, rozpoczynając od oceny ABC w celu określenia stabilności pacjenta. Istotne pytania z wywiadu obejmują mechanizm urazu i towarzyszące mu objawy. Szczególną uwagę należy poświęcić pytaniom o objawy związane z poważniejszym urazem głowy lub wstrząśnieniem mózgu. Należy ocenić zmiany stanu psychicznego, koordynacji, mowy i zachowania, a także ocenić ryzyko współistniejącego urazu kręgosłupa szyjnego poprzez ocenę bólu szyi, odstawania, osłabienia, parestezji i drętwienia. Możliwość obecności ciała obcego powinna być zbadana przy pytaniu pacjenta o mechanizm urazu. Wszystkie leki przepisane przez pacjenta powinny być sprawdzone pod kątem możliwych działań niepożądanych, które mogły przyczynić się do urazu lub które mogą wpłynąć na proces leczenia. Należy również ocenić rekreacyjne używanie narkotyków i alkoholu.
Metodyczne badanie jest kluczowe dla każdego pacjenta z urazem skóry głowy. Dokładne badanie skóry głowy powinno wykluczyć objawy zwiększonego ciśnienia wewnątrzczaszkowego (ICP), takie jak nudności, wymioty, stałe rozszerzone lub niereaktywne źrenice i zmieniony stan psychiczny. W przypadku większości ran skóry głowy wstępne postępowanie polega na stosowaniu bezpośredniego ucisku na ranę przez 15 minut z lub bez lidokainy i epinefryny w celu uzyskania hemostazy. Obecność obfitego krwawienia lub krwiaków uzasadnia zapytanie o patologię hematologiczną (tj. hemofilię i inne niedobory czynników).
Właściwe oświetlenie i kontrola krwawienia są ważne, aby zapewnić możliwość identyfikacji wszelkich ciał obcych. Jeśli sytuacja na to pozwala, można również przeprowadzić szybką ocenę wstrząśnienia mózgu za pomocą narzędzi do szybkiej oceny, takich jak Sport Concussion Assessment Tool (SCAT), które umożliwiają szybką ocenę neurologiczną.
Podczas badania należy odnotować cechy charakterystyczne rany, w tym czas urazu oraz kształt, długość i, co najważniejsze, głębokość rany. Czas urazu jest ważny, ponieważ naprawa rany przez pierwotne zamknięcie jest zależna od czasu. Rany gojone w sposób wtórnie zamierzony są obarczone zwiększonym ryzykiem powstania blizny. Należy zwrócić uwagę na zajęcie galea, ponieważ wymaga ono naprawy w celu zapobieżenia deformacji.
Wskazania do badań obrazowych. Obrazowanie neurologiczne jest ważnym czynnikiem w urazach głowy i jeśli jest dostępne, można je wykonać w trybie pilnym u pacjentów uznanych za stabilnych i bez ryzyka współistniejącego urazu kręgosłupa szyjnego. Badanie tomografii komputerowej (CT) jest uzasadnione w przypadku pacjentów, którzy doznali urazu w wyniku upadku z wysokości, urazu tępym narzędziem lub w sytuacjach związanych z używaniem narkotyków i alkoholu. Badania obrazowe nie są już preferowane w ocenie urazów twarzy i skóry głowy. Obrazowanie w celu wykluczenia urazu wewnątrzczaszkowego jest również uzasadnione w przypadkach, w których doszło do odsłonięcia kości. Jeśli możliwe jest występowanie ciał obcych, zwykłe zdjęcia radiologiczne można wykorzystać do wykrycia obiektów radioprzeziernych, takich jak szkło, natomiast ultrasonografia może wykryć materiały nieradioprzezierne.
Przygotowanie i technika opatrunku. Chociaż nawadnianie ran jest powszechną praktyką w naprawach ran, badania wykazują, że dzięki bogatemu dopływowi krwi do skóry głowy zakażenia ran są rzadkie. Dlatego w przypadku czystych, niezanieczyszczonych ran skóry głowy, irygacja przed pierwotnym zamknięciem nie zmienia częstości występowania infekcji ani wyglądu kosmetycznego.1
Znieczulenie do naprawy skóry głowy można uzyskać stosując lidokainę z epinefryną (z wyłączeniem nosa, powiek i uszu). (Chociaż włosy są postrzegane przez niektórych jako zanieczyszczenie, usuwanie włosów przed zamknięciem jest wymagane tylko w sytuacjach, w których obecność włosów komplikuje układanie lub zawiązywanie szwów.2 Włosy można łatwo oczyścić tym samym roztworem bakteriobójczym, którego używa się do rany.
Do naprawy większości prostych ran skóry głowy można użyć zszywek, a ich zaletą jest to, że są szybsze i tańsze niż szwy oraz dają wyniki podobne do szwów (Rycina 1).
Z drugiej strony, zszywki NIE powinny być używane do ran obejmujących galeę. Jako punkt kotwiczący dla mięśnia czołowego, galea musi być naprawiana oddzielnie, aby zapobiec deformacjom i asymetrii w wyrazie twarzy (Rycina 2). Do naprawy można użyć szwów wchłanialnych 3,0 lub 4,0 (np. Vicryl, Monocryl itp.), stosując technikę pojedynczo przerywaną. Poza zachowaniem funkcji mięśni, naprawy galealne zapobiegają infekcjom podgalealnym i rozprzestrzenianiu się infekcji na całą skórę głowy.
Mniej często stosowaną, ale równie skuteczną metodą zamykania ran skóry głowy jest technika Hair Apposition Technique (HAT). Technika ta jest najlepsza w przypadku ran hemostatycznych o długości mniejszej niż 10 cm i gdy włosy na skórze głowy są dłuższe niż 3 cm. W HAT przeciwległe pasma włosów są łączone za pomocą prostego skrętu i zabezpieczane kroplą kleju tkankowego.3
Antybiotyki nie są zwykle wskazane w przypadku ran skóry głowy, ale są uzasadnione w przypadku ukąszeń (zwierzęcych i ludzkich) i nadmiernie zanieczyszczonych ran. Wszyscy dorośli z ranami skóry głowy powinni otrzymać szczepionkę przeciwko tężcowi (Td) lub szczepionkę przeciwko tężcowi, błonicy i krztuścowi (Tdap), jeśli nie ma pewności co do ich stanu zaszczepienia. Rany skóry głowy, które nie wymagają opatrunków uciskowych, można pozostawić otwarte na powietrzu, a po 24 do 48 godzinach delikatnie umyć wodą z mydłem. Zszywki lub szwy niewchłanialne można usunąć w ciągu 5 do 7 dni.
Szkaleczenia czoła
Szkaleczenia czoła są częste zarówno u dzieci, jak i u dorosłych i mogą wzbudzać niepokój u pacjentów ze względu na możliwość powstania blizn w bardzo widocznym miejscu. Linie napięcia na czole zostały tutaj szczegółowo omówione, ponieważ ich zrozumienie jest niezbędne do zapewnienia dobrego efektu kosmetycznego.
Linie napięcia. Linie napięcia skóry zrelaksowanej (RSTL) przebiegają na ogół pod kątem prostym do kierunku leżących u ich podłoża mięśni (Ryc. 3). Naprawa skaleczeń zgodnie z kierunkiem napięcia może pomóc w zminimalizowaniu blizn i uzyskaniu najlepszych wyników estetycznych.4 Na przykład poziome skaleczenie czoła będzie poddane minimalnemu napięciu, ponieważ jest równoległe do linii napięcia, natomiast skaleczenie pionowe będzie bardziej rozległe i trudne do naprawienia oraz będzie goić się z większą ilością blizn. Badania wykazują, że naprawa zgodnie z RSTL jest kluczem do zmniejszenia ilości blizn i jest ważniejsza niż technika naprawy.5 Niemniej jednak ważne jest, aby lekarze świadczący usługi w trybie pilnym doradzali pacjentom, jakie są oczekiwania co do wyników leczenia chirurgicznego w przypadkach, w których istnieje większe prawdopodobieństwo powstania blizn. Rewizja blizn przez chirurga plastycznego jest zawsze opcją, ale jeśli istnieją jakiekolwiek obawy dotyczące wyglądu, należy rozważyć wczesne skierowanie i pierwotne zamknięcie za pomocą technik kosmetycznych.
Przygotowanie i technika naprawy. Pierwszym krokiem w przygotowaniu do naprawy rany na czole jest dokładne sprawdzenie rany pod kątem obecności ciał obcych, aby zapobiec tatuażowi traumatycznemu, zjawisku, które występuje, gdy ciała obce są zatrzymane w tkance. Znieczulenie w przypadku ran czoła jest zależne od wielkości rany. W przypadku małych ran można zastosować miejscowo 1% lidokainę lub LET (lidokaina 4%, epinefryna 0,1%, tetrakaina 0,5%), ale jeśli rana obejmuje większą część czoła, właściwa może być blokada regionalna z lidokainą.
W przypadku ran czoła często rozważa się zastosowanie klejów, takich jak oktylocyjanoakrylan (Dermabond® i Histocryl®). Konieczne jest jednak, aby osoby udzielające pomocy w nagłych wypadkach dokładnie rozumiały warunki stosowania tych produktów i miały doświadczenie w stosowaniu odpowiednich technik aplikacji. (Szczegółowy artykuł na temat klejów znajduje się w artykule Using Tissue Adhesives in Urgent Care w wydaniu JUCM z grudnia 2013 r.). Aby promować optymalną kosmeceutykę przy użyciu klejów, hemostaza musi być zakończona i należy zapewnić idealne wyrównanie krawędzi. Innym ważnym aspektem jest zapobieganie zakraplaniu kleju, szczególnie do oczu i ust. W sytuacjach, w których rana jest nieregularna, szczelinowata lub nie można zagwarantować zbliżenia brzegów, należy stosować wyłącznie szwy. Skóra na twarzy jest jedną z najcieńszych na ludzkim ciele, a zatem jest podatna na rozdarcia i wgłębienia, co można zminimalizować wybierając najmniejszy rozmiar szwów odpowiedni do danego zadania. W większości przypadków szew 6.0 (monofilamentowy lub szybkowchłanialny) w technice obejmującej wiele małych „ukąszeń” zmniejszy to ryzyko.
Opieka domowa i dalsze postępowanie. W przypadku ran na czole opatrunek zwykle nie jest wymagany. Pacjentów należy pouczyć, aby utrzymywali miejsce rany w czystości poprzez delikatne mycie (ale nie szorowanie) twarzy dwa razy dziennie, a następnie stosowali antybiotyki miejscowe.


Rany powiek i brwi
Rany brwi są najczęściej spowodowane tępym urazem okolicy nadoczodołowej. W przypadku każdej rany obejmującej oko (brwi, powieki itp.), przed wykonaniem naprawy konieczne jest pełne i staranne badanie oka. Badanie powinno obejmować ocenę ostrości wzroku i ruchów pozagałkowych, kontrolę okulistyczną pod kątem niedomykalności oraz barwienie fluoresceiną w celu wykrycia otarć rogówki.
Szkodzenia obejmujące kłąb przyśrodkowy lub przyśrodkową trzecią część górnej lub dolnej powieki powinny wzbudzić podejrzenie uszkodzenia kanalikowego systemu drenującego i wymagają oceny okulistycznej. Chociaż urazy kanalików wymagają specjalistycznej konsultacji, mogą być naprawione do 48 godzin po urazie, jeśli jest to konieczne (weekendy/po godzinach). Łata na oku może być konieczna, aby utrzymać ranę w czystości i suchości do czasu dalszej obserwacji.
W przypadku urazu brwi i powieki ważne jest, aby szukać klinicznych wskazówek, które mogą wzbudzić podejrzenie głębszych urazów. Obfite łzy, na przykład, mogą wskazywać na uszkodzenie kanalika łzowego, podczas gdy ostry przypadek zeza po urazie wskazuje na uszkodzenie więzadła podniebiennego przyśrodkowego. Ponadto, każde skaleczenie oka, które skutkuje wypchnięciem tkanki tłuszczowej z rany, powinno wzbudzić niepokój w związku z rozerwaniem przegrody oczodołowej, a ostra ptoza po urazie może wskazywać na uszkodzenie levator palpebrae superioris. Lekarze świadczący usługi w nagłych wypadkach powinni mieć również niski próg dostępu do tomografii komputerowej w celu zbadania oczodołów i wykluczenia złamań, gdy obecne są obrzęk okołooczodołowy i wybroczyny.
Jeśli badanie ujawni lub wzbudzi podejrzenie penetrującego urazu globusa (Tabela 1), badanie należy przerwać, a pacjenta natychmiast skierować do okulisty lub przekazać na oddział ratunkowy. NIE NALEŻY manipulować okiem, wywierać żadnego nacisku na globulę, naklejać łaty na oko ani mierzyć ciśnienia wewnątrzgałkowego.
Przygotowanie i technika naprawy. W przypadku skaleczeń brwi, włosy brwi nigdy nie powinny być golone, ponieważ nie można zagwarantować odrostu. Szwy nie są konieczne w przypadku ran krótszych niż 0,25 cm, które są zlokalizowane powyżej lub poniżej brwi; można zastosować steri-strips lub miejscowo potrójny antybiotyk (tj. neomycynę).1
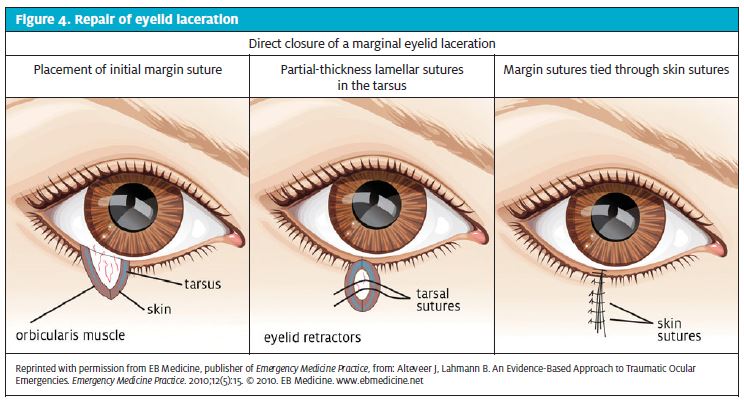
Gdy konieczne jest założenie szwów, brew powinna być wystarczająco nawodniona zwykłym roztworem soli fizjologicznej (zapewniając ochronę oka), a brew znieczulona roztworem LET lub lidokainą z lub bez epinefryny. W przypadku ran powiek należy zastosować samą lidokainę, ponieważ epinefryna jest przeciwwskazana. Do szycia dopuszczalne są szwy wchłanialne (6,0) lub trwałe (nylon 6,0 lub 7,0). W przypadku głębokich ran każda warstwa tkanki może wymagać indywidualnej naprawy i należy zadbać o anatomiczne wyrównanie brzegów rany (ryc. 4).
Można to osiągnąć, zszywając najpierw brzegi górny i dolny. Podczas szycia powiek należy zachować szczególną ostrożność, aby uniknąć przebicia igły na wylot przez powiekę. Ponadto nigdy nie należy wywierać nacisku na gałkę oczną podczas naprawiania ran powiek.
Kleje do ran brwi. Biorąc pod uwagę łatwość użycia i bezbolesne atrybuty klejów do skóry, dostawcy usług w nagłych wypadkach mogą być kuszeni, aby użyć ich do naprawy ran brwi. W przypadku standardowych klejów skórnych o niskiej lepkości z grupy oktylocyjanoakrylanów (OCA) istnieje ryzyko migracji, a do uniknięcia przypadkowej tarsorrhafii potrzebna jest duża ostrożność i znaczne umiejętności. Wysoka lepkość OCA jest związana z dramatycznie mniejszą migracją niż w przypadku produktów o niskiej lepkości.6 Nawet w przypadku klejów o wysokiej lepkości, należy zachować szczególną ostrożność wokół oka. Dla ran powiek, kleje powinny być unikane całkowicie.
Pozostała opieka. W przypadku ran brwi lub powiek, opieka pooperacyjna obejmuje zapewnienie profilaktyki przeciwtężcowej, skierowanie i kontynuację leczenia w razie potrzeby oraz jasne instrukcje dotyczące pielęgnacji w domu. Miejsce skaleczenia powinno być delikatnie czyszczone dwa razy dziennie; można również stosować miejscowo antybiotyki. Szwy można usunąć w ciągu 3 do 5 dni i założyć paski sterylizujące, jeśli jest to konieczne.
Wniosek
Kiedy pojawia się pacjent ze skaleczeniem twarzy lub skóry głowy, początkowe obawy świadczeniodawcy skupiają się na wyeliminowaniu ryzyka zakrztuszenia, kontroli utraty krwi i zapobieganiu zakażeniu. Podejmując decyzję o leczeniu rany należy również wziąć pod uwagę długotrwały efekt kosmetyczny ze względu na możliwość wystąpienia zniekształceń. Aby zapewnić możliwie najlepsze wyniki leczenia pacjentów z urazami skóry głowy, czoła, powiek lub brwi, kluczowe jest zrozumienie anatomii i zastosowanie odpowiednich technik naprawczych, jak opisano tutaj. Część 2 tego artykułu, w wydaniu w przyszłym miesiącu, będzie dotyczyła podejścia do ran ucha, nosa, policzka, warg i języka.
Referencje
- Ehrardt CR. Eyebrow Laceration Repair. Ambulatoryjna opieka medyczna dla pielęgniarek. 2003 pp 326.Anderson L, Kahnberg KM, Pogrel P, Eds. Oral and maxillofacial surgery. John Wiley & Sons, 2012.
- Trott AT. Wounds and lacerations: emergency care and closure. Elsevier Health Sciences. 2012.
- Hock Mo, Ooi SB, Saw SM, et al. A randomized controlled trial comparing the hair apposition technique with tissue glue to standard suturing in scalp lacerations (HAT study). Ann Emerg Med. 2002;40(1):19-26.
- Anderson L. Kahnberg KM, Pogrel P, Eds. Oral and maxillofacial surgery. John Wiley & Sons, 2012.
- Borges AF. Relaxed skin tension lines. Dermatol Clin. 1989;7(1):169.
- Singer AJ, Giordano P, Fitch JL, et al. Evaluation of a new high-viscosity octylcyanoacrylate tissue adhesive for laceration repair: a randomized clinical trial. Acad Emerg Med. 2003;10(10):1134-1137.
.
