Klinicyści od dawna są sfrustrowani nieproporcjonalną rolą, jaką ciśnienie wewnątrzgałkowe (intraocular pressure, IOP) odgrywa w opiece nad chorymi na jaskrę. Jako jedyny czynnik podatny na interwencję medyczną lub chirurgiczną, jego rola jest kluczowa. Jednak tonometria jest z natury ograniczona: Pojedynczy odczyt wykonywany co kilka miesięcy nie jest w stanie zobrazować zmian ciśnienia wewnątrzgałkowego w ciągu dnia. Nawet przyjmowanie pacjentów na wiele odczytów tonometrii nie zapewnia idealnego poczucia charakterystyki ciśnienia wewnątrzgałkowego pacjenta.

|
|
| Ten wszczepialny mikroprzepływowy 24-godzinny czujnik monitorowania ciśnienia wewnątrzgałkowego jest obecnie opracowywany na Uniwersytecie Stanforda. Zdjęcie: Ishmail E. Araci |
Eksperci wierzą, że w końcu dopasujesz pacjentów z maleńkim czujnikiem umieszczonym na soczewce kontaktowej lub okularach, albo wyślesz ich do okulisty, aby wszczepił im jeden z nich do oka. To będzie stale mierzyć IOP, wykładniczo zwiększając ilość – i, miejmy nadzieję, wartość – danych otrzymanych. Jeśli obecne podejście do dokumentacji ciśnienia wewnątrzgałkowego jest jak pstryknięcie, ciągłe 24-godzinne monitorowanie ciśnienia wewnątrzgałkowego jest bardziej podobne do przechwytywania wideo, które rejestruje zmiany w czasie, a nie tylko daje jeden statyczny odczyt.
Te gadżety są wciąż w fazie rozwoju. Czy są one gotowe na premierę? Spójrzmy na to, jak IOP się waha, kliniczne wyzwania, które stwarza i obecne state-of-the-art technologii, które próbują lepiej śledzić IOP, aby umożliwić większe kliniczne zrozumienie.
A Moving Target
Ustalanie planu leczenia w oparciu o osiągnięcie docelowego IOP jest trudne, gdy sam cel jest w ruchu. IOP zmienia się w ciągu dnia – godzina po godzinie, minuta po minucie, a nawet sekunda po sekundzie – w zależności od różnych czynników endogennych i egzogennych.
W obrębie układu ocznego, IOP może zależeć od równowagi produkcji wodnistej humoru, obiektu wypływu (jak łatwo wodnisty humor opuszcza oko), episcleral żylne ciśnienie (ciśnienie w żyłach na powierzchni oka) i uveoscleral wypływu (wtórna droga dla wodnistego humoru opuścić oko).
Na przykład, wzrost w obiekcie wypływu lub spadek produkcji wodnistej humoru obniży IOP, mówi Arthur J. Sit, MD, badacz jaskry w Mayo Clinic w Rochester, Minn. Krótkotrwałe skoki ciśnienia wewnątrzgałkowego mogą również wystąpić z powodu ciśnienia na oko od mrugania lub pocierania oka, a nawet podczas ruchu oka lub pulsacji ciśnienia krwi.
Ciśnienie wewnątrzgałkowe zmienia się również z powodu pozycji ciała, pory dnia (szczyty w nocy, koryta w ciągu dnia), ciśnienia krwi i związanego z tym pojęcia ciśnienia perfuzji ocznej (OPP), stresu lub poziomu bólu, spożycia wody i kofeiny.
Co więcej, energiczna aktywność i stres mogą sprawić, że ciśnienie krwi, IOP i OPP osiągną szczyt, mówi Kaweh Mansouri, MD, MPH, okulista na Uniwersytecie w Genewie i Uniwersytecie Colorado w Denver. Pomiar ciśnienia krwi w połączeniu z IOP ma wartość dla określenia, jak ciśnienie krwi wpływa na IOP, mówi dr Mansouri. Naukowcy obecnie używają 24-godzinnych urządzeń monitorujących ciśnienie wewnątrzgałkowe, aby zbadać ten wpływ na postęp jaskry.
|
Dos and Don’ts of IOP Measurement Nie stawiaj diagnozy ani nie podejmuj leczenia po jednym pomiarze. Dr Sowka radzi optometrystom, aby nie rozpoczynali leczenia natychmiast, chyba że ciśnienie jest zbyt wysokie lub nerwy wzrokowe są już poważnie uszkodzone i podatne na uszkodzenia; zamiast tego należy mierzyć ciśnienie kilkakrotnie. Dobrym pomysłem jest również wykonanie kilku odczytów ciśnienia po rozpoczęciu terapii, aby ustalić, czy lek działa, mówi dr Sowka. Jeden odczyt ciśnienia wewnątrzgałkowego po rozpoczęciu stosowania leku to naprawdę za mało, aby ocenić prawdziwą skuteczność. Należy powiedzieć pacjentom, aby się zrelaksowali. Jak wspomniano wcześniej, pacjenci mogą się napinać lub wstrzymywać oddech podczas tonometrii. Należy regularnie powtarzać im, aby się zrelaksowali i oddychali normalnie podczas tego procesu, nalega Dr. Mansouri. Nie porzucaj swoich podejrzeń. Jeśli pomiary ciśnienia wewnątrzgałkowego pacjenta nie zgadzają się z oceną pola widzenia i nerwu wzrokowego, z jego ciśnieniem wewnątrzgałkowym może dziać się więcej, niż zdawałeś sobie sprawę, mówi dr Hartwick. Niech wrócą i zmierz ich IOP o innej porze dnia, dodaje. Rozważ krzywą dobową u wybranych pacjentów. Rejestrowanie krzywej dobowej tonometrycznie jest niepraktyczne i uciążliwe dla większości pacjentów. Ale jeśli poziom ciśnienia wewnątrzgałkowego i zakres uszkodzeń wydają się niespójne – na przykład, gdy podejrzewasz jaskrę normalnego napięcia – rozważ taką możliwość, mówi dr Davey. Jeśli pacjent się zgadza, przyprowadź go wcześnie rano i zapisuj IOP co godzinę przez osiem do dziesięciu godzin. „To daje biurową krzywą dobową, która może nie być w pełni reprezentatywna dla wartości dzień/noc, ale przynajmniej daje więcej niż jeden pomiar”, mówi. |
Oto jak te zmienne wpływają na IOP:
– Pozycja ciała. W zależności od pozycji pacjenta w fotelu, ciśnienie może wzrosnąć lub spaść. Na przykład, IOP jest najniższy, gdy pacjent siedzi w pozycji neutralnej. „Prawie wszystko inne powoduje wzrost IOP, w tym pochylanie szyi do przodu, pochylanie głowy do tyłu, obracanie głowy na bok, leżenie, pochylanie się, mruganie lub pocieranie oczu” – mówi dr Sit.
– Spożycie wody. Picie dużej ilości wody powoduje, że objętość krwi pacjenta zwiększa się na krótki czas. Ciśnienie żylne również idzie w górę, gdy pacjent spożywa więcej wody. „Wystarczy, że pacjent wypije od 16 do 32oz, czyli jedną lub dwie małe butelki wody, a w ciągu pięciu minut ciśnienie wzrośnie o 6mm Hg” – mówi Pinakin Gunvant Davey, PhD, OD, profesor i ekspert w dziedzinie jaskry w College of Optometry na Western University of Health Sciences w Pomona, Calif.
– Pora dnia. Literatura wykazuje, że szczytowe IOP występuje w nocy u dwóch trzecich pacjentów. Powód: ciecz wodnista nie jest wydzielana w nocy, mówi Joseph Sowka, OD, profesor optometrii w Nova Southeastern University College of Optometry w Ft. Lauderdale, Fla.
Na przykład, dr Mansouri obserwował pacjentów przez 24 godziny w laboratoriach snu i znalazł najwyższe IOP w nocy. Nawet jeśli Twoi pacjenci nie będą poddawani badaniom snu, mogą przychodzić do Twojego gabinetu wieczorem – jeśli tak, spodziewaj się, że zobaczą podwyższone IOP w stosunku do innych pór dnia.
– Ciśnienie krwi. Baseline IOP jest oparty na cyklu serca, skurczowego i rozkurczowego ciśnienia krwi. Siła użyta do wprowadzenia krwi do oka jest ciśnienie perfuzji ocznej, wyjaśnia James L. Fanelli, OD, z Cape Fear Eye Institute w Wilmington, NC.
Jeśli ciśnienie krwi jest niskie, jest mniej siły, aby „wepchnąć” krew do oka, a zatem, mniej ciśnienia perfuzji do oka. Czynniki, które powodują wzrost ciśnienia wewnątrzgałkowego będą miały wpływ na obniżenie ciśnienia perfuzyjnego, a czynniki, które obniżają ciśnienie krwi również spowodują obniżenie ciśnienia perfuzyjnego – lub kombinacja któregokolwiek z tych czynników może odgrywać rolę, mówi dr Fanelli. Ciśnienie krwi ma tendencję do obniżania się podczas godzin snu we wczesnych godzinach porannych, co jest również porą dnia, w której IOP ma tendencję do bycia najwyższym.1 Te dwa przeciwstawne czynniki mogą mieć podwójny efekt w zmniejszaniu OPP podczas godzin nocnych, co może pozwolić na zwiększone uszkodzenie głowy nerwu ocznego.
– Stres. Wzrost lub spadek stresu powoduje zmiany hormonalne, które popychają poziom IOP w górę lub w dół. Jeden z pacjentów Dr. Mansouri – badany przy użyciu 24-godzinnego czujnika monitorującego ciśnienie wewnątrzgałkowe na soczewce kontaktowej – miał skoki ciśnienia za każdym razem, gdy jej pies miał napady padaczkowe w nocy.
– Ogólne „nerwy”. Jest możliwe, że u niektórych pacjentów, stres samego egzaminu oczu – na przykład, jeśli są zaniepokojeni o zdiagnozowaniu jaskry – może spowodować ich IOP iść w górę, mówi Andrew Hartwick, OD, PhD, profesor nadzwyczajny w Ohio State University College of Optometry w Columbus. Na przykład, mogą ściskać swoje oczy, ponieważ są zestresowani egzaminem, a odczyty ciśnienia wewnątrzgałkowego rosną.
– Ból również powoduje skoki ciśnienia wewnątrzgałkowego, ponieważ powoduje stres. Jeden z pacjentów dr Mansouri’ego mocno uderzył się w nogę na parkingu. Według danych z 24-godzinnego monitorowania, dokładnie w momencie, w którym przypomniała sobie, że doszło do wypadku, nastąpił skok ciśnienia wewnątrzgałkowego.
Konsekwencje niedokładnych odczytów ciśnienia wewnątrzgałkowego
Badania wskazują, że skoki ciśnienia wewnątrzgałkowego mogą przyczyniać się do rozwoju jaskry.2,3 Ale jeśli badasz pacjenta, gdy ciśnienie wewnątrzgałkowe jest najniższe lub najwyższe, możesz przeszacować lub niedoszacować diagnozę jaskry lub leczenie wymagane u pacjenta.
„Jeśli złapiemy pacjenta w momencie, gdy ciśnienie wewnątrzgałkowe jest najniższe, może to nas odwieść od rozważań na temat jaskry”, zwłaszcza jeśli odczyt mieści się w statystycznie normalnym zakresie, mówi dr Sowka. „Innym razem, możemy je uzyskać w szczytowym punkcie IOP, gdzie jest nieco powyżej normy – scenariusz, który sprawia, że lekarze niepotrzebnie się martwią.”
|
|
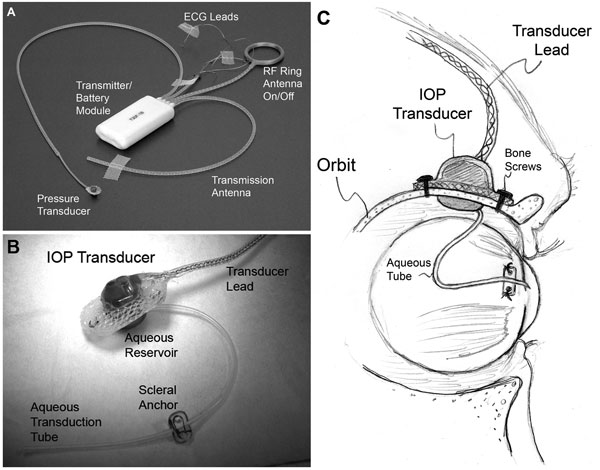
| (A) Typowy system implantów całkowitych T30F (Konigsberg Instruments). (B) Powierzchnia zewnątrzoczodołowa niestandardowej obudowy przetwornika ciśnienia wewnątrzgałkowego. (C) 23-gauge silikonowa rurka dostarcza ciecz wodnistą z komory przedniej do zbiornika płynu po wewnątrzoczodołowej stronie przetwornika (częściowo ukrytego przed wzrokiem w B); Rurka (z odpowiednim luzem, aby umożliwić ruch oka) została przycięta i wprowadzona do komory przedniej. |
Rejestracja zakresu IOP potencjalnie pozwoliłaby na poprawę diagnostyki i zarządzania jaskrą. „Jeśli badacze mogliby wykazać, że określone wzorce 24-godzinnego IOP są związane z progresją jaskry, to jest nadzieja, że wykrycie tych wzorców może pomóc w identyfikacji pacjentów o zwiększonym ryzyku progresji i pozwolić nam odpowiednio dostosować ich leczenie” – mówi dr Mansouri.
Jaskra mogłaby być identyfikowana wcześniej, co pozwoliłoby na szybsze rozpoczęcie operacji lub podawanie leków, dodaje. Okuliści mogliby również ustalić, czy leki obniżające ciśnienie wewnątrzgałkowe są skuteczne w nocy lub podczas wykonywania określonych czynności, które podnoszą ciśnienie wewnątrzgałkowe.
Ustalenie prawdziwego zakresu IOP wymagałoby ciągłego 24-godzinnego monitorowania IOP. Jest to wyzwanie, ponieważ pojedynczy pomiar ciśnienia wewnątrzgałkowego zebrany podczas normalnych godzin pracy nie uchwyci zakresu ciśnienia wewnątrzgałkowego pacjenta, jego szczytów lub zmian w ciągu dnia.4
Obecnie, określenie zakresu ciśnienia wewnątrzgałkowego jest możliwe przy użyciu tonometrii aplanacyjnej Goldmana (GAT) poprzez krzywą napięcia dziennego (DTC), gdzie odczyty ciśnienia wewnątrzgałkowego są rejestrowane w różnych punktach czasowych podczas godzin pracy kliniki. Jest to jednak problematyczne zarówno dla lekarza, jak i pacjenta. Krzywe nocne nie są rejestrowane, a mniej niż 1% pacjentów jest poddawanych DTC lub monitorowaniu ciśnienia wewnątrzgałkowego w laboratorium snu.4
Badacze mierzyli ciśnienie wewnątrzgałkowe przez 24 godziny i udokumentowali nie tylko to, że ciśnienie wewnątrzgałkowe osiąga szczyt w godzinach nocnych, ale także to, że wahania ciśnienia wewnątrzgałkowego są znacznie większe w godzinach poza gabinetem.5 W badaniu 35 pacjentów, u których ciśnienie wewnątrzgałkowe było rejestrowane za pomocą pneumatometru w laboratorium snu przez 24 godziny, u starszych pacjentów z jaskrą większość szczytowych wartości ciśnienia wewnątrzgałkowego odnotowano w nocy w porównaniu ze zdrowymi osobami, niezależnie od tego, czy siedzieli czy leżeli.6
Ostatnio badacze stosujący 24-godzinne monitorowanie dowiedzieli się, że średnie ciśnienie wewnątrzgałkowe nie tylko wzrasta w nocy, ale w rzeczywistości stale wzrasta – bardziej w ciągu dnia niż w nocy.7 Naukowcy z Devers Eye Institute w Portland, Ore. użyli systemu telemetrycznego wszczepionego w oczy małpy, aby zarejestrować 500 pomiarów ciśnienia wewnątrzgałkowego na sekundę.
They również znaleźć, że cykl dobowy nie powtarza się z dnia na dzień. Stąd potrzeba ciągłego monitorowania ciśnienia wewnątrzgałkowego. Obecne prototypy obejmują wszczepiane czujniki i urządzenia oparte na soczewkach kontaktowych.
Inteligentne implanty
Kilka początkujących firm opracowuje telemetryczne czujniki ciśnienia, które mogą być wszczepiane podczas operacji zaćmy lub jaskry. „Telemetria oznacza, że odczyty ciśnienia są rejestrowane zdalnie (tzn. z wnętrza oka) i przesyłane bezprzewodowo do zewnętrznego czytnika” – mówi dr Sit.
Badane obecnie urządzenia do implantacji obejmują:

|
|
|
Czujnik Pro-IOP jest urządzeniem telemetrycznym, które jest wszczepiane jak IOL. Zdjęcie: Implandata Ophthalmic Products GmbH |
– Pro-IOP. Niemiecka firma Implandata Ophthalmic Products pracuje nad Pro-IOP, bezprzewodowym przetwornikiem ciśnienia wewnątrzgałkowego (WIT), który jest zasilany telemetrycznie przez ręczne urządzenie. Przypominający mały plastikowy pierścień, przetwornik ma średnicę 11,3 mm.9 Zawiera on czujniki ciśnienia, czujnik temperatury, koder identyfikacyjny, koder analogowo-cyfrowy i jednostkę telemetryczną w jednym systemie mikroelektromechanicznym.9
Czip RFID z wbudowaną anteną transmituje 24-godzinne odczyty ciśnienia wewnątrzgałkowego do zewnętrznego czytnika ręcznego. Pacjent i lekarz mogą również mieć możliwość odbierania danych za pomocą aplikacji na smartfona. Pacjent mógłby również komunikować się z lekarzem na temat odczytów ciśnienia wewnątrzgałkowego za pośrednictwem aplikacji.
Urządzenie nie uzyskało jeszcze oznaczenia CE w Europie ani zatwierdzenia FDA w USA, ale badacze z Niemiec niedawno wszczepili Pro-IOP pierwszemu człowiekowi, kobiecie w wieku 60 lat; nie opublikowano jeszcze żadnych danych.9
– AcuMEMs. Urządzenie wszczepialne opracowywane przez amerykańską firmę o tej samej nazwie, AcuMEMs działa podobnie jak Pro-IOP. Czujnik jest pojemnościowym czujnikiem ciśnienia, który zmienia kształt wraz z wahaniami IOP. „Kiedy zmienia kształt, pojemność elektryczna ulega zmianie i można to wykryć zewnętrznie za pomocą czytnika”, mówi dr Sit.
Czujnik może być wszczepiony do komory przedniej jako samodzielna procedura lub jako część operacji jaskry; może być również wprowadzony do torebki kapsulowej podczas operacji zaćmy.
– Mikroprzepływowy implant IOL. Naukowcy z Uniwersytetu Stanforda i Uniwersytetu Bar-Ilan w Izraelu wspólnie opracowują wszczepialny czujnik mikrofluidyczny. Zgodnie z patentem urządzenia, ciśnienie wewnątrzgałkowe byłoby mierzone „w oparciu o ustalony interfejs ciśnienia równowagi pomiędzy płynem wewnątrzgałkowym a gazem”, znajdującym się w komorach czujnika. Pacjenci i lekarze mogliby używać swoich smartfonów lub zewnętrznego czytnika do sprawdzania ciśnienia wewnątrzgałkowego.10 Wynalazcy oczekują na zatwierdzenie patentu na czujnik.
Sygnał przekazywany z urządzeń wszczepionych w oko może być dokładniejszy niż te przymocowane do soczewek kontaktowych, w teorii, mówi dr Davey. Siła sygnału zależy od tego, ile energii urządzenie wystawia na zewnątrz. „Wszczepiliśmy oba urządzenia (Pro-IOP i AcuMEMs) i nie działały one tak dobrze” – mówi dr Davey.
Oba czytniki Pro-IOP i AcuMEMs mogłyby być potencjalnie przymocowane do pary okularów, a dane byłyby zbierane w ten sam sposób, mówi dr Sit.
Sprytne soczewki kontaktowe
Badacze po raz pierwszy zbadali czujniki soczewek kontaktowych w latach 70-tych, ale dostępne twarde soczewki kontaktowe były zbyt niewygodne i zmieniały integralność strukturalną oka pacjenta, według dr Davey.
|
|
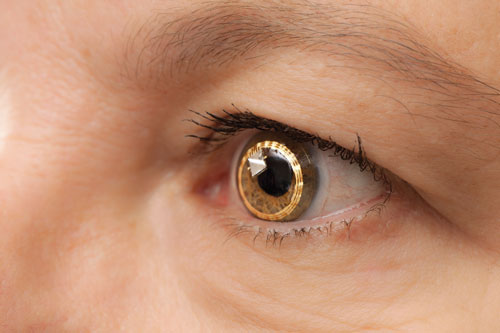
| Czujnik Sensimed Triggerfish na oku. Jest on nadal w fazie badań klinicznych w USA. |
Czujniki również nie były wystarczająco czułe. „Osoba z 'bardziej miękkim’ okiem miała dokładniejsze odczyty niż osoba z bardziej sztywnym okiem” – mówi dr Davey. „Technologia nie była wystarczająco dobra, aby uzyskać wartości IOP”. Grubsza rogówka reaguje mniej łatwo na zmiany IOP, dzięki czemu tonometria (i czujniki soczewek kontaktowych) są mniej dokładne.
Czujniki IOP oparte na soczewkach kontaktowych obejmują:
– The Triggerfish (Sensimed). Na Uniwersytecie Genewskim w Szwajcarii okuliści przeprowadzili wczesne badania soczewki kontaktowej o nazwie Triggerfish pod kierunkiem dr Mansouri i innych.
Soczewka Triggerfish jest hydrofilną miękką soczewką kontaktową wyposażoną w czujnik soczewki kontaktowej (CLS). CLS posiada dwa tensometry umieszczone wokół limbusu, które wykrywają zmiany w obwodzie oka. „Uważa się, że te zmiany w obwodzie oka są związane ze zmianami ciśnienia wewnątrzgałkowego i objętości wewnątrzgałkowej, co zostało udowodnione w enukleowanych oczach” – mówi dr Mansouri. Urządzenie mierzy kombinację IOP, objętości wewnątrzgałkowej i zmian właściwości biomechanicznych (kombinacja histerezy i sztywności rogówki i twardówki), które korelują z wahaniami IOP. Zewnętrzny czytnik rejestruje dane z okresu 24 godzin.
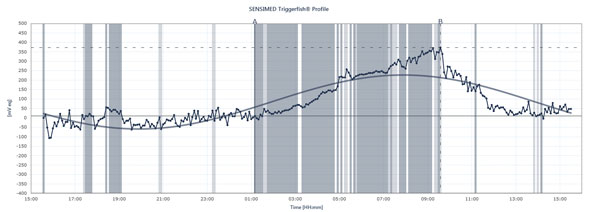
Wykres przedstawia wartości szczytowe i minimalne ciśnienia wewnątrzgałkowego u pacjenta noszącego Sensimed Triggerfish w okresie 24 godzin.
Triggerfish posiada europejski znak CE. Nie uzyskano zatwierdzenia FDA w USA i urządzenie jest nadal w fazie badań klinicznych.
|
Triggerfish inaczej śledzi ciśnienie wewnątrzgałkowe Dane wyświetlane na zewnętrznym czytniku są połączeniem ciśnienia wewnątrzgałkowego, objętości wewnątrzgałkowej i właściwości biomechanicznych oka, wyjaśnia dr Mansouri. „Jest to przydatne, aby dać ci wyobrażenie o zmianach jakościowych w ciągu 24 godzin bardziej niż o zmianach ilościowych, ponieważ nie możemy ich przełożyć na milimetry rtęci”, mówi. Triggersfish dostarcza jednak cennych informacji. Przyszłe badania z wykorzystaniem urządzenia mogą pomóc wyjaśnić, jak niestabilne lub stabilne ciśnienie było przez 24 godziny, kiedy występują nocne szczyty IOP, jak wprowadzenie leczenia lub zmian w leczeniu wpływa na 24-godzinne wzorce IOP i jak konkretne działania wpływają na 24-godzinne wzorce IOP, takie jak pozycje jogi, spożycie kofeiny, sytuacje stresowe i inne przyczyny skoków IOP opisane powyżej. Dr Mansouri ma również normalne lub niskie napięcie pacjentów jaskry poddać jednoczesne 24-godzinne ciśnienie krwi i 24-godzinne monitorowanie IOP, jak szczyty mogą wpływać OPP. Ale czy Triggerfish wykaże korelację między 24-godzinnymi wzorcami ciśnienia wewnątrzgałkowego a postępem jaskry? Prowadzonych jest wiele badań, które mają odpowiedzieć na to istotne pytanie.
|
– Soczewka kontaktowa z czujnikiem obwodu rezonansowego. Innym opracowywanym inteligentnym urządzeniem CLS jest obwód rezonansowy złożony z kondensatora cienkowarstwowego połączonego z cewką czujnikową, która wykrywa deformację krzywizny rogówki. Jest on we wczesnym stadium rozwoju pod kierunkiem Davida C.C. Lama z Wydziału Inżynierii Mechanicznej i Lotniczej na Hong Kong University of Science and Technology.
W badaniu z września 2014 roku CLS został przetestowany na modelu oka wykonanym z gumy silikonowej. Stwierdzono, że czujnik dokładnie śledzi wahania ciśnienia wewnątrzgałkowego.11
Podobnie jak mierzenie poziomu glukozy raz dziennie u pacjentów z cukrzycą lub ciśnienia krwi raz dziennie u pacjentów z chorobami serca, poleganie na jednym pomiarze ciśnienia wewnątrzgałkowego może skutkować błędnymi danymi dotyczącymi ciśnienia wewnątrzgałkowego. Ale być może w niezbyt odległej przyszłości, urządzenia prosto z filmu science fiction – soczewki kontaktowe i wszczepialne czujniki – mogą pozwolić Ci śledzić IOP z większym zrozumieniem i mniej kłopotów dla Ciebie i Twoich pacjentów.
1. Liu JH1, Gokhale PA, Loving RT, Kripke DF, Weinreb RN. Laboratoryjna ocena dziennego i nocnego ciśnienia perfuzji ocznej u ludzi. J Ocul Pharmacol Ther. 2003 Aug;19(4):291-7.
2. Zeimer RC, Wilensky JT, Gieser DK, Viana MA. Association between intraocular pressure peaks and progression of visual field loss. Ophthalmology. 1991 Jan;98(1):64-69.
3. Konstas AG, Quaranta L, Mikropoulos DG, et al. Peak Intraocular Pressure and Glaucomatous Progression in Primary Open-Angle Glaucoma. J Ocul Pharmacol Ther. 2012 Feb;28(1):26-32.
4. Mansouri K, Weinreb RN, Medeiros FA. Is 24-hour intraocular pressure monitoring necessary in glaucoma? Semin Opththalmol. May 2013: 28(3):157-164.
5. Barkana Y, Anis S, Liebmann J, Tello C, Ritch R. Clinical utility of intraocular pressure monitoring outside of normal office hours in patients with glaucoma. Arch Ophthalmol. 2006 Jun;124(6):793-7.
6. Mosaed S, Liu H, Weinreb RN. Correlation between peak nocturnal intraocular pressures in healthy subjects and glaucoma patients. Am J Ophthalmol. 2005; Feb;139(2):320-4.
7. Downs JC, Burgoyne CF, Seigfreid WP, et al. 24-hour IOP telemetry in the nonhuman primate: implant system performance and initial characterization of IOP at multiple timescales. Invest Ophthalmol Vis Sci. 2011 Sep 21;52(10):7365-75.
8. Association for Research in Vision and Ophthalmology: Emerging trends and hot topics. Przedstawione w poniedziałek, 5 maja 2014 r. na dorocznym spotkaniu ARVO. Dostępne pod adresem: www.arvo.org/About_ARVO/Press_Room/Emerging_Trends_and_hot_topics__Presented_Monday,_May_5_at_the_ARVO_Annual_Meeting. Dostęp 19 listopada, 2014.
9. Melki S, Todani A, Cherfan G. An Implantable Intraocular Pressure Transducer Initial Safety Outcomes. JAMA Ophthalmol. 2014 Oct 1;132(10):1221-5.
10. Mandel Y, Araci IE, Quake SR. Google Patents. Implantable micro-fluidic device for monitoring intra-ocular pressure. Dostępne pod adresem: www.google.com/patents/WO2014137840A1?cl=en. Dostęp 17 października 2014 r.
11. Chen GZ, Chan IS, Leung LK, Lam DC. Soft wearable contact lens sensor for continuous intraocular pressure monitoring. Med Eng Phys. 2014 Sep;36(9):1134-9.
12. Mottet B, Aptel F, Romanet JP, et al. 24-hour intraocular pressure rhythm in young healthy subjects evaluated with continuous monitoring using a contact lens sensor. JAMA Ophthalmol. 2013 Dec;131(12):1507-16.
