Mesaj urgent: Managementul lacerațiilor feței și scalpului necesită o apreciere a anatomiei unice, o tehnică de reparare solidă și luarea în considerare a așteptărilor pacientului în ceea ce privește cosmesisul.
TOYIN FAPOHUNDA-ADEKOLA MD, MBA
Lacerațiile scalpului și ale feței sunt frecvent întâlnite în cadrul asistenței medicale de urgență. Deși aceste leziuni pot provoca anxietate atât pentru pacient, cât și pentru practician, principiile de bază și tehnicile de reparare sunt deja bine cunoscute. Urmarea unei abordări sistematice și aprecierea considerațiilor anatomice unice ale feței vor permite practicianului de îngrijire urgentă să gestioneze aceste răni cu încredere și cu rezultate optime. Pe lângă aplicarea unei abordări tehnice solide de reparare, înțelegerea și răspunsul la așteptările și preocupările pacientului reprezintă o parte importantă a evaluării și gestionării acestor leziuni. Deoarece lacerațiile faciale desfigurante pot cauza probleme emoționale și psihologice semnificative, cosmesisul pe termen lung trebuie să fie o componentă centrală a procesului de luare a deciziilor în jurul managementului.
În această serie de două părți, vom trece în revistă abordarea rănilor feței și scalpului cel mai frecvent întâlnite în cadrul asistenței medicale de urgență. De asemenea, vor fi explorate considerațiile anatomice care influențează evaluarea și managementul acestor leziuni, precum și identificarea pașilor necesari pentru o reparație optimă.
Abordare generală
Obiectivele îngrijirii lacerațiilor sunt evitarea infecției și obținerea unei cicatrici practice și acceptabile din punct de vedere cosmetic. Lacerațiile feței și ale scalpului pot implica pierderi de sânge, modificări ale stării mentale sau pericole de sufocare. Prin urmare, gestionarea inițială trebuie să includă evaluarea stabilității și a hemodinamicii, precum și o atenție la liniile directoare ABC (de exemplu, căile respiratorii, respirația și circulația). Înainte de tratament, este necesară o anamneză amănunțită a pacientului, acordându-se o atenție meticuloasă factorilor care ar putea afecta negativ vindecarea rănilor.

Considerații anatomice
O apreciere de bază a anatomiei și a aprovizionării neurovasculare a feței este esențială înainte de orice discuție despre evaluarea și gestionarea lacerațiilor. Lacerațiile faciale includ adesea leziuni traumatice ale nervilor și vaselor care pot avea un impact semnificativ asupra vindecării, cosmosului și funcției neurologice. În plus, repararea acestor leziuni necesită o cunoaștere profundă a anatomiei și a cosmosului pentru a obține rezultate optime. În cele din urmă, deoarece utilizarea anesteziei regionale este o parte importantă a reparării cu succes a țesuturilor delicate ale feței și scalpului, o apreciere a anatomiei nervilor cranieni este primordială.
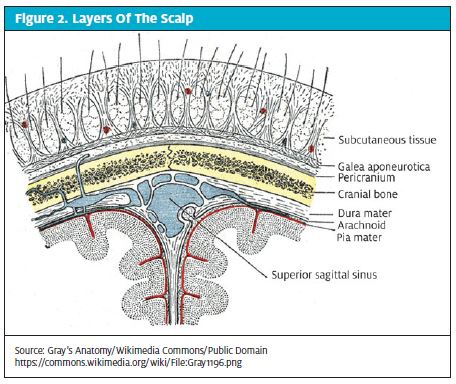
Anatomic, scalpul se extinde anterior de la crestele supraorbitale până la protuberanța occipitală externă în partea posterioară. În lateral, limitele sunt până la liniile temporale. Scalpul este alcătuit din cinci straturi: Pielea (epidermă și dermă), fascia superficială densă (țesuturi fibro-grase), galea aponeurotică, țesutul conjunctiv areolar liber și pericraniul sau periostul.
În interiorul stratului superficial dens se află o bogată rezervă de vase de sânge venoase și arteriale. Aceste vase nu se retrag în cazul unei lacerații, ceea ce este important de reținut deoarece orice lacerație superficială are, prin urmare, potențialul de a duce la o sângerare semnificativă cu hipovolemie și hipotensiune.
Cei mai mulți dintre cei care au senzații la nivelul feței sunt asigurați de nervul cranian V (trigemenul), care are trei diviziuni majore: oftalmică, maxilară și mandibulară. Diviziunea oftalmică (V1) asigură senzația pentru treimea superioară a feței, inclusiv ochii și nasul până la vârf. Diviziunea maxilară (V2) asigură senzația la mijlocul feței prin intermediul nervului infraorbital. Diviziunea mandibulară (V3) furnizează senzație la treimea inferioară a feței.
Mușchii importanți ai feței includ mușchii expresiei faciale care sunt inervați de nervul cranian VII (nervul facial), care se deplasează printr-un canal îngust în interiorul osului temporal. Fracturile faciale sunt adesea asociate cu leziuni ale acestui nerv. Mușchii masticației sunt inervați de cel de-al cincilea nerv, nervul trigemen, care controlează mișcarea maxilarului și de nervii IX și X (glosofaringian și respectiv vag), care controlează mișcarea palatului.
Lacerații ale scalpului
Evaluarea inițială a unei leziuni la nivelul scalpului trebuie să includă o evaluare rapidă pentru situații care pot pune viața în pericol, începând cu evaluarea ABC-ului pentru a determina stabilitatea pacientului. Întrebările pertinente privind istoricul includ mecanismul leziunii și simptomele asociate. Trebuie acordată o atenție deosebită întrebării cu privire la simptomele asociate cu un traumatism cranian mai important sau o comoție cerebrală. Ar trebui evaluate modificările stării mentale, ale coordonării, ale vorbirii și ale comportamentului, iar riscul unei leziuni coexistente la nivelul coloanei vertebrale ar trebui evaluat prin evaluarea durerii de gât, a stării de slăbiciune, a paresteziei și a amorțelii. Posibilitatea existenței unui corp străin trebuie investigată atunci când se interoghează un pacient cu privire la mecanismul leziunii. Toate medicamentele prescrise unui pacient ar trebui să fie analizate pentru posibile reacții adverse care ar fi putut contribui la leziune sau care ar putea avea un impact asupra vindecării. De asemenea, ar trebui evaluat consumul de droguri recreaționale și de alcool.
O examinare metodică este esențială pentru orice pacient cu o leziune a scalpului. O examinare amănunțită a scalpului ar trebui să urmărească excluderea semnelor de creștere a presiunii intracraniene (PIC), cum ar fi greața, vărsăturile, pupilele fixe dilatate sau nereactive și starea mentală alterată. Pentru cele mai multe lacerații ale scalpului, managementul inițial constă în aplicarea unei presiuni directe asupra plăgii timp de 15 minute cu sau fără lidocaină plus epinefrină pentru a obține hemostaza. Prezența sângerărilor abundente sau a hematoamelor justifică investigarea patologiei hematologice (de exemplu, hemofilie și alte deficiențe de factori).
Iluminarea adecvată și controlul sângerării sunt importante pentru a se asigura că orice corp străin poate fi identificat. Dacă situația permite, se poate efectua, de asemenea, o evaluare rapidă pentru comoție cu ajutorul unor instrumente de evaluare rapidă, cum ar fi Instrumentul de evaluare a comoției în sport (Sport Concussion Assessment Tool – SCAT), care oferă o evaluare neurologică rapidă.
În timpul examinării, trebuie notate caracteristicile lacerației, inclusiv momentul leziunii și forma, lungimea și, cel mai important, adâncimea plăgii. Momentul rănii este important deoarece repararea lacerației prin închidere primară este dependentă de timp. Rănile vindecate prin intenție secundară prezintă un risc crescut de cicatrizare. Implicarea galei trebuie notată, deoarece necesită o reparație pentru a preveni deformarea.
Indicații pentru imagistică. Imagistica neurologică este o considerație importantă în traumatismele craniene și, dacă este disponibilă, poate fi utilizată în cadrul asistenței de urgență pentru pacienții considerați stabili și fără risc de leziune coexistentă a coloanei vertebrale cervicale. O tomografie computerizată (CT) este justificată în cazul pacienților care au suferit leziuni în urma unor căderi de la înălțime, traumatisme cu un corp contondent sau situații legate de droguri și alcool. Filmele simple nu mai sunt favorizate pentru evaluarea traumatismelor feței și scalpului. Imagistica pentru a exclude leziunile intracraniene este, de asemenea, justificată în cazurile care implică expunerea osului. În cazul în care corpurile străine reprezintă o posibilitate, radiografiile simple pot fi utilizate pentru a detecta obiectele radioopace, cum ar fi sticla, în timp ce ultrasunetele pot detecta materialele non-radioopace.
Pregătirea și tehnica de reparare. Deși irigarea plăgii este o practică obișnuită în repararea lacerațiilor, cercetările arată că, datorită aportului bogat de sânge la nivelul scalpului, infecțiile plăgii sunt rare. Prin urmare, pentru plăgile curate, necontaminate ale scalpului, irigarea înainte de închiderea primară nu modifică rata de infecție sau aspectul cosmetic.1
Anestezia pentru repararea scalpului poate fi realizată folosind lidocaină cu epinefrină (cu excepția nasului, pleoapelor și urechilor). (Epinefrina este inclusă pentru a asigura o hemostază suplimentară, după caz.) Deși părul este văzut de unii ca un contaminant, îndepărtarea părului înainte de închidere este solicitată doar în situațiile în care prezența părului complică așezarea sau înnodarea suturii.2 Părul poate fi curățat cu ușurință cu aceeași soluție bactericidă folosită pentru lacerație.
Pentru repararea celor mai multe lacerații simple ale scalpului, se pot folosi capse și au avantajul de a fi mai rapide și mai puțin costisitoare decât, și de a da rezultate similare cu cele ale suturilor (figura 1).
În schimb, capsele NU trebuie folosite pentru lacerațiile care implică galea. Un punct de ancorare pentru mușchiul frontal, galea trebuie reparată separat pentru a preveni deformările și asimetria expresiei faciale (figura 2). Reparația se poate realiza cu suturi absorbabile 3.0 sau 4.0 (adică Vicryl, Monocryl etc.) folosind o tehnică cu o singură întrerupere. Pe lângă păstrarea utilizării mușchilor, reparațiile galei previn infecțiile subgalealeale și răspândirea infecțiilor în tot scalpul.
Mai puțin utilizată, dar la fel de eficientă pentru închiderea rănilor scalpului este tehnica de aplicare a părului (Hair Apposition Technique – HAT). Această tehnică este cea mai bună pentru rănile hemostatice care au o lungime mai mică de 10 cm și atunci când părul scalpului este mai lung de 3 cm. Cu HAT, firele de păr opuse sunt aduse împreună printr-o simplă răsucire și sunt blocate cu o picătură de adeziv tisular.3
Antibioticele empirice nu sunt de obicei indicate pentru lacerațiile scalpului, dar sunt justificate în cazul mușcăturilor (animale și umane) și al lacerațiilor excesiv de contaminate. Toți adulții cu lacerații ale scalpului trebuie să primească vaccinul antitetanos (Td) sau vaccinul antitetanos, difterie, pertussis (Tdap) dacă există incertitudini cu privire la statutul lor vaccinal. Lacerațiile scalpului care nu necesită pansamente de presiune pot fi lăsate deschise la aer și spălate ușor cu apă și săpun după 24 până la 48 de ore. Capsele sau suturile neabsorbabile pot fi îndepărtate în 5 până la 7 zile.
Lacerații ale frunții
Lacerațiile frunții sunt frecvente atât la copii, cât și la adulți și au potențialul de a trezi destul de multă anxietate la pacienți din cauza posibilității de cicatrizare într-o zonă foarte vizibilă. Liniile de tensiune de pe frunte sunt discutate în detaliu aici, deoarece o înțelegere a acestora este necesară pentru a asigura un rezultat cosmetic bun.
Liniile de tensiune. Liniile de tensiune ale pielii relaxate (RSTL) se desfășoară, în general, în unghi drept față de direcția musculaturii subiacente (figura 3). Repararea lacerațiilor în direcția tensiunii poate contribui la minimizarea cicatricilor și la obținerea celor mai bune rezultate estetice.4 O lacerație orizontală a frunții, de exemplu, va fi sub tensiune minimă, deoarece este paralelă cu liniile de tensiune, în timp ce o lacerație verticală va fi mai lacunară și mai dificil de reparat și se va vindeca cu mai multe cicatrici. Cercetările arată că repararea în conformitate cu RSTL este cheia pentru mai puține cicatrici și, de fapt, este mai importantă decât tehnica de reparare.5 Cu toate acestea, este important ca medicii de urgență să consilieze pacienții cu privire la așteptările privind rezultatele chirurgicale în cazurile în care cicatrizarea este mai probabilă. Revizuirea cicatricilor de către un chirurg plastician este întotdeauna o opțiune, dar dacă există vreo îngrijorare cu privire la aspect, ar trebui să se ia în considerare trimiterea timpurie și închiderea primară cu tehnici cosmetice.
Pregătirea și tehnica de reparare. Primul pas în pregătirea pentru repararea unei lacerații la nivelul frunții este inspectarea cu atenție a plăgii pentru depistarea corpurilor străine, astfel încât să se prevină tatuajul traumatic, un fenomen care apare atunci când corpurile străine sunt reținute în țesuturi. Anestezia pentru lacerațiile frunții depinde de mărimea plăgii. Pentru lacerațiile mici, se poate utiliza local lidocaină 1% sau LET (lidocaină 4%, epinefrină 0,1% și tetracaină 0,5%), dar dacă rana acoperă cea mai mare parte a frunții, un bloc regional cu lidocaină) poate fi adecvat.
Pentru lacerațiile frunții, utilizarea adezivilor, cum ar fi octylcyanoacrylate (Dermabond® și Histocryl®), este adesea luată în considerare. Cu toate acestea, este imperativ ca furnizorii de îngrijiri de urgență să aibă o înțelegere atentă a condițiilor de utilizare a acestor produse și să aibă experiență în tehnicile de aplicare corespunzătoare. (Pentru un articol aprofundat despre adezivi, vă rugăm să consultați Using Tissue Adhesives in Urgent Care (Utilizarea adezivilor pentru țesuturi în îngrijirea de urgență) în ediția din decembrie 2013 a JUCM). Pentru a promova o cosmeză optimă cu ajutorul adezivilor, trebuie să se finalizeze hemostaza și să se asigure alinierea perfectă a marginilor. Alte considerente importante includ prevenirea scurgerilor de adeziv, în special în ochi și buze. În situațiile în care lacerația este neregulată, lacunară sau apropierea marginilor nu poate fi garantată, trebuie să se utilizeze exclusiv suturi. Pielea de pe față este una dintre cele mai subțiri de pe corpul uman și, prin urmare, predispusă la rupturi și adâncituri, riscuri care pot fi reduse la minimum prin alegerea suturii de cea mai mică dimensiune adecvată pentru această sarcină. În cele mai multe cazuri, sutura 6.0 (monofilament sau cu absorbție rapidă) într-o tehnică ce implică mai multe „mușcături” mici va atenua riscul.
Îngrijire la domiciliu și urmărire. Pentru lacerațiile frunții, de obicei nu este necesar un pansament. Pacienții ar trebui să fie sfătuiți să mențină zona curată prin spălarea delicată (dar nu prin frecare) a feței de două ori pe zi și să aplice antibiotice topice ulterior.


Lacerații ale pleoapelor și sprâncenelor
Lacerațiile sprâncenelor sunt cel mai adesea cauzate de traumatisme contondente în zona supraorbitală. Pentru orice lacerație care implică ochiul (sprânceană, pleoapă etc.), este necesară o examinare completă și atentă a ochiului înainte de efectuarea reparației. Examinarea trebuie să includă evaluarea acuității vizuale și a mișcărilor extraoculare, inspecția oftalmologică pentru depistarea ifemelor și colorația cu fluoresceină pentru abraziuni corneene.
Lacerațiile care implică cantul medial sau treimea medială a pleoapei superioare sau inferioare trebuie să ridice suspiciunea unei leziuni a sistemului de drenaj canalicular și necesită o evaluare de către oftalmologie. Deși leziunile canaliculare necesită un consult de specialitate, acestea pot fi reparate până la 48 de ore de la leziune, în cazul în care acest lucru este necesar (la sfârșit de săptămână/în afara orelor de program). Poate fi necesar un plasture al ochiului pentru a menține rana curată și uscată în așteptarea urmăririi.
În cazul unei leziuni la nivelul sprâncenei și al pleoapei, este important să se caute indicii clinice care pot ridica suspiciunea unor leziuni mai profunde. Lacrimile abundente, de exemplu, pot indica o leziune a canalului lacrimal, în timp ce un caz acut de strabism post-leziune indică o leziune a ligamentului palpebral medial. În plus, orice lacerație la nivelul ochiului care are ca rezultat proeminența țesutului adipos din rană ar trebui să trezească îngrijorarea cu privire la o ruptură a septului orbital, iar ptoza acută după rănire poate indica o leziune a levator palpebrae superioris. Furnizorii de îngrijiri de urgență ar trebui, de asemenea, să aibă un prag scăzut pentru obținerea unei tomografii computerizate pentru a inspecta orbitele și pentru a exclude fracturile atunci când sunt prezente edemul periorbital și echimoza.
Dacă examinarea relevă sau ridică suspiciunea unei leziuni penetrante a globului (tabelul 1), examinarea trebuie întreruptă și pacientul trebuie trimis imediat la un oftalmolog sau transferat la serviciul de urgență. NU manipulați ochiul, nu aplicați nicio presiune asupra globului, nu aplicați plasturi pe ochi și nu măsurați presiunea intraoculară.
Pregătirea și tehnica de reparare. Pentru lacerațiile la nivelul sprâncenelor, părul de pe sprânceană nu trebuie niciodată ras, deoarece nu poate fi garantată regenerarea. Suturile nu sunt necesare pentru lacerațiile mai scurte de 0,25 cm care sunt situate deasupra sau sub sprânceană; se pot aplica steri-strips sau un triplu antibiotic topic (de exemplu, neomicină).1
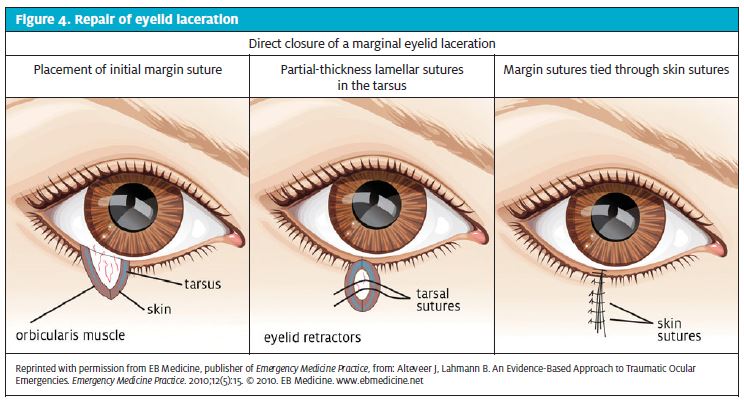
Când sunt necesare suturi, sprânceana trebuie să fie suficient irigată cu soluție salină normală (asigurându-se că ochiul este protejat) și sprânceana trebuie anesteziată cu LET sau lidocaină cu sau fără epinefrină. Pentru lacerațiile pleoapelor, trebuie utilizată doar lidocaină, deoarece epinefrina este contraindicată. Suturile absorbabile (6.0) sau permanente (nailon 6.0 sau 7.0) sunt acceptabile pentru sutură. Pentru lacerațiile profunde, este posibil ca fiecare strat tisular să trebuiască să fie reparat individual și trebuie să se aibă grijă să se realinieze marginile plăgii în mod anatomic (figura 4).
Acest lucru poate fi realizat prin suturarea mai întâi a marginilor superioare și inferioare. Atunci când se suturează pleoapele, trebuie să se acorde o atenție deosebită pentru a evita străpungerea acului prin și prin pleoapă. Mai mult, nu aplicați niciodată presiune pe globul ocular în timp ce reparați rănile pleoapelor.
Adezivi pentru lacerațiile sprâncenelor. Având în vedere ușurința de utilizare și atributele nedureroase ale adezivilor pentru piele, furnizorii de asistență medicală de urgență pot fi tentați să le utilizeze pentru repararea lacerațiilor sprâncenelor. În cazul adezivilor cutanați standard, cu vâscozitate scăzută de octilcianoacrilat (OCA), există riscul de migrare și este nevoie de o mare atenție și de o îndemânare semnificativă pentru a evita tarsorafia accidentală. OCA cu vâscozitate ridicată a fost asociat cu o migrare mult mai mică decât produsele cu vâscozitate scăzută.6 Chiar și cu adezivi cu vâscozitate ridicată, trebuie să se aibă mare grijă în jurul ochiului. Pentru lacerațiile pleoapelor, adezivii trebuie evitați în totalitate.
Îngrijire ulterioară. Pentru lacerațiile sprâncenelor sau ale pleoapelor, îngrijirea ulterioară include asigurarea profilaxiei tetanice, trimitere și urmărire, după caz, și instrucțiuni clare de îngrijire la domiciliu. Locul lacerației trebuie curățat ușor de două ori pe zi; se pot aplica, de asemenea, antibiotice topice. Suturile pot fi îndepărtate în 3 până la 5 zile și se pot aplica benzi sterile, dacă este necesar.
Concluzie
Când i se prezintă un pacient care are lacerații ale feței sau ale scalpului, preocupările inițiale ale unui furnizor de asistență medicală de urgență se concentrează pe eliminarea pericolelor de sufocare, pe controlul pierderilor de sânge și pe prevenirea infecțiilor. Luarea deciziilor cu privire la tratamentul plăgilor trebuie să ia în considerare, de asemenea, cosmesisul pe termen lung din cauza potențialului de desfigurare. Pentru a contribui la asigurarea celui mai bun rezultat posibil pentru pacienții cu leziuni la nivelul scalpului, frunții, pleoapelor sau sprâncenelor, este esențială înțelegerea anatomiei și utilizarea unor tehnici de reparare adecvate, așa cum sunt descrise aici. Partea a doua a acestui articol, în numărul de luna viitoare, va examina abordarea lacerațiilor urechii, nasului, obrazului, buzelor și limbii.
Referințe
- Ehrardt CR. Repararea lacerațiilor sprâncenelor. Proceduri de îngrijire ambulatorie pentru asistentul medical practicant. 2003 pp 326. Anderson L, Kahnberg KM, Pogrel P, Eds. Chirurgie orală și maxilo-facială. John Wiley & Sons, 2012.
- Trott AT. Rănile și lacerațiile: îngrijire de urgență și închidere. Elsevier Health Sciences. 2012. 2012.
- Hock Mo, Ooi SB, Saw SM, et al. A randomized controlled trial comparing the hair apposition technique with tissue glue to standard suturing in scalp lacerations (HAT study). Ann Emerg Med. 2002;40(1):19-26.
- Anderson L. Kahnberg KM, Pogrel P, Eds. Chirurgia orală și maxilo-facială. John Wiley & Sons, 2012.
- Borges AF. Linii de tensiune cutanată relaxată. Dermatol Clin. 1989;7(1):169.
- Singer AJ, Giordano P, Fitch JL, et al. Evaluarea unui nou adeziv tisular de înaltă vâscozitate din octylcyanoacrilat pentru repararea lacerațiilor: un studiu clinic randomizat. Acad Emerg Med. 2003;10(10):1134-1137.
.
