はじめに
虫垂炎は虫垂の炎症を指し、急性外科疾患としてよく知られている
第2、第3世代の人が最もよくかかり、全体の生涯リスクは7-8%である。 若年者や小児の腹痛の原因として最も多いものの一つで、英国では小児・成人ともに年間約5万件の虫垂切除術が行われている
今回は、急性虫垂炎の臨床的特徴、検査、管理について見ていくことにしよう。
病態生理
虫垂炎は、通常、糞石(図1)、リンパ球過形成、衝撃便、まれに虫垂腫瘍や大腸腫瘍に続発し、直接管腔を閉塞することによって引き起こされる。 静脈還流の低下と局所的な炎症により、虫垂内の圧力が上昇し、虚血に陥る。
危険因子
- 家族歴
- 双子の研究により、遺伝がリスクの30%を占めることが示唆されています*
- 民族
- 白人に多くみられます。 しかし、少数民族は虫垂炎になった場合、穿孔のリスクが高い
環境
- 夏に発症する季節性
※特定の遺伝子は特に特定されていません。
臨床的特徴
虫垂炎の主症状は腹痛である。 最初は臍周囲で、鈍痛で局在性に乏しいが(臓側腹膜の炎症による)、後に右腸骨窩に移行し、局在性がよく、鋭い(頭側腹膜の炎症による)。
その他の症状としては、嘔吐(通常、痛みに先行するのではなく、痛みの後に起こる)、食欲不振、吐き気、下痢、便秘がある。
診察では、McBurneyの点(図2)の反跳軟化および打診痛、またガードニング(特に虫垂が穿孔した場合)などが見られることがある。 重症例では、特に未治療例では、頻脈や低血圧などの敗血症の特徴を示すことがある。
検査で見られる特異的な徴候は以下の通りである*:
- Rovsing徴候:虫垂の膿瘍。 LIF
- Psoas signを触診するとRIF窩の痛みがある。 右臀部の伸展に伴うRIFの痛み
- 特に、後腹側にある大腰筋に付着した炎症性虫垂を示唆
*単独では予測値に乏しいかもしれません。 6510>
Acute Appendicitis in Children
Acute Appendicitis in Childrenの中には古典的な症例もあるが、非典型的な症例を示す割合が高い。 虫垂炎が疑われる子どもを診察する際には、消化器系だけでなく、心肺系や泌尿器系の診察も不可欠である。 このような場合、精巣捻転や精巣上体炎を除外するため、すべての男児に必ず生殖器の検査を行う。
48時間以上症状が続いている6歳未満の子どもは、虫垂穿孔の可能性がかなり高いため、積極的に観察期間を設けることが賢明である場合が多い。
鑑別診断
虫垂炎が疑われる症例には、幅広い鑑別の可能性がある。
- 婦人科:卵巣嚢腫破裂、子宮外妊娠、骨盤内炎症性疾患
- 腎臓:尿管結石、尿路感染、腎盂腎炎
- 消化器:炎症性腸疾患、メッケル憩室、憩室疾患*
- 泌尿器:。 精巣捻転、精巣上体睾丸炎
*虫垂切除術で正常な虫垂が見つかった場合、炎症を起こしたメッケル憩室を確認する必要がある
特に子供では、急性腸間膜腺炎、胃腸炎、便秘、腸重積、尿路感染などを鑑別として検討する必要がある。
検査
臨床検査
尿検査は、虫垂炎が疑われるすべての患者に対して、腎臓や泌尿器系の原因を除くために行われるべきである*。 生殖年齢の女性には、妊娠検査も必須である。
定期的な血液検査、重要なFBCとCRPは、炎症マーカーの上昇を評価するため、また、術前評価に必要なベースラインの血液検査として要求されるべきである。
* 虫垂が膀胱の上にある場合、虫垂炎の患者さんの尿中に低レベルの白血球が含まれることがあります
画像診断
虫垂炎の診断には、臨床診断が必要な場合もあるので画像診断は必須ではありません。 実際、特定の症例(特に小児)では、連続した検査が診断のための唯一の方法となることもある。
超音波検査またはCT画像(Fig. 3)は、臨床的特徴がはっきりせず、代替診断が困難な場合によく依頼される。
- 超音波検査 – 婦人科病理を鑑別に含む場合、第一選択の検査(特に経膣的アプローチ)
- 小児では放射線被曝を最小限にできるため有用
- CT – 感度と特異性に優れています。 消化器系、泌尿器系など複数の鑑別が可能
Risk Stratification Scores
Appendicitis の診断を助けるために、臨床および放射線学的証拠に基づいていくつかの risk stratification score が開発されている。
RIFT研究では、複数のリスク予測モデルを比較し、急性虫垂炎の最良の予測因子は以下の通りであることが示された。
- 男性-虫垂炎反応スコア
- 女性-成人虫垂炎スコア
- 小児-虫垂炎スコア
- 男性-虫垂炎反応スコア
- 女性-虫垂炎反応スコア
- 男性-虫垂炎反応スコア
これらのパラメータを用いたリスクスコア計算機はこちらでご覧いただけますので、臨床上の意思決定にお役立てください
Management
虫垂炎に対する現在の決定的治療は腹腔鏡下虫垂切除術(図)であります。 4)。
合併症のない虫垂炎における保存的抗生物質療法の使用については、いくつかの議論がある。コクラン分析では、虫垂切除術は急性虫垂炎の標準治療であり続けるべきであるという結果が出ている。 実際、単純な炎症性虫垂に対する一次的な抗生物質治療は成功するかもしれないが、1年後の失敗率は25〜30%である。
虫垂に腫瘤がある場合は、抗生剤治療を行い、約6~8週間後に虫垂切除術を行うことが望ましい
外科的介入
腹腔鏡下虫垂切除術*(図4)は、手術による病的状態が少ないため、虫垂炎治療のゴールドスタンダードとして残っています。
虫垂は、悪性腫瘍(1%に認められ、典型的にはカルチノイド、腺癌、粘液性嚢胞腺腫の悪性腫瘍)を探すために、定期的に病理組織検査に回されるべきである。 他の腹腔鏡手術と同様に、メッケル憩室の有無を含め、腹部全体を検査し、他の明らかな病変がないかを確認する必要がある。
* 妊娠中は開腹手術(古典的にはLanz切開法)が行われることがあり、現在も一部の医療制度では世界的に行われているが、腹腔鏡手術は入院期間が短く、早期に基礎活動に戻れることが示されている
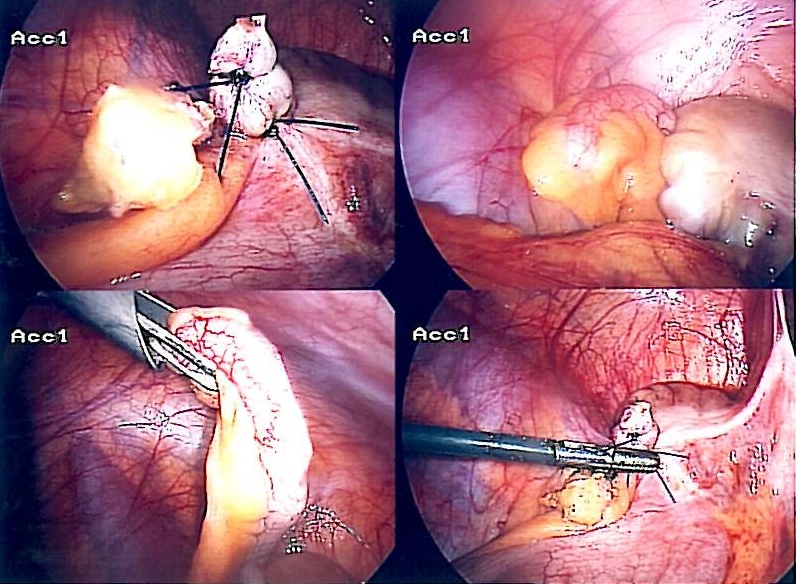 図4-腹腔鏡下虫垂切除術の段階
図4-腹腔鏡下虫垂切除術の段階合併症
先進国における虫垂炎に関する死亡率は低め(0.5%)である。1%~0.24%)である。 急性虫垂炎の合併症には以下のものがある:
- 穿孔:未処置の場合、虫垂は穿孔し腹膜の汚染を引き起こす可能性がある
- これは特に遅発性の小児において注意すべきである
- 手術部位感染
- 割合は単純または複雑虫垂炎によって異なる(3.3~10.0%である)。3 %)
- 虫垂に大腸や小腸が付着する虫垂腫瘤
- 骨盤膿瘍
- 触知できるRIF腫瘤で発熱として現れ、CT検査で確認することができます。 管理は通常、抗生物質と膿瘍の経皮的ドレナージ
キーポイント
- 虫垂炎は虫垂の炎症で、20代に多い
- 主要症状は腹痛、最初は臍周囲に鈍く、局在性に欠ける
- 。
- 診断は一般的に臨床的であるが、超音波やCT画像は臨床的に問題がない場合に役立つ
- 治療は一般的に腹腔鏡下虫垂切除術であるが、抗生物質で保存的に治療できる場合もある
。
