Lors d’une visite de suivi, une biopsie de la peau du bout des doigts a été effectuée, qui a montré un infiltrat inflammatoire lymphocytaire lichénoïde avec hyperkératose, hypergranulose et acanthose associées.
Aucun élément fongique n’a été vu. Les résultats étaient cohérents avec un lichen plan.
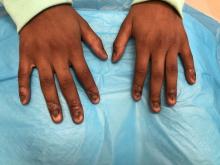 Courtoisie du Dr Catalina Matiz
Courtoisie du Dr Catalina Matiz
Photo de suivi qui montre une atrophie des ongles avec pterygium
La patiente a été mise sous hydroxychloroquine. On lui a recommandé de commencer un traitement de 6 semaines de prednisone par voie orale, mais la mère était opposée à un traitement systémique en raison des effets secondaires potentiels.
Elle a continué la bétaméthasone topique sans grand changement. Plus tard, il a été recommandé d’utiliser le tacrolimus topique les jours de repos de la bétaméthasone, ce qui n’a entraîné aucune amélioration. On a également commencé à utiliser des UVB à bande étroite, avec une amélioration minime. Malheureusement, lors du suivi, elle présentait une destruction presque totale du lit de l’ongle avec un ptérygion associé.
Le lichen plan des ongles (LPA) chez l’enfant n’est pas une affection courante.1 Dans une série récente de Chiheb et al, le LPA a été rapporté chez 90 patients, dont 40 % étaient des enfants ; un quart des patients ont déclaré avoir également une atteinte extracutanée.2 Dans une autre série de LPA chez l’enfant, 14 % des enfants présentaient une maladie des ongles.3 Il peut s’agir d’une maladie grave qui, si elle n’est pas traitée agressivement, peut conduire à la destruction du lit de l’ongle. Cette affection semble être plus fréquente chez les garçons que chez les filles et plus fréquente chez les enfants afro-américains.3 Malheureusement, dans le cas de ce patient, la mère a hésité à utiliser un traitement systémique et le traitement agressif a été retardé.
Des associations possibles mais non claires avec des affections auto-immunes telles que le vitiligo, la thyroïdite auto-immune, la myasthénie grave, l’alopécie areata, le thymome, la polyendocrinopathie auto-immune, la dermatite atopique et le lichen nitidus ont été décrites chez les enfants atteints de LP.
Les caractéristiques cliniques de la LP comprennent un amincissement de la plaque unguéale avec des crêtes longitudinales et des fissures, avec ou sans ptérygion ; une trachyonychie ; et un érythème de la lunule lorsque la matrice unguéale est touchée. Lorsque le lit de l’ongle est touché, le patient peut présenter une onycholyse avec ou sans hyperkératose sous-unguéale et une teinte violacée du lit de l’ongle.4 La NLP peut avoir trois présentations cliniques différentes décrites par Tosti et al. qui incluent la NLP typique, la dystrophie des 20 ongles (trachyonychie) et l’atrophie idiopathique de l’ongle. L’atrophie idiopathique des ongles est décrite uniquement chez les enfants comme une progression aiguë et rapide qui conduit à la destruction de l’ongle en quelques mois, ce qui semble être la présentation clinique de notre patient.

Dr. Catalina Matiz
Le diagnostic différentiel de la dystrophie unguéale chez l’enfant inclut des processus infectieux tels que l’onychomycose, surtout lorsque les enfants présentent une onycholyse et une hyperkératose sous-unguéale. Pour cette raison, il est recommandé de réaliser une culture d’ongles ou de soumettre un échantillon de coupures d’ongles pour une évaluation microscopique afin de confirmer le diagnostic d’onychomycose avant de commencer un traitement systémique chez les enfants. L’atteinte des ongles des mains sans atteinte des ongles des pieds est une présentation inhabituelle de l’onychomycose.
La dystrophie des vingt ongles – également appelée trachyonychie – peut être causée par plusieurs affections cutanées inflammatoires telles que le lichen plan, le psoriasis, l’eczéma, le pemphigus vulgaire et l’alopécie areata. Cliniquement, on observe un amincissement monomorphe uniforme de la plaque unguéale avec des crêtes longitudinales, sans fissure ni ptérygion.1 Il s’agit d’une affection bénigne qui ne devrait pas entraîner de cicatrices. Environ 10 % des cas de dystrophie des 20 ongles sont causés par un lichen plan.
Le psoriasis des ongles se caractérise par des piqûres sur les ongles, des taches d’huile sur la plaque unguéale, une leuconychie, une hyperkératose sous-unguéale et une onycholyse, ainsi qu’un effritement des ongles, qui n’ont pas été observés chez notre patiente. Bien que sa présentation initiale était une dystrophie des 20 ongles, qui peut également être une présentation de psoriasis des ongles, son évolution rapide avec une atrophie des ongles et un ptérygion associés rendent peu probable qu’il s’agisse d’un psoriasis chez ce patient particulier.
Les patients atteints de pachyonychie congénitale – qui est un trouble génétique ou de la kératinisation causé par des mutations sur plusieurs gènes codant pour la kératine tels que K6a, K16, K17, K6b, et éventuellement K6c – présentent un épaississement des ongles (pachyonychie) et une décoloration des ongles, ainsi que des ongles en pince. Ces patients présentent également une leucokératose orale et une kératodermie palmoplantaire focale.
Le principal traitement du lichen plan est la corticothérapie topique puissante.
Pour les maladies des ongles, le traitement topique peut ne pas être efficace et un traitement systémique peut être nécessaire. Les corticostéroïdes systémiques ont été utilisés dans plusieurs séries pédiatriques variant d’un traitement court administré à une dose de 1 à 2 mg/kg par jour pendant 2 semaines à un traitement plus long de 3 mois suivi d’une diminution progressive.3 Il existe plusieurs protocoles de triamcinolone intramusculaire à une dose de 0,5 mg/kg chez les enfants en injections une fois par mois pendant environ 3 mois qui ont été rapportés comme efficaces avec des effets secondaires minimes.1 D’autres médicaments rapportés utiles chez les patients atteints de PNL comprennent la dapsone et l’acitrétine. Les autres options de traitement comprennent les UVB à bande étroite et la PUVA.3
Le Dr Matiz est dermatologue pédiatrique au Southern California Permanente Medical Group, à San Diego. Envoyez-lui un courriel à
