Introduction
L’appendicite fait référence à l’inflammation de l’appendice et constitue une présentation chirurgicale aiguë fréquente
Elle touche le plus souvent les personnes dans leur deuxième ou troisième décennie et il existe un risque global à vie de 7-8%. C’est l’une des causes les plus fréquentes de douleurs abdominales chez les jeunes et les enfants, avec environ 50 000 appendicectomies réalisées chez les enfants et les adultes par an au Royaume-Uni
Dans cet article, nous examinerons les caractéristiques cliniques, les investigations et la gestion de l’appendicite aiguë.
Pathophysiologie
Elle est typiquement causée par une obstruction luminale directe, généralement secondaire à un fécolithe (Fig. 1) ou à une hyperplasie lymphoïde, à des selles impactées ou, rarement, à une tumeur appendiculaire ou caecale.
Lorsqu’elle est obstruée, les bactéries commensales de l’appendice peuvent se multiplier, entraînant une inflammation aiguë. La réduction du drainage veineux et l’inflammation localisée peuvent entraîner une augmentation de la pression à l’intérieur de l’appendice, qui à son tour peut entraîner une ischémie.
Si elle n’est pas traitée, l’ischémie à l’intérieur de la paroi appendiculaire peut entraîner une nécrose, qui à son tour peut entraîner la perforation de l’appendice.
Facteurs de risque
- Ancienneté familiale
- Des études jumelles suggèrent que la génétique représente 30% du risque*
- Ethnicité
- Plus fréquente chez les caucasiens, pourtant les minorités ethniques ont un plus grand risque de perforation si elles ont une appendicite
- Environnemental
- Présentation saisonnière pendant l’été
*Aucun gène spécifique n’a été identifié spécifiquement, mais le risque est environ trois fois plus élevé chez les membres de familles ayant des antécédents positifs
Caractéristiques cliniques
Le principal symptôme de l’appendicite est la douleur abdominale. Celle-ci est initialement péri-ombilicale, classiquement sourde et mal localisée (par l’inflammation du péritoine viscéral), mais migre ensuite vers la fosse iliaque droite, où elle est bien localisée et vive (par l’inflammation du péritoine pariétal).
Les autres symptômes peuvent inclure des vomissements (typiquement après la douleur, et non avant), une anorexie, des nausées, une diarrhée ou une constipation.
À l’examen, il peut y avoir une sensibilité de rebond et une douleur à la percussion sur le point de McBurney (figure 2), ainsi qu’une garde (surtout si l’appendice est perforé). Dans les cas graves, les patients peuvent présenter des signes de septicémie, une tachycardie et une hypotension, en particulier dans les cas non traités. Un abcès appendiculaire peut également se présenter avec une masse RIF.
Les signes spécifiques qui peuvent être trouvés à l’examen comprennent*:
- Le signe de Rovsing : Douleur de la fosse du RIF à la palpation du LIF
- Signe du Psoas : Douleur du RIF avec extension de la hanche droite
- Suggère spécifiquement un appendice enflammé butant sur le muscle grand psoas en position rétro-caecale
*Si seuls, ils peuvent avoir une faible valeur prédictive, lorsqu’ils sont combinés, ils peuvent être très sensibles dans les conditions de diagnostic
Appendicite aiguë chez l’enfant
Alors que certains cas peuvent se présenter de manière classique, une forte proportion d’appendicite aiguë chez l’enfant se présentera de manière atypique. Ces présentations peuvent inclure des diarrhées, des symptômes urinaires ou même des douleurs du côté gauche.
Lors de l’examen d’un enfant suspecté d’appendicite, outre l’examen du système gastro-intestinal, il est donc également essentiel d’examiner les systèmes cardiorespiratoire et urinaire. Dans ce cas, veillez toujours à effectuer un examen génital chez tous les garçons, afin d’exclure une torsion testiculaire ou une épididymite.
N’oubliez pas qu’un enfant de moins de 6 ans qui présente des symptômes depuis plus de 48 heures est nettement plus susceptible de souffrir d’une perforation de l’appendice, une période d’observation active est donc souvent prudente.
Diagnostic différentiel
Il existe un large spectre de différentiels potentiels pour les cas suspects d’appendicite :
- Gynécologique : rupture de kyste ovarien, grossesse extra-utérine, maladie inflammatoire pelvienne
- Rénal : calculs urétériques, infection urinaire, pyélonéphrite
- Gastro-intestinal : maladie inflammatoire de l’intestin, diverticule de Meckel ou maladie diverticulaire*
- Urologique : torsion testiculaire, épididymo-orchite
*Si un appendice normal est trouvé lors de l’appendicectomie, il faut également rechercher un diverticule de Meckel enflammé
Spécifiquement chez les enfants, les différentiels à considérer incluent l’adénite mésentérique aiguë, la gastro-entérite, la constipation, l’invagination ou l’infection des voies urinaires.
Investigations
Essais de laboratoire
Urinalyse doit être faite pour tous les patients avec une suspicion d’appendicite pour aider à exclure toute cause rénale ou urologique*. Pour toute femme en âge de procréer, un test de grossesse est également essentiel.
Les analyses sanguines de routine, dont la FBC et la CRP sont importantes, doivent être demandées pour évaluer les marqueurs inflammatoires élevés, ainsi que les analyses sanguines de base requises pour une éventuelle évaluation préopératoire. Un dosage sérique de β-hCG peut également être effectué, si une grossesse extra-utérine n’a toujours pas été exclue.
*Les leucocytes peuvent être présents dans les urines en faible quantité chez les personnes souffrant d’une appendicite, surtout si l’appendice repose sur la vessie
Imagerie
L’imagerie n’est pas indispensable pour diagnostiquer une appendicite, car les cas peuvent relever d’un diagnostic clinique. En effet, dans certains cas (notamment en pédiatrie), les examens en série peuvent être la seule méthode employée pour poser le diagnostic.
L’échographie ou la tomodensitométrie (Fig. 3) sont souvent demandés si les caractéristiques cliniques ne sont pas concluantes et si un autre diagnostic est équivoque :
- Échographie – bonne investigation de première ligne (surtout avec une approche transvaginale) si le différentiel inclut une pathologie gynécologique
- Utilisable chez les enfants car peut minimiser l’exposition aux radiations
- Tomographie par ordinateur – Bonne sensibilité et spécificité, capable de délimiter de multiples différentiels, y compris les causes gastro-intestinales et urologiques
Scores de stratification du risque
Plusieurs scores de stratification du risque ont été développés pour tenter d’aider au diagnostic de l’appendicite, sur la base de données cliniques et radiologiques.
L’étude RIFT a comparé plusieurs modèles de prédiction du risque, montrant que les meilleurs prédicteurs de l’appendicite aiguë étaient :
- Hommes – Score de réponse inflammatoire à l’appendicite
- Femmes – Score d’appendicite de l’adulte
- Enfants -. Score de Shera
Un calculateur de score de risque utilisant ces paramètres se trouve ici et peut être utilisé pour aider à la prise de décision clinique
Gestion
Le traitement définitif actuel de l’appendicite est l’appendicectomie laparoscopique (Fig. 4).
L’utilisation d’une antibiothérapie conservatrice dans l’appendicite non compliquée fait l’objet d’un débat ; une analyse Cochrane a conclu que l’appendicectomie devrait rester le traitement standard de l’appendicite aiguë. En effet, le traitement antibiotique primaire de l’appendice enflammé simple peut être couronné de succès, mais présente un taux d’échec de 25 à 30 % à un an.
En cas de masse appendiculaire, l’antibiothérapie est privilégiée, une appendicectomie d’intervalle étant alors réalisée environ 6 à 8 semaines plus tard
Intervention chirurgicale
L’appendicectomie laparascopique* (figure 4) reste encore le traitement de référence de l’appendicite, en raison de la faible morbidité de l’intervention. Chez les femmes, elle permet également une meilleure visualisation de l’utérus et des ovaires, pour l’évaluation de toute pathologie gynécologique.
L’appendice doit systématiquement être envoyé en histopathologie pour rechercher une malignité (trouvée dans 1%, typiquement une malignité de type carcinoïde, adénocarcinome ou cystadénome mucineux). Comme pour toute procédure laparoscopique, l’ensemble de l’abdomen doit être inspecté à la recherche de toute autre pathologie évidente, y compris la vérification de la présence éventuelle d’un diverticule de Meckel.
*Une approche ouverte (classiquement via une incision de Lanz) peut être utilisée pendant la grossesse et est encore utilisée globalement dans certains systèmes de santé, pourtant il a été démontré que l’approche laparoscopique réduit le séjour hospitalier et permet un retour plus précoce à l’activité de base
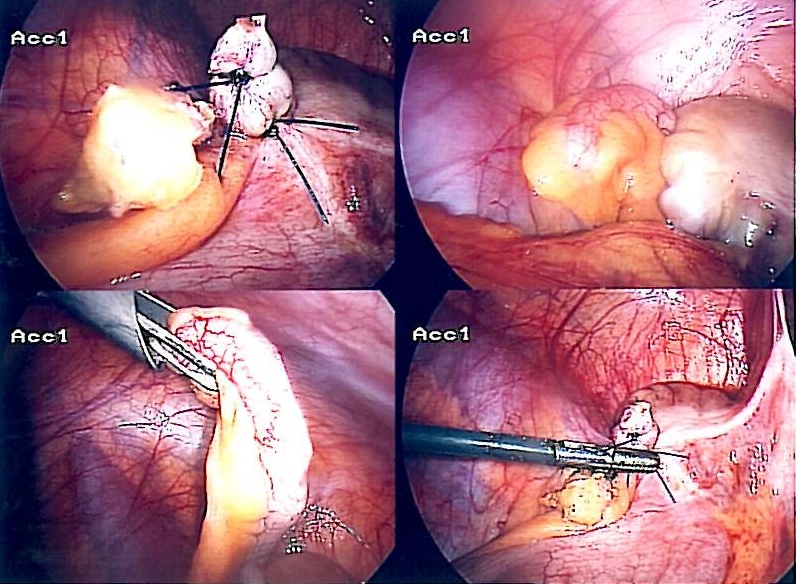 Figure 4 – Étapes d’une appendicectomie laparoscopique
Figure 4 – Étapes d’une appendicectomie laparoscopiqueComplications
La mortalité associée à l’appendicite dans les systèmes de santé développés est faible (0.1 % à 0,24 %). Les complications de l’appendicite aiguë comprennent :
- Perforation, si elle n’est pas traitée, l’appendice peut se perforer et entraîner une contamination péritonéale
- Ceci est particulièrement à noter chez les enfants qui peuvent avoir une présentation tardive
- Infection du site chirurgical
- Les taux varient en fonction de l’appendicite simple ou compliquée (allant de 3,3 à 10.3 %)
- Masse de l’appendice, où l’épiploon et l’intestin grêle adhèrent à l’appendice
- Abcès pelvien
- Présente comme une fièvre avec une masse RIF palpable, peut être confirmée CT scan pour confirmation ; la gestion est généralement avec des antibiotiques et le drainage percutané de l’abcès
Points clés
- L’appendicite se réfère à l’inflammation de l’appendice, plus fréquente chez les personnes dans leur deuxième décennie
- Le symptôme principal est la douleur abdominale, initialement terne, péri-ombilicale, et mal localisée, avant de migrer vers la fosse iliaque droite et de devenir bien localisée et vive
- Le diagnostic est typiquement clinique, cependant l’échographie ou l’imagerie par scanner peuvent aider en cas d’équivoque clinique
- La prise en charge se fait typiquement par appendicectomie laparoscopique, cependant certains cas peuvent être traités de manière conservatrice avec des antibiotiques
.
