Medidas iniciales
Se deben usar batas, guantes y gafas protectoras. La mejor manera de proporcionar una luz adecuada es con un faro con un haz estrecho ajustable. Los pacientes deben colocarse cómodamente en posición sentada, sujetando una palangana bajo la barbilla.
Como siempre, lo primero es tratar el ABC (A irway, B reathing y C irculation). En raras ocasiones, la epistaxis grave puede requerir la intubación endotraqueal.
Se debe indicar a los pacientes estables que se agarren y pellizquen toda la nariz, manteniendo una presión continua durante al menos 10 minutos. Asegúrese de que compriman los tejidos blandos de la nariz contra el tabique nasal; pellizcar los huesos nasales duros e incompresibles no ayudará a controlar la hemorragia.
Los pacientes con una hemorragia importante deben recibir una vía intravenosa y una infusión de cristaloides, así como una monitorización cardiaca continua y una oximetría de pulso. Los pacientes suelen presentar una presión arterial elevada; sin embargo, normalmente se puede obtener una reducción significativa sólo con analgesia y sedación suave.
El tratamiento antihipertensivo específico rara vez es necesario y debe evitarse en el contexto de una hemorragia significativa. La relación entre la hipertensión y la epistaxis es a menudo mal entendida. Los pacientes con epistaxis suelen presentar una presión arterial elevada. La epistaxis es más frecuente en los pacientes hipertensos, tal vez debido a la fragilidad vascular de la enfermedad de larga duración.
La hipertensión, sin embargo, rara vez es una causa directa de epistaxis. Más comúnmente, la epistaxis y la ansiedad asociada causan una elevación aguda de la presión arterial. Por lo tanto, el tratamiento debe centrarse en el control de la hemorragia y en la reducción de la ansiedad como medios principales para la reducción de la presión arterial.
Insertar en la cavidad nasal unas compresas empapadas con una solución anestésica-vasoconstrictora para anestesiar y encoger la mucosa nasal. Impregnar las placas en una solución de cocaína tópica al 4% o en una solución de lidocaína al 4% y epinefrina tópica (1:10.000) y colocarlas en la cavidad nasal. Deje que permanezcan en su lugar durante 10-15 minutos.
Si se identifica fácilmente un punto de sangrado, se puede realizar una cauterización química suave tras la aplicación de una anestesia tópica adecuada. La punta de un bastón de nitrato de plata se pasa por la mucosa hasta que se forme una escara gris. Para evitar la necrosis o la perforación del tabique, sólo debe cauterizarse un lado del tabique cada vez. Para que sea eficaz, la cauterización debe realizarse después de controlar la hemorragia. La cauterización térmica con un dispositivo de electrocauterio se reserva para las hemorragias más agresivas y se realiza con el paciente bajo anestesia local o general.
Si los intentos de controlar la hemorragia con presión o cauterización fracasan, se debe taponar la nariz. Las opciones incluyen el taponamiento nasal tradicional, una esponja nasal prefabricada, un balón de epistaxis o materiales absorbibles.
Una revisión de la literatura realizada por Kamhieh y Fox sugirió que el ácido tranexámico es un tratamiento eficaz para la epistaxis. Aunque un ensayo informó de que el ácido tranexámico tópico no tiene un beneficio significativo en la epistaxis aguda, los ensayos más amplios indicaron una eficacia significativa. Un estudio también informó de que el ácido tranexámico oral no era eficaz en la epistaxis aguda, pero dos ensayos aleatorios y controlados encontraron que reducía la gravedad y la frecuencia de la epistaxis recurrente en pacientes con telangiectasia hemorrágica hereditaria.
Otra revisión bibliográfica, realizada por Gottlieb et al, también indicó que el ácido tranexámico tópico es eficaz contra la epistaxis aguda. Aunque la tasa de cese de la hemorragia en 30 minutos no difirió significativamente entre el grupo de ácido tranexámico y los controles, un mayor número de pacientes tratados con el agente fueron dados de alta en las 2 horas siguientes a su llegada. Además, a las 24 horas y a la semana de seguimiento, hubo menos episodios de resangrado con el ácido tranexámico. La tasa de complicaciones asociada al ácido tranexámico no difirió de la de los controles.
En contraste con el estudio de Gottlieb, un informe retrospectivo de Birmingham et al no encontró diferencias significativas en la duración de la estancia en el servicio de urgencias entre los pacientes con epistaxis aguda que fueron tratados con ácido tranexámico tópico y los que recibieron atención estándar. Sin embargo, las tasas de consultas al otorrinolaringólogo y de taponamiento nasal fueron significativamente menores en el grupo de ácido tranexámico que en los pacientes de atención estándar (30,0% frente a 65,2% y 16,7% frente a 23,9%, respectivamente).
El taponamiento nasal tradicional (gasa de petrolato)
El taponamiento nasal anterior tradicional con gasa de petrolato ha sido sustituido en gran medida por el uso de tampones y globos, que son fáciles de conseguir y de colocar. Este método suele realizarse de forma incorrecta, utilizando una cantidad insuficiente de taponamiento colocado principalmente en el naris anterior. Cuando se coloca de este modo, la gasa sirve de tapón más que de tapón hemostático. Los médicos inexpertos en la colocación correcta de un paquete de gasa deben utilizar en su lugar un tampón nasal o un globo.
La técnica adecuada para la colocación de un paquete de gasa es la siguiente. Agarre la cinta de gasa a unos 15 centímetros de su extremo con una pinza de bayoneta. Colóquela en la cavidad nasal lo más atrás posible, asegurándose de que el extremo libre sobresalga de la nariz. En la primera pasada, se presiona la gasa contra el suelo de la nasofaringe con las bayonetas cerradas.
A continuación, se agarra la cinta a unos 10 centímetros de las aletas nasales y se vuelve a colocar el espéculo nasal de forma que la hoja inferior sujete la cinta contra el borde inferior de las aletas nasales. Introduzca una segunda tira en la nariz y presione hacia abajo.
Continúe este proceso, colocando la gasa de inferior a superior hasta que la naris esté completamente rellena. Ambos extremos de la cinta deben sobresalir de la naris y deben asegurarse con esparadrapo. Si esta medida no detiene la hemorragia, considere la posibilidad de realizar un taponamiento nasal bilateral.
Taponamiento con esponja comprimida
Recorte la esponja comprimida (p. ej., Merocel) para que se ajuste a la naris. Humedezca la punta con lubricante quirúrgico o pomada antibiótica tópica. Agarre firmemente la longitud de la esponja con una pinza de bayoneta, extienda el naris verticalmente con un espéculo nasal y haga avanzar la esponja por el suelo de la cavidad nasal. Una vez mojada con sangre o con una pequeña cantidad de solución salina, la esponja se expande para llenar la cavidad nasal y taponar la hemorragia (véanse las imágenes siguientes).
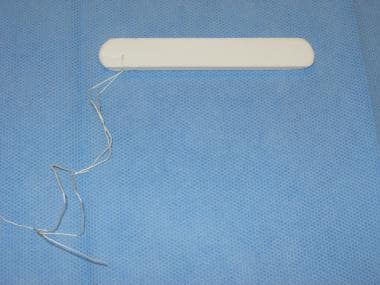 Esponja comprimida – Merocel.
Esponja comprimida – Merocel. 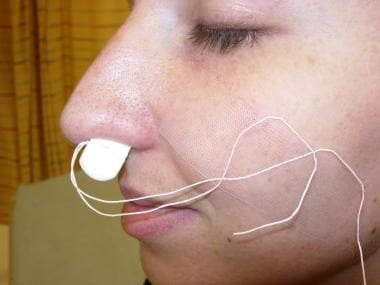 Merocel colocado en fosa nasal izquierda para taponamiento anterior.
Merocel colocado en fosa nasal izquierda para taponamiento anterior. Envasado con balones de epistaxis
Los balones de epistaxis anteriores (por ejemplo, Rapid Rhino) están disponibles en diferentes longitudes (ver las imágenes de abajo). Una capa exterior de carboxicelulosa favorece la agregación de las plaquetas. Los balones son tan eficaces como los tampones nasales, son más fáciles de insertar y retirar y más cómodos para el paciente. Para insertar el globo, hay que empapar su capa exterior de punto con agua, introducirlo a lo largo del suelo de la cavidad nasal e inflarlo lentamente con aire hasta que cese la hemorragia.
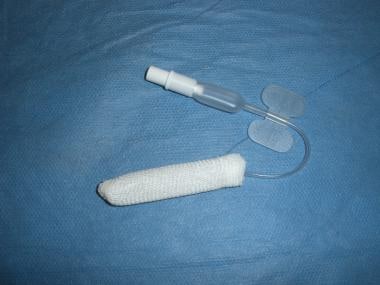 Rapid Rhino – 5,5 cm para el taponamiento nasal anterior.
Rapid Rhino – 5,5 cm para el taponamiento nasal anterior. 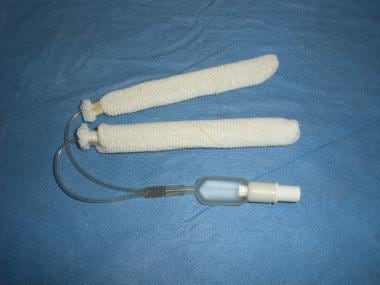 Rapid Rhino bilateral – 7,5 cm para taponamiento nasal anterior/posterior.
Rapid Rhino bilateral – 7,5 cm para taponamiento nasal anterior/posterior. La epistaxis posterior se trata frecuentemente con dispositivos de doble balón que tienen globos anteriores y posteriores separados.
Después de pasar el globo posterior a través del naris y dentro de la cavidad nasal posterior, inflarlo con 4-5 mL de agua estéril y tirar suavemente hacia delante para que encaje bien en la coana posterior. Una vez controlada la hemorragia en la faringe posterior, llenar el globo anterior con agua estéril hasta que la hemorragia se detenga por completo. Evitar el sobreinflado, ya que puede producirse necrosis por presión o daños en el tabique. Anote la cantidad de líquido colocada en cada globo.
Si se utiliza una sonda de Foley, coloque una sonda de 12-16 French con un globo de 30 ml en la nariz a lo largo del suelo de la nasofaringe, hasta que la punta sea visible en la faringe posterior. Inflar lentamente el globo con 15 mL de agua estéril, tirar de él hacia delante hasta que esté firmemente asentado contra la coana posterior, y asegurarlo en su sitio con una pinza umbilical. Utilizar una pinza de contrafuerte con gasa de algodón para evitar la necrosis por presión en las alas nasales o la columela. Por último, coloque un tapón nasal anterior.
También vea Tapón nasal para epistaxis anterior y Tapón nasal para epistaxis posterior.
Envasado con materiales absorbibles
Los materiales absorbibles como la celulosa oxidada (Surgicel), la espuma de gelatina (Gelfoam) y la combinación de gelatina y trombina (FloSeal) son alternativas adecuadas al taponamiento nasal para las hemorragias anteriores. Taponan directamente los lugares de la hemorragia, aumentan la formación de coágulos y protegen la mucosa nasal de la desecación o de nuevos traumatismos. Son fáciles de usar y cómodos y se adaptan a la irregularidad de los contornos nasales.
Consultas
Los intentos de taponamiento nasal pueden dar como resultado una ralentización significativa pero no el cese de la hemorragia. Si no se consigue controlar completamente la hemorragia, es una indicación absoluta para consultar con un otorrinolaringólogo en el servicio de urgencias.
La epistaxis que requiera un taponamiento posterior debe tratarse en colaboración con un otorrinolaringólogo. Debido a las múltiples complicaciones posibles, es necesario el ingreso, normalmente en un entorno monitorizado.
La consulta con un hematólogo está indicada para los pacientes con discrasias hemorrágicas o coagulopatías.
Cuidados posteriores en el hospital
Admitir a los pacientes con taponamiento posterior. El taponamiento nasal posterior es especialmente incómodo para el paciente y favorece la hipoxia y la hipoventilación. Si no se admite y vigila adecuadamente a todos los pacientes que requieren taponamiento posterior puede producirse una mortalidad significativa.
Los pacientes de edad avanzada o con trastornos cardíacos o enfermedad pulmonar obstructiva crónica (EPOC) deben recibir oxígeno suplementario y ser admitidos en un entorno monitorizado.
La hemorragia significativa o incontrolada de un sitio posterior puede requerir un tratamiento quirúrgico; esto ocurre en aproximadamente el 30% de los casos. La embolización radiológica intervencionista de las arterias implicadas y la ligadura quirúrgica de los vasos son posibles opciones en estos casos.
Cuidados ambulatorios posteriores
Los pacientes dados de alta del hospital con taponamiento anterior deben recibir cuidados de seguimiento con un otorrinolaringólogo en un plazo de 48-72 h. El taponamiento nasal impide el drenaje de los senos y aumenta el riesgo de sinusitis o síndrome de shock tóxico.
Los tumores u otras patologías graves son causas poco frecuentes de epistaxis. Sin embargo, todos los pacientes que presenten epistaxis deben concertar un seguimiento con un otorrinolaringólogo para realizar un examen nasofaríngeo completo. La epistaxis unilateral recurrente debe suscitar especialmente la preocupación por una neoplasia.
Considere la posibilidad de administrar a los pacientes un antibiótico de amplio espectro (por ejemplo, una penicilina o una cefalosporina de primera generación) para cubrir todos los patógenos probables en el contexto del entorno clínico.
También deben prescribirse analgésicos orales. El control del dolor es esencial para la calidad de la atención al paciente: asegura su comodidad, promueve el aseo pulmonar y permite los regímenes de fisioterapia. La mayoría de los analgésicos tienen propiedades sedantes, que son beneficiosas para los pacientes que tienen lesiones cutáneas dolorosas. Aconsejar a los pacientes que eviten la aspirina, los productos que contengan aspirina y los antiinflamatorios no esteroideos (AINE).
Los pacientes que toman warfarina pueden, en general, continuar con su régimen actual sin cambios. La interrupción temporal de la warfarina o la reversión activa de la coagulopatía está indicada sólo en casos de hemorragia incontrolada y de un cociente internacional normalizado (INR) supraterapéutico.
Directrices de COVID-19
En mayo de 2020, D’Aguanno et al publicaron las siguientes recomendaciones clínicas para el abordaje de la epistaxis durante la pandemia de la enfermedad por coronavirus 2019 (COVID-19) :
-
Recomendación estricta del uso de equipos desechables
-
Preferencia del uso de mascarillas FFP3 (Europa) o N99 (Estados Unidos)
-
Uso de mascarillas FFP2 o N95, cubiertas por una mascarilla quirúrgica, si no se dispone de mascarillas FFP3
-
Se recomienda encarecidamente el uso de gorro y cubre zapatos, gafas, bata y guantes dobles de nitrilo
-
Control de los factores de riesgo de hemorragia nasal (presión arterial, factores de coagulación, terapias en curso con agentes antitrombóticos o anticoagulantes)
-
Se debe comprobar si hay fiebre, síntomas respiratorios y contactos de riesgo
-
Investigar la pérdida repentina del olfato y/o del gusto
-
Máscara quirúrgica para los pacientes, si está permitido
-
Evaluar inmediatamente la gravedad de la hemorragia nasal
-
Se recomienda una intervención no invasiva incluyendo la compresión bidigital y el uso de agentes antifibrinolíticos
-
Si no se dispone de quirófanos convencionales, utilizar espacios bien delimitados dentro del servicio de urgencias
-
Utilización de un personal clínico reducido y experimentado incluyendo un cirujano y una enfermera de quirófano, con el equipo de protección personal (EPP) adecuado
-
Evitar intervenciones innecesarias
-
Realizar taponamiento nasal o cauterización en caso de fracaso del procedimiento no invasivo
-
Utilizar taponamiento reabsorbible si está disponible
-
Posponer la cirugía de epistaxis posterior que requiera ligadura de la arteria esfenopalatina, hasta que se realice la prueba COVID-19
-
Evitar los aerosoles atomizados de anestesia local; se prefieren las plumas empapadas
-
Durante el procedimiento, utilizar un sistema de aspiración, empleando un sistema cerrado con un filtro viral
-
El paciente debe recibir instrucciones posteriores al procedimiento con respecto a la retirada del tapón o la profilaxis antibiótica, con el fin de reducir el riesgo de recurrencia y optimizar el resultado
-
Se debe emplear una ejecución cuidadosa de los procedimientos de colocación de batas y desvestido
-
Uso de EPP estándar por parte del personal que maneja la descontaminación del equipo quirúrgico
