Yamamoto, L. Understanding ankle injuries, Don’t Forget the Bubbles, 2013. Disponible en:
https://dontforgetthebubbles.com/understanding-ankle-injuries/
Un varón de 15 años se presenta en el Servicio de Urgencias un día después de sufrir una lesión por «torsión» en el tobillo izquierdo mientras jugaba al fútbol. El paciente afirma haber sufrido una «torcedura de tobillo» mientras corría hacia la portería. No recuerda exactamente en qué dirección se torció el tobillo. No sintió ni escuchó ningún «chasquido», «pop» o «clic». Aunque pudo soportar algo de peso en el tobillo inmediatamente después de la lesión, hoy tiene mucho más dolor e hinchazón sobre la cara anterior y lateral del tobillo afectado.
Durante la noche no elevó el tobillo ni aplicó hielo en el tobillo lesionado. Niega haber sufrido otras lesiones y no ha sufrido ninguna lesión previa en el tobillo izquierdo. Esta mañana es incapaz de caminar sobre el tobillo debido al aumento del dolor y la inflamación.
En la exploración, apenas es capaz de soportar peso sobre el tobillo afectado debido al dolor. Hay una hinchazón evidente (sin equimosis) en la cara anterior y lateral de la articulación del tobillo. A nivel distal, los dedos de los pies están rosados, con un rápido llenado capilar y una sensación intacta al tacto. La palpación de la cara anterior de la articulación del tobillo permite obtener sensibilidad
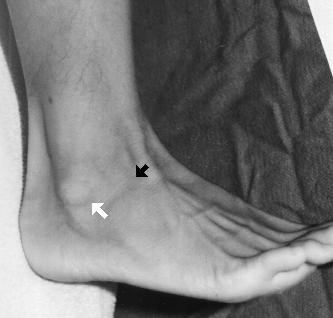

La flecha negra señala la región de máxima sensibilidad. No hay sensibilidad a lo largo de la punta inferior del maléolo lateral o sobre la prominencia ósea del maléolo lateral. No hay sensibilidad a lo largo de la cara medial del tobillo ni a lo largo de las caras proximales de los ejes tibial y fibular. La prueba de compresión sobre la región distal de la tibia y el peroné no produce dolor. Tanto el cajón anterior como las maniobras de inclinación del astrágalo están dentro de los límites normales cuando se comparan con el tobillo no afectado.
Preguntas
- ¿Ha sufrido este paciente un esguince de tobillo típico?
- ¿Cuál es el mecanismo típico de lesión para la mayoría de los esguinces de tobillo sufridos durante eventos deportivos?
- ¿Cuál es el ligamento del tobillo que más comúnmente se esguinza durante una lesión por inversión, y en qué parte del tobillo se debe palpar para comprobar la sensibilidad de este ligamento?
- ¿Describa la prueba del cajón anterior y qué comprueba específicamente esta maniobra?
- Describa la prueba de inclinación del astrágalo y qué comprueba específicamente esta maniobra?
- ¿Qué es la sindesmosis y cómo se examinan las posibles lesiones sindesmóticas?
Discusión &puntos de enseñanza
Las lesiones de tobillo son una de las lesiones ortopédicas más comunes relacionadas con el deporte que se ven en el Servicio de Urgencias. Este tipo de lesiones se producen con mayor frecuencia en pacientes de entre 15 y 35 años de edad. La mayoría de los esguinces de tobillo (hasta el 85%) se deben a lesiones por inversión, mientras que sólo el 15% se deben a lesiones por eversión. Hay 3 ligamentos laterales del tobillo y un ligamento medial ancho en forma de abanico.

Aunque los esguinces de tobillo son comunes en pacientes adolescentes mayores y adultos jóvenes, los esguinces de tobillo aislados no son muy comunes en niños pequeños y en pacientes preadolescentes. La fisis (placa de crecimiento) en estos niños más pequeños es mucho más débil que los ligamentos circundantes y, por tanto, es más susceptible de sufrir lesiones. Por lo tanto, en la población pediátrica, las lesiones que afectan a los cartílagos de crecimiento (lesiones de Salter-Harris) también deben considerarse además de los esguinces de ligamentos.
El ligamento talofibular anterior (ATFL) es el más débil de los 3 ligamentos laterales y es el más comúnmente lesionado de los ligamentos laterales del tobillo. (Tenga en cuenta que ATFL también puede significar ligamento tibiofibular anterior, sin embargo, en este caso, ATFL se utilizará para significar ligamento talofibular anterior). El 65% de los esguinces del ligamento lateral se limitan al LATF, mientras que el 20% presentan desgarros concomitantes del ligamento calcaneofibular (LFC). El ATFL puede palparse justo por debajo y por delante de la cara más distal del maléolo lateral.


La flecha blanca señala la región del ATFL. Dado que el paciente en este caso tiene sensibilidad puntual en una zona distinta a la del ATFL, no ha sufrido un esguince de tobillo típico. En comparación con estos ligamentos laterales, el ligamento medial deltoideo tiene un buen grado de elasticidad y es mucho más resistente a los desgarros. Además, la mayoría de las lesiones se producen cuando la articulación del tobillo está en flexión plantar y no en dorsiflexión. Anatómicamente, la cúpula del astrágalo tiene forma de cuña, siendo la cara anterior del astrágalo más ancha que la cara posterior.
Durante la dorsiflexión, esta cara anterior más ancha del astrágalo está engranada dentro de la mortaja (formada por la tibia y el peroné distales), y la articulación es muy estable. Sin embargo, durante la flexión plantar, el aspecto posterior y más estrecho del astrágalo se engancha a la mortaja del tobillo.


Nótese el evidente ensanchamiento del espacio articular durante la flexión plantar a la izquierda en comparación con la dorsiflexión a la derecha. Por lo tanto, con esta comprensión de la articulación del astrágalo dentro de la mortaja, no es sorprendente que la mayoría de las lesiones de tobillo se produzcan mientras el tobillo está en flexión plantar, en lugar de en dorsiflexión.
La última parte del examen clínico de un tobillo lesionado implica la evaluación de la estabilidad de la articulación del tobillo. Las dos maniobras que pueden realizarse para evaluar la estabilidad de la articulación del tobillo son el cajón anterior y las maniobras de inclinación del astrágalo. Tenga en cuenta que la capacidad de realizar estas pruebas y los resultados inmediatamente después de una lesión pueden estar limitados por la hinchazón, el dolor y el espasmo muscular. No intente realizar ninguna de estas pruebas si hay una deformidad evidente del tobillo que sugiera una posible fractura de tobillo.
El ligamento ATFL normalmente impide la subluxación anterior del astrágalo de la mortaja. El astrágalo puede subluxarse anteriormente cuando el ATFL está parcialmente roto (esguince de segundo grado) o completamente roto (esguince de tercer grado). La maniobra de cajón anterior evalúa la integridad del ATFL. Dado que el ATFL suele ser el primer ligamento que se lesiona en una lesión típica por inversión, algunos médicos consideran que si esta prueba de cajón anterior es negativa, no es necesario realizar la maniobra de inclinación del astrágalo (ya que la prueba de esfuerzo de inclinación del astrágalo sólo es positiva si se lesionan tanto el ATFL como el CFL).
Para realizar la maniobra de cajón anterior, el paciente puede estar en posición supina o sentado, con el tobillo en posición neutral. Una de las manos del examinador toma el talón del tobillo afectado (e intenta tirar del pie hacia delante), mientras que la otra mano se apoya a lo largo de la cara anterior de la parte inferior de la pierna.
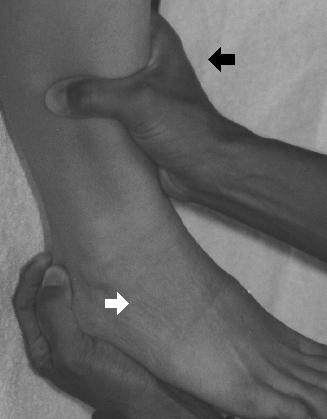

Si el pie del tobillo afectado puede ser tirado hacia delante más de 3-5 mm (o si el tobillo afectado puede ser subluxado más hacia delante que el lado no afectado), sospeche de una rotura del ATFL. La prueba de inclinación del astrágalo evalúa la integridad del CFL. Para realizar esta maniobra el paciente puede estar de nuevo sentado o en posición supina, con el tobillo en posición neutra. Mientras una mano del examinador mantiene la parte inferior de la pierna inmóvil, la otra mano intenta invertir suavemente el tobillo.
.

Más de 10 grados de diferencia en la inclinación del astrágalo cuando se compara con el lado no afectado es sugestivo de una lesión del LFC.
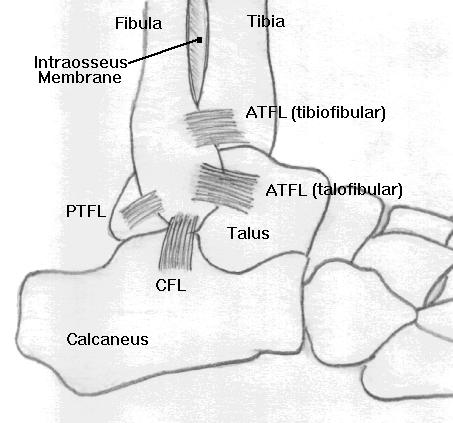
Proximalmente a los ligamentos lateral y medial del tobillo, la tibia distal y el peroné distal están conectados entre sí por una serie de estructuras fibrosas resistentes denominadas colectivamente sindesmosis tibiofibular. Los tres componentes individuales que forman esta sindesmosis son: a) el ligamento tibiofibular anterior, b) el ligamento tibiofibular posterior y c) la membrana intraósea.


Nótese que en este diagrama, el PTFL significa ligamento talofibular posterior (no ligamento tibiofibular posterior). El ligamento tibiofibular posterior NO está dibujado en esta vista del diagrama.
Clinicamente se puede comprobar si hay lesiones de la sindesmosis tibiofibular mediante la prueba de compresión. Para realizar esta prueba, el examinador agarra firmemente la parte inferior de la pierna del paciente (alrededor de la parte inferior de la pantorrilla) y aprieta suavemente la tibia y el peroné.
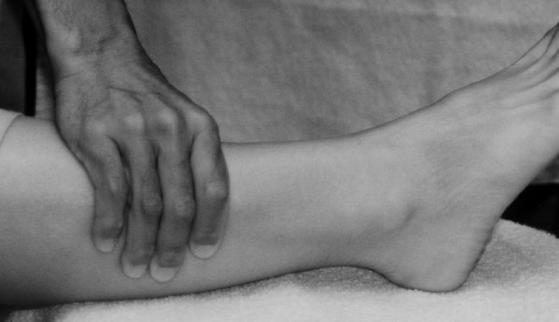

Si no hay fracturas de los ejes de la tibia o el peroné, si se puede provocar dolor en el tobillo con esta maniobra de apriete, se debe sospechar que hay una lesión en uno o más de los componentes de la sindesmosis tibiofibular.
Preguntas
- ¿Cuáles son algunos criterios clínicos que justificarían un examen radiográfico de un tobillo lesionado?
- ¿Cuáles son las 3 vistas radiográficas estándar que se obtienen en pacientes con lesiones de tobillo?
- ¿Cuándo aparecen las epífisis distales de la tibia y del peroné, y a qué edad se fusionan estas epífisis con las metáfisis adyacentes?
Discusión &puntos de enseñanza
Se calcula que cada año se gastan más de 500 millones de dólares en radiografías de tobillo. Sin embargo, la mayoría (hasta el 85%) de estas radiografías son negativas.
En 1992, un estudio canadiense sugirió la adaptación de las reglas de Ottawa sobre el tobillo, que podrían utilizarse para pedir radiografías de tobillo basándose en criterios clínicos seleccionados. Es importante recordar que este estudio excluyó a los pacientes menores de 18 años. Por lo tanto, dado que el estudio de Ottawa no incluyó las lesiones del cartílago de crecimiento, no hay que atenerse estrictamente a estas reglas a la hora de decidir si se obtiene o no una radiografía en un paciente pediátrico.
Sobre la base de estas reglas de Ottawa para el tobillo, las indicaciones clínicas que justificarían una evaluación radiográfica incluirían cualquiera de los siguientes criterios:
- Incapacidad para soportar peso tanto inmediatamente después de la lesión como en el servicio de urgencias.
- Ternura ósea sobre el borde posterior, la punta o los 6 cm distales del maléolo lateral.
- Ternura ósea sobre el borde posterior, la punta o los 6 cm distales del maléolo medial.
- Ternura sobre la base del 5º metatarsiano.
Un examen radiográfico completo y estándar del tobillo debe incluir 3 vistas (AP, lateral y una vista de mortaja).
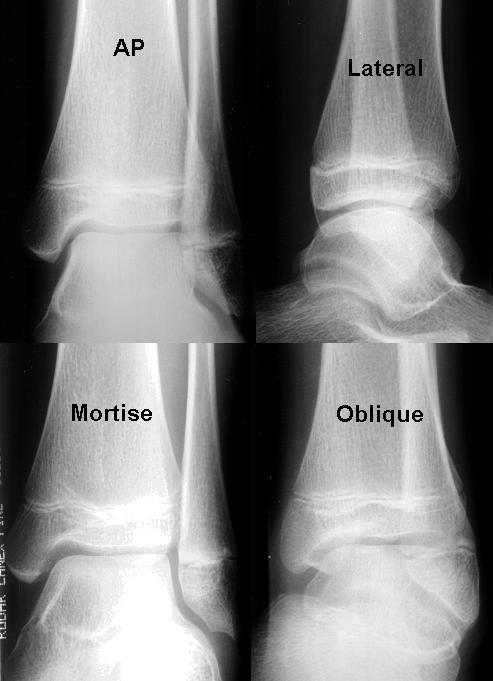

Vista AP
Hay varios hallazgos que pueden observarse en la vista AP. La punta del maléolo lateral normalmente se extiende más distalmente que la punta del maléolo medial. La sindesmosis de la articulación del tobillo normalmente provoca una superposición de la cara medial del peroné distal y la cara lateral de la tibia distal en esta vista AP. Por lo tanto, las fracturas sutiles que afectan a la cara lateral de la tibia distal o a la cara medial del peroné distal (es decir, entre la tibia y el peroné) pueden ser difíciles de visualizar sólo en esta vista AP debido a la superposición.
Es un error común pasar por alto una fractura de Salter Harris tipo III de la tibia lateral distal porque queda oculta por la superposición del peroné.
Vista lateral
En una vista lateral verdadera, los maléolos deben superponerse entre sí. La vista lateral proporciona una mejor visión de la cara posterior de la tibia y el peroné distales, el astrágalo, el calcáneo y la base del 5º metatarsiano.
Vista de la mortaja
Para obtener una mejor visión de la mortaja del tobillo, la pierna del paciente debe girarse internamente lo suficiente como para que el maléolo lateral (que normalmente es posterior al maléolo medial), esté en el mismo plano horizontal que el maléolo medial, y una línea trazada a través de ambos maléolos sea paralela al tablero. Por lo general, esto sólo requiere aproximadamente 10-20 grados de rotación interna. En otras palabras, al ver la vista de la mortaja, la tibia y el peroné deben verse sin superponerse entre sí.
Esta vista de la mortaja representa una verdadera proyección AP de la mortaja del tobillo y también proporciona una buena visualización de la cúpula del astrágalo (para descartar fracturas osteocondrales de la cúpula del astrágalo). El espacio articular libre debe medir todos de manera uniforme 3-4 mm. Una diferencia superior a 2 mm (es decir, la anchura del espacio articular varía en más de 2 mm. Por ejemplo, el espacio articular mide 2 mm en la parte lateral de la articulación y 5 mm en la parte medial de la articulación) es sugestivo de inestabilidad de la mortaja.
Si las 3 vistas anteriores parecen normales en un paciente con una alta sospecha clínica de fractura, se deben obtener vistas oblicuas internas y externas del tobillo para obtener vistas adicionales de la tibia distal y el peroné distal. Para obtener dichas vistas, se rota la pierna del paciente 45 grados internamente y luego 45 grados externamente.
Las epífisis de la tibia distal y del peroné aparecen a los 2 años de edad. La fisis de la tibia distal se fusiona con su metáfisis adyacente a los 18 años de edad. La fisis del peroné distal se fusiona con su metáfisis adyacente a los 20 años de edad. Por lo tanto, las lesiones del cartílago de crecimiento deben considerarse como una posibilidad en cualquier paciente de hasta 20 años de edad.
Si uno no está seguro de si una línea radiolúcida que afecta a la tibia distal o al peroné representa una fisis o una fractura real, considere la posibilidad de obtener una vista de comparación del tobillo no afectado. Se obtuvo una radiografía del tobillo del paciente.
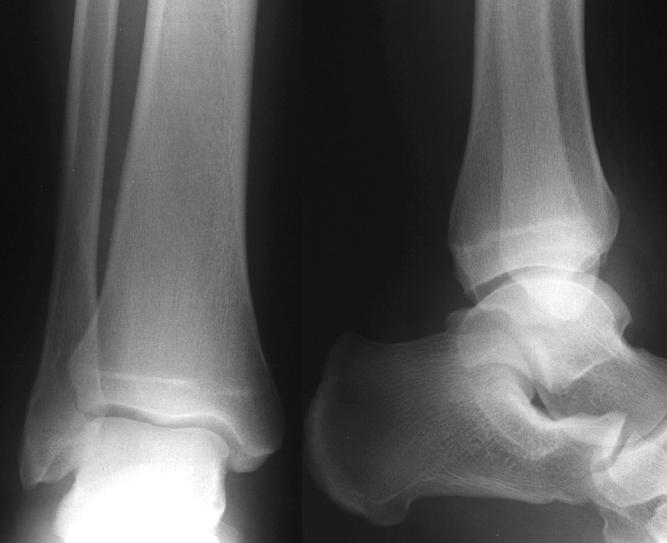

¿Cómo interpretaría estas 2 vistas? También se obtuvieron vistas oblicuas y de mortaja debido a los hallazgos de la exploración física.
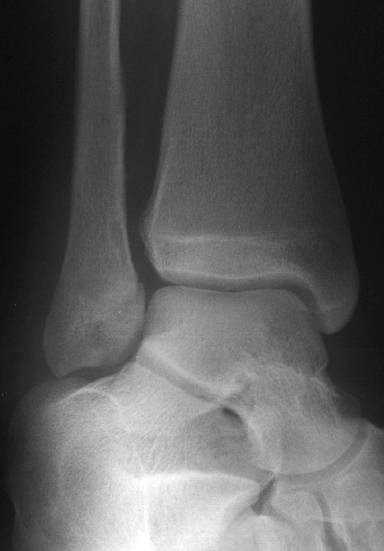

¿Qué revela esta vista de mortaja que puede no haber sido muy evidente en las 2 vistas anteriores?
Hay una cantidad moderada de inflamación del tejido blando sobre el maléolo lateral. Las vistas AP y lateral no revelan ninguna fractura evidente. Sin embargo, hay un sutil ensanchamiento de la cara medial de la placa de crecimiento distal del peroné (fisis) en la vista de mortaja.
Las vistas comparativas y/o las vistas de esfuerzo confirmarían que se trata de una fractura frente a un cierre normal de la placa de crecimiento.
Preguntas
- ¿Este paciente requiere una intervención ortopédica inmediata o puede ser enviado a casa desde el Servicio de Urgencias con una derivación ortopédica ambulatoria?
- Si enviara a este paciente a casa, ¿qué tipo de vendaje o férula aplicaría?
Discusión &puntos de enseñanza
Este paciente ha sufrido una fractura no desplazada de Salter-Harris tipo I del peroné distal (maléolo lateral). Los criterios clínicos y/o radiográficos que justificarían una intervención ortopédica inmediata incluyen:
- Una fractura abierta.
- Cualquier tipo de lesión con compromiso neurovascular.
- Cualquier fractura inestable (que sería difícil de inmovilizar adecuadamente en una férula).
- Cualquier luxación de tobillo (que suele conllevar un alto riesgo de compromiso neurovascular).
Como este paciente no tiene una fractura abierta, luxación o evidencia de compromiso neurovascular, su fractura estable no requiere una intervención ortopédica inmediata. Por lo tanto, este paciente puede ser inmovilizado con una férula apropiada y enviado a casa con una referencia ortopédica para el enyesado definitivo. Una férula posterior de tobillo probablemente no sería una inmovilización adecuada por sí misma para una fractura de tobillo.
. 

La férula posterior está a la izquierda. La férula de estribo está a la derecha. Una férula de estribo para el tobillo proporcionaría una mejor inmovilización, ya que protege contra la inversión-eversión y hasta cierto punto también protege contra un buen grado de flexión-extensión. La férula de estribo también puede combinarse con la férula posterior para proporcionar la máxima inmovilización y protección contra un mayor traumatismo en el tobillo lesionado.
Se debe indicar a los pacientes que se abstengan de soportar peso (usar muletas) y que eleven la extremidad lesionada tanto como sea posible.
Anderson AC. Lesión: Tobillo (capítulo 35). En: Fleisher GR & Ludwig S (eds). Textbook of Pediatric Emergency Medicine, tercera edición. Baltimore, Williams & Wilkins, 1993, pp. 259-267.
Harris JH, Harris WH, Novelline RA. El tobillo (capítulo 14). En: The Radiology of Emergency Medicine. Williams & Wilkins, 1993, pp. 966-1009.
Jackson JL, Linakis JG. Lesiones de tobillo y pie. En: Barkin RM, et al (eds). Pediatric Emergency Medicine: Concepts and Clinical Practice. Louis, Mosby Year Book, 1993, pp. 366-375.
Pigman EC, Klug RK, Sanford S, et al. Evaluation of the Ottawa clinical decision rules for the use of radiography in acute ankle and midfoot injuries in the emergency department: Una evaluación de un centro independiente. Ann Emerg Med 1994;24;41-45.
Reisdorff EJ, Cowling KM. El tobillo lesionado: Nuevos giros a un problema conocido. Emerg Med Reports 1995;16;39-48.
Simon RR, Koenigs SJ. The Ankle (Capítulo 30). En: Emergency Orthopedics, The Extremities, Third Edition. Norwalk, Appleton & Lange, 1995, pp. 477-489.
Stiell IG, McDowell I, Nair RC, et al. Use of radiography in acute ankle injuries: Actitudes y práctica de los médicos. Can Med Assoc J 1992;147:1671-1678.
Stiell IG, McKnight RD, Greenberg GH. Reglas de decisión para el uso de la radiografía en lesiones agudas de tobillo: Refinamiento y evaluación prospectiva. JAMA 1993;269:1127-1132.
Swischuk LE. Las extremidades (capítulo 4). En: Emergency Imaging of the Acutely Ill or Injured Child, tercera edición. Baltimore, Wiliiams & Wilkins, 1994, pp. 528-548.
Sobre Loren Yamamoto
Prof Loren Yamamoto MD MPH MBA. Profesor de pediatría en la Universidad de Hawai y médico de urgencias pediátricas en ejercicio en Honolulu. | Contacto | Ver los posts de Loren en el DFTB
Ver todos los posts de Loren Yamamoto
