US Pharm. 2013;38(2):43-60.
ABSTRACT: Den mest almindelige manifestation afmyokardisk iskæmi er stabil angina pectoris. Symptomerne omfatter en smerteeller trykfornemmelse i brystet, som kan stråle ud til venstre arm,skulder eller kæbe. Symptomerne opstår ved anstrengelse og følelsesmæssig stress og afhjælpes med sublingualt nitroglycerin. Målet med behandlingen er at reducere eller fjerne symptomerne og forebygge komplikationer som f.eks. myokardieinfarkt, venstre ventrikelsvigt og livstruende rytmeforstyrrelser. Behandlingen består af livsstilsændringer, medicinbehandling og i nogle tilfælde revaskularisering.
Stabil angina pectoris (SAP) er den mest almindelige manifestation af myokardieiskæmi. Myokardiskæmi opstår, når hjertets iltbehov overstiger tilførslen. Der er tre faktorer, der bestemmer myokardiets iltbehov – hjertefrekvens, kontraktilitet og intra-myokardisk vægspænding, hvor sidstnævnte anses for at være den vigtigste.1 Iltbehovet stiger som reaktion på en stigning i hjertefrekvensen eller en stigning i venstre ventrikels for- eller efterbelastning. Et højere enddiastolisk volumen vil øge den venstre ventrikulære preload, og øget systolisk blodtryk og/eller arteriel stivhed vil øge den venstre ventrikulære efterlast og dermed myokardiets iltbehov. Blodtilførslen til hjertet kan blive forringet på grund af ophobning af aterosklerotisk plak og/eller koronararteriespasmer. Ofte vil patienterne have begge dele.2
PATHOPHYSIOLOGI
Syren leveres til hjertet af større overfladekar (epikardiale kar) og intramyokardiale arterier og arterioler, som forgrener sig ud i kapillærer. I et sundt hjerte er der kun ringe modstand mod blodgennemstrømningen i de epikardiale kar. Når der findes åreforkalkede plader, hindres blodgennemstrømningen, men autoreguleringsprocessen kan til en vis grad kompensere for dette. Autoregulering er en udvidelse af myokardiekarrene som reaktion på nedsat ilttilførsel. Gennem autoregulering ændres blodgennemstrømningen til hjertet hurtigt som følge af et større behov. De vigtigste mediatorer, der er involveret i myokardieperfusionen, er adenosin (en potent vasodilator), andre nukleotider, nitrogenoxid, prostaglandiner, kuldioxid og hydrogenioner.1 Hindringer for den koronare blodgennemstrømning kan være faste, som ved åreforkalkning, eller dynamiske, som ved koronar spasme.Nogle patienter kan have begge karakteristika, og dette betegnes som blandet angina.2
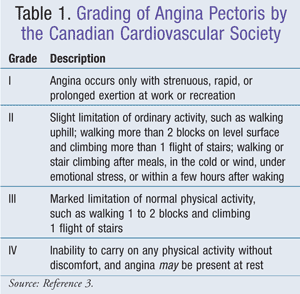
Et encelligt endothellag adskiller den vaskulære glatte muskulatur fra blodet. Når det er intakt, fremmer dette vaskulære endotheliumpermiterer vasodilatation og forhindrer tromber og sklerotisk plakdannelse. Koronararterieendothelet syntetiserer fibronectin, interleukin-1, vævsplasminogenaktivator, visse vækstfaktorer, prostacyclin, trombocytaktiverende faktor, endothelin-1 og nitrogenoxid (NO). NO syntetiseres fra L-argininin af nitrogenoxidsyntase. NO forårsager derefter afslapning af den glatte muskulatur i arterierne. Tab af endothellaget resulterer i mindre NO og kan opstå på grund af mekaniske eller kemiske overgreb eller fra oxideret low-density lipoprotein (LDL).Endothelfunktionen kan forbedres med angiotensin-converting enzymeinhibitorer (ACEI), statiner og motion.1 Det canadiske kardiovaskulære selskab har udviklet et system til klassificering af angina pectoris, som er generelt velaccepteret (TABEL 1).3
PROGNOSE
To karakteristika, der påvirker prognosen, er antallet af obstruerede kar og omfanget af karobstruktionen. Antallet af kar, der er obstrueret af aterosklerotiske plaques, er en stærk prædiktor for dødelighed. Den 12-årige overlevelsesrate for patienter med nul-, et-, to- og trekarssygdom er henholdsvis 88 %, 74 %, 59 % og 40 %.4 Når karrene er obstrueret med 80 % eller mere, er risikoen for vasospasmer og trombose stærkt forøget. Andre faktorer, der påvirker overlevelsen, er alder, comorbid kongestiv hjertesvigt og/eller diabetes, rygehistorie, ejektionsfraktion og tidligere myokardieinfarkt (MI).1,4
SYMPTOMER
Symptomer omfatter smerter eller en følelse af tryk i brystet, som kan stråle ud til venstre arm, skulder og kæbe. Smerternekan vare fra 30 sekunder til 30 minutter og lindres normalt med sublingual nitroglycerin (SLNTG). Enhver ændring i smerternes kvalitet, hyppighed eller varighed eller de udløsende faktorer tyder på ustabil angina pectoris, som kræver øjeblikkelig lægehjælp.1
CHRONIC STABLE ANGINA PECTORIS
Og selv om eksperterne ikke kan blive enige om en definition af SAP, er der konsensus om, at symptomerne skal være til stede i mindst 2 måneder og ikke må variere i sværhedsgrad, karakter eller udløsende faktorer. Den hyppigste årsag til SAP er obstruktiv koronararteriesygdom.2
SAP er karakteriseret ved brystsmerter, der opstår ved anstrengelse eller følelsesmæssig stress. Smerterne kan udstråle til kæben, skulderen og armen i venstre side. Smerterne kan aftage med hvile, eller det kan være nødvendigt med SLNTG for at lindre smerterne. Patienter med anstrengende SAP har ofte svær anæmi, hyperthyroidisme eller en anden tilstand, der påvirker myokardiets iltforsynings- og efterspørgselsbalance.2
Typisk er iskæmiske episoder forbigående og resulterer ikke i myokardiets celledød. Ved kronisk langvarig iskæmi kan der opstå venstreventrikulær dysfunktion, og der kan forekomme arytmier efter en iskæmisk episode.1,2
Ikke-modificerbare risikofaktorer omfatter køn, alder, familiehistorie, miljøfaktorer og comorbid diabetes. Modificerbare risikofaktorer omfatter rygning, hypertension, dyslipidæmi, fedme, stillesiddende livsstil, hyperurikæmi (gigt), stress og brug af gestagener, kortikosteroider og calcineurinininhibitorer.1
BEHANDLING
Behandlingsmålene er at reducere eller fjerne symptomer og forebygge langsigtede komplikationer, såsom hjerteinfarkt, venstre ventrikelsvigt og livstruende arytmier. Livsstilsændringer, medicinering og revaskularisering af myokardiet anvendes alle i behandlingen af angina.2
American College of Cardiology Foundation (ACCF) og American Heart Association (AHA) har udarbejdet fælles retningslinjer, som omhandler livsstilsændringer, blodtrykskontrol, lipid- og diabetesstyring og farmakoterapi.5
Livsstilsændringer
Rygestop og undgåelse af passiv rygning anbefales kraftigt. Nikotinerstatning kan anvendes til at hjælpe med rygestop. SAP-patienter bør også forblive aktive. Hvis de enkelte personer er sunde nok, anbefaler ACCF og AHA 30 til 60 minutters motion af moderat intensitet som f.eks. rask gang 7 dage om ugen (mindst 5 dage). Det er rimeligt at tilføje styrketræning, hvis patientens helbred tillader det. Det kan være nødvendigt at justere træningsordinationen på grundlag af resultaterne af en træningstest. For højrisikopatienter, som f.eks. patienter med nylig MI, revaskularisering eller hjertesvigt, er en lægeligt overvåget hjerterehabilitering indiceret.5
Vægtstyring opfordres kraftigt til. Målsætningen for body mass index (BMI) er mellem 18,5 og 24,9 kg/m2. Hvis vægttab er nødvendigt, er det indledende mål et gradvist tab på 5 % til 10 % af basisvægten. Hvis det lykkes patienten at opnå et vægttab på 10 %, kan der forsøges yderligere vægttab. En taljeomkreds på <102 cm (40 in.) hos mænd og <88 cm (35 in.) hos kvinder er målet. En kost med et højt indhold af frisk frugt, grøntsager og fedtfattige mejeriprodukter bør overholdes. Alkohol- og natriumforbruget bør begrænses. Alkoholforbruget bør ikke overstige 1 drink om dagen (4 oz. vin, 12 oz. øl eller 1 oz. spiritus) for ikke-gravide kvinder og 1 eller 2 drinks om dagen for mænd. Indtaget af mættet fedt bør ikke overstige 7 % af de samlede kalorier, og der bør ikke indtages mere end 200 mg kolesterol pr. dag. Transfedtsyrer bør om muligt undgås, og der anbefales mindst 10 g tyktflydende fibre om dagen.5
Blodtrykskontrol
I overensstemmelse med den syvende rapport fra JointNational Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure (JNC 7) bør blodtrykket være <140/90 mmHg eller <130/80 mmHg for patienter med diabetes eller kronisk nyresygdom. For patienter med koronararteriesygdom og højt blodtryk er medicinbehandling med en beta-adrenerge antagonist (betablokker ) eller ACEI indiceret. Der kan være behov for yderligere lægemidler for at opnå målblodtryk.5
Lipidbehandling
LDL-kolesterol (LDL-C) bør være <100 mg/dL. Hvis LDL-C ved baseline er ≥100 mg/dL, skal der påbegyndes en lipidsænkende medicineringsterapi. Hos højrisiko- eller moderat højrisikopatienter anbefales en reduktion på 30-40 % i forhold til baseline. Hvis LDL-C ved baseline er 70-100 mg/dL, er en reduktion til <70 mg/dL rimelig.5
Hvis triglycerider (TG) er mellem 200 og 499 mg/dL, er målet for ikke-high-density lipoprotein (total kolesterol minushigh-density lipoprotein cholesterol ) <130 mg/dL. Med TG mellem 200 og 499 mg/dL er det rimeligt at sænke ikke-HDL-C til <100 mg/dL. Hvis TG skal sænkes, efter at der er indledt en LDL-C-sænkende behandling, er niacin- eller fibratbehandling en terapeutisk mulighed. Indlagte patienter med TGs ≥500 mg/dL bør niacin- eller fibratbehandling bedst påbegyndes før LDL-C-sænkende behandling.5
Diabetesbehandling
Patienter med diabetes bør behandles med et mål for hæmoglobin A1c (A1C) på 7 % eller derunder. Afhængigt af patientens alder, historie med hypoglykæmi, tilstedeværelse af vaskulære komplikationer og/eller komorbiditeter er et A1C på mellem 7 % og 9 % rimeligt. Ændring af risikofaktorer (f.eks. fysisk aktivitet, vægtstyring, blodtrykskontrol, lipidstyring) bør iværksættes og opretholdes på en aggressiv måde. Rosiglitazon bør ikke iværksættes hos diabetespatienter med SAP.5
Farmakologisk behandling
Antikoagulantia/Antipladepiller: Medmindre det er kontraindiceret, bør 75 til 162 mg aspirin dagligt iværksættes og fortsættes på ubestemt tid. Hvis aspirin er kontraindiceret eller ikke tolereres, kan clopidogrel anvendes. Dipyridamol anbefales ikke til brug hos SAP-patienter. Der er i øjeblikket ingen dokumentation, der påviser yderligere fordele ved antikoagulationsbehandling, og brugen af antikoagulanter anbefales ikke.5
Renin-Angiotensin-Aldosteron-systemblokkere: Patienter med hypertension, diabetes, kronisk nyresygdom eller en venstre ejektionsfraktion ≤40 % bør startes med en ACEI, medmindre det er kontraindiceret.ACEI’er blokerer omdannelsen af angiotensin I til angiotensin II (avasokonstriktor). Hæmning af vasokonstriktion mindsker både venstreventrikulær preload og afterload.2 ACEI’er kan også anvendes til patienter med lavere risiko. Angiotensinreceptorblokkere (ARB’er) kan anvendes hos patienter, som ikke kan tåle ACEI’er. Kombinationsbehandling med en ACEI og en ARB er en mulighed hos patienter med hjertesvigt på grund af venstreventrikulær systolisk dysfunktion (en reduktion i venstre ventrikelkontraktilitet).5
Beta-blokkere: Medmindre det er kontraindiceret, bør man starte med BB’er hos alle patienter, der har haft en MI eller et akut koronarsyndrom.5 BB’er reducerer iltbehovet ved at nedsætte hjertefrekvensen, blodtrykket, myokardiets kontraktilitet og venstre ventrikels efterlast.1,2 Disse midler forbedrer også motionstolerancen hos patienter med anstrengelsesangina. BB’er reducerer tavse iskæmiske episoder og tidlig morgeniskæmi og forbedrer mortaliteten efter MI mere effektivt end nitrater og calciumkanalblokkere (CCB’er).1 Hos patienter med normal venstreventrikulær funktion bør BB-behandling fortsættes i 3 år. Hos patienter med venstre ventrikulær dysfunktion (ejektionsfraktion ≤40 %) bør BB-behandling med carvedilol, metoprolol eller bisoprolol påbegyndes, og langtidsbehandling med BB’er kan overvejes til alle patienter med koronar eller anden vaskulær sygdom.5
Beta1-selektive BB’er bør anvendes, idet man skal huske på, at de ved høje doser mister deres selektivitet. Disse omfatterdemetoprolol, atenolol, bisoprolol og nebivololol.6 Tredje generation af BB’er giver yderligere beskyttelse. Carvedilol forårsager perifer vasodilatation gennem blokade af alfa1-adrenerge receptorer, og det er en god mulighed for patienter med kongestiv hjertesvigt. Nebivolol har større selektivitet for beta1-receptoren end bisoprolol, metoprolol og carvedilol. Nebivolol fremkalder også perifer vasodilatation ved at stimulere frigivelsen af NO. Den mekanisme, hvorved dette sker, er sandsynligvis gennem stimulering af beta3-receptoren. Denne kombination af beta1-receptorblokade og beta3-stimulering har vist sig at øge insulinfølsomheden, mens andre BB’er forringer insulinfølsomheden.6Nebivololol er i øjeblikket kun indiceret til hypertension og er ikke blevet undersøgt hos patienter med angina pectoris eller som for nylig har haft en MI.7
Calciumkanalblokkere: CCB’er nedsætter iltbehovet ved at reducere blodtryk, kontraktilitet og afterload.2 Dette opnås gennem vasodilatation af arterioler og kranspulsårer.1 Gode kandidater til CCB’er er dem, der ikke kan tåle BB’er, og dem med variant angina pectoris eller perifer vaskulær sygdom.1,2 CCB’er bør anvendes med forsigtighed hos patienter med hjertesvigt.2 Såondihydropyridin CCB’er diltiazem og verapamil kan anvendes som førstegangsbehandling, når BB’er er kontraindiceret. CCB’er kan også tilføjes til et BB-regime, når der ikke er tilstrækkelig respons.5
Nitrater: Nitrater kan anvendes både til akutte anfald og til profylakse.1 De reducerer iltbehovet gennem vasodilation og reduceret venstre ventrikelpreload.2SLNTG giver symptomlindring hos ca. 75 % af patienterne inden for 3 minutter. Doseringen er 0,3 eller 0,4 mg. Patienten skal sidde ned, når han/hun tager SLNTG. Hvis der ikke er lindring efter 5 minutter, skal doserne gentages op til højst tre tabletter. Hvis patienten efter 15 minutter fortsat har smerter, skal han eller hun søge omgående lægehjælp. SLNTG kan også anvendes profylaktisk, når patienten forudser symptomer ved anstrengelse. Patienten skal tage det 5 til 10 minutter før aktivitet, og det vil virke i ca. 30 til 40 minutter. Bivirkninger af SLNTG omfatter postural hypotension, hovedpine, rødme, refleks takykardi og lejlighedsvis kvalme. Patienten bør rådes til at opbevare sublingualtabletterne i deres originale beholder for at bevare styrken og til at udskifte dem efter 6 til 12 måneder.5
Da nitroglycerin har en halveringstid på 1 til 5 minutter, er der behov for formuleringer med langvarig frigivelse til profylakse.1 Disse længere virkende formuleringer kan også øge træningstolerancen.2Nitrater med langvarig frigivelse er gode til patienter, hvis angina pectoris er karakteriseret ved vasospasme. De gives normalt sammen med en BB, når monoterapi er utilstrækkelig. De kan også være en mulighed, hvis patienten ikke kan tåle en BB.1 Da der udvikles tolerance ved længerevarende brug af nitrat, bør patienterne have en 8-12 timers nitratfri periode hver 24. time.2
Ranolazin: Ranolazine blev godkendt i januar 2006 til behandling af kronisk angina pectoris. De nuværende retningslinjer anbefaler ranolazinbehandling i stedet for en BB, når BB er kontraindiceret eller ikke tolereres. Ranolazin kan også tilsættes til en BB, når BB-monoterapi er utilstrækkelig.5 Ranolazin sænker ikke blodtrykket eller hjertefrekvensen; det hæmmer den sene natriumstrøm og reducerer derved intracellulær natrium- og calciumakkumulering.8
Der er to faser i natriumindstrømningen under det ventrikulære aktionspotentiale – en stærkere fase, der kun varer nogle få millisekunder, og en svagere fase, der varer flere hundrede millisekunder.8
Denne sidste svage fase kaldes den sene natriumstrøm. Selv om natriumstrømmen i den sene natriumstrøm er meget svag – kun 1 % til 2 % af den tidlige fase, da den varer 50 til 100 gange længere – er den samlede natriumtilstrømning i de to faser næsten lige stor. Ved at reducere den sene natriumstrøm reduceres ca. halvdelen af den samlede natriumbelastning.9
En større indstrømning af natrium resulterer i intracellulær calciumoverbelastning på grund af en øget indstrømning af calcium gennem natrium-calciumudveksling. Angina er ofte forbundet med stigninger i intracellulært natrium, hvilket resulterer i stigninger i intracellulært calcium. Calciumoverbelastning af myokardcellerne er forbundet med en stigning i iltbehovet og elektrisk ustabilitet.10 I sidste ende kan der opstå skade på myokardcellerne og død.1 Ved at hæmme den sene natriumstrøm øger ranolazin ilttilførslen og reducerer iltbehovet.2 Ranolazin er også forbundet med små fald i A1C, selv om det ikke bør betragtes som en behandling for diabetes.8
Ranolazin bør anvendes som andenbehandlingsmiddel til angina pectoris, når andre lægemidler er utilstrækkelige.1Da ranolazin hovedsageligt metaboliseres af CYP3A, bør det ikke begiven med potente CYP3A-hæmmere (f.eks, ketoconazol, clarithromycin, nefazodon, ritonavir eller nelfinavir) eller induktorer (f.eks. rifampicin, phenobarbital, carbamazepin, phenytoin eller perikum). Ranolazin er også kontraindiceret hos patienter med levercirrhose. QT-intervalforlængelse kan forekomme under indtagelse af ranolazin. Almindelige bivirkninger omfatter svimmelhed, hovedpine, kvalme og forstoppelse.8
KONKLUSION
SAP skyldes en ubalance mellem myokardiets iltforsyning og -efterspørgsel. SLNTG anvendes til akutte anfald eller til profylakse af forventede anstrengelsessymptomer. Vigtige rådgivningspunkter omfatter hensigtsmæssig brug af SLNTG (f.eks. forblive siddende under og umiddelbart efter indtagelse), behovet for at opbevare det i originalbeholderen og behovet for at søge læge, hvis der ikke opnås symptomlindring efter tre tabletter på 15 minutter.
Apotekeren bør rådgive patienterne om brugen af profylaktisk medicin. Patienterne bør advares om, at disse lægemidler ikke standser et akut anfald, og de bør have SLNTG på sig hele tiden. Udskiftning af SLNTG hver 6. til 12. måned er afgørende, og patienternes overholdelse af reglerne bør overvåges. Patienterne skal informeres om modificerbare risikofaktorer, herunder rygestop, større fysisk aktivitet og vigtigheden af at behandle hypertension, dyslipidæmi og diabetes. Apotekeren bør også anbefale en årlig influenzavaccination til alle SAP-patienter i henhold til de gældende ACCF/AHA-retningslinjer.5
1. Talbert RL. Kapitel 23. Iskæmisk hjertesygdom. In: Talbert RL, DiPiro JT, Matzke GR, et al, eds. Pharmacotherapy: A Pathophysiologic Approach. 8th ed. New York, NY: McGraw-Hill; 2011.
2. Kaski J, Arrebola-Moreno A, Dungu J. Behandlingsstrategier for kronisk stabil angina pectoris. Expert Opin Pharmacother. 2011;12:2833-2844.
3. Campeau L. Gradering af angina pectoris . Circulation. 1976;54;54:522-523.
4. Emond M, Mock MB, Davis KB, et al. Langtidsoverlevelse af medicinsk behandlede patienter i Coronary Artery Surgery Study (CASS) registeret. Circulation. 1994;90:2645-2657.
5. Fihn S, Gardin J, Abrams J, et al. 2012ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis and management of patients with stable ischemic heart disease: a report of the American College of Cardiology Foundation/American Heart AssociationTask Force on Practice Guidelines, and the American College ofPhysicians, American Association for Thoracic Surgery, PreventiveCardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. Circulation. 2012;126;126:e354-e471.
6. Kamp O, Metra M, Bugatti S, et al. Nebivolol: hæmodynamiske virkninger og klinisk betydning af kombineret betablokade og frigivelse af nitrogenoxid. Drugs. 2010;70:41-56.
7. Bystolic (nebivololol) indlægsseddel. St. Louis, MO: Forest Pharmaceuticals, Inc; juni 2011.
8. Ranexa (ranolazine) indlægsseddel. Foster City, CA: Gilead Sciences, Inc; december 2011.
9. Noble D, Noble P. Late sodium current in thepathophysiology of cardiovascular disease: consequences ofsodium-calcium overload. Heart. 2006;92(suppl 4):iv1-iv5.
10. Belardinelli L, Shryock J, Fraser H. Hæmning af den sene natriumstrøm som et potentielt hjertebeskyttende princip: virkningerne af den sene natriuminhibitor ranolazin. Heart. 2006;92(suppl 4):iv6-iv14.
