6 Ganglios linfáticos del cuello
- Anatomía
- Clasificación de los ganglios linfáticos cervicales
- Tamaño y proporciones tridimensionales
- Hilo ecogénico («signo hiliar») y patrón de perfusión
- Forma del ganglio linfático
- Bordes de los ganglios linfáticos
- Homogeneidad de la Ecotextura intranodal
- Distribución de los ganglios linfáticos
- Nivel del cuello
Anatomía
El uso de la ecografía ha sido validado en el examen de las estructuras superficiales de la cabeza y el cuello como considerablemente más sensible que la evaluación clínica a través de la palpación en la identificación e interpretación de los 200-300 ganglios linfáticos del cuello y los cambios en los tejidos blandos de esta región. Dada la óptima exposición de los tejidos blandos cervicales y la alta resolución espacial, la ecografía diagnóstica es el método de primera elección, ya que los ganglios linfáticos que superan los 3 mm son fáciles de identificar. El paciente suele ser examinado con el cuello hiperextendido (véanse los capítulos 3 y 4).
La figura 6.1 muestra el aspecto histológico de un ganglio linfático cervical típico. El aspecto ecográfico de los ganglios linfáticos cervicales en la ecografía de alta resolución refleja su estructura y tiene algunas características distintivas.
Los ganglios linfáticos del cuello tienen forma ovalada o elipsoide. Dentro del ganglio, suele haber una zona marginal hipoecoica, que puede distinguirse de la región hiliar central hiperecoica (los senos medulares con vasos sanguíneos y vasos linfáticos eferentes).
Clasificación de los ganglios linfáticos cervicales
Tamaño y proporciones tridimensionales
Aunque el tamaño de un ganglio linfático del cuello puede utilizarse como criterio de clasificación, esto no está exento de problemas. Debido a la configuración fisiológica típica de los ganglios linfáticos cervicales (ovalada/elipsoide), el ganglio debe medirse siempre en los tres planos ortogonales: el diámetro se mide en un eje largo y dos ejes cortos (Figs. 6.2a, b).
Perfecciones y escollos
Existe el peligro de confundir los ganglios linfáticos del nivel II, que suelen encontrarse en el borde posterior de la glándula submandibular, con el vientre posterior del músculo digástrico cortado oblicuamente o en corte transversal. La estructura pinnada del músculo puede imitar un hilio ganglionar. La rotación de la sonda en 90° «sobre el hallazgo» permite una identificación rápida.
La mayoría de los trabajos que evalúan los ganglios linfáticos en función de su tamaño se refieren al diámetro del eje corto. Los límites existentes del tamaño del eje corto, por encima de los cuales se sospecha que un ganglio linfático es maligno, varían con el nivel del ganglio (niveles IB y II: ~8 mm; niveles IA, III, IV, V: ~5 mm). Como muestra la práctica habitual, estos límites no pueden utilizarse sin reservas. Los ganglios pequeños con cambios malignos suelen tener mediciones por debajo del valor de corte y, por el contrario, los ganglios linfáticos reactivos agrandados (por ejemplo, en la mononucleosis infecciosa) pueden ser considerablemente mayores.
La constelación clínica global es decisiva para la evaluación. Actualmente no existe ninguna técnica de imagen que permita clasificar con seguridad las micrometástasis o las metástasis pequeñas con un diámetro máximo inferior a 3 mm.
Hilo ecogénico («signo hiliar») y patrón de perfusión
En las imágenes en escala de grises se puede observar una estructura ecogénica en forma de piña que sobresale del centro del ganglio (Figs. 6.3, 6.4, 6.5). A veces se denomina «signo hiliar» o «signo del hilio» y es una parte normal de la morfología de los ganglios linfáticos. La ausencia de esta estructura central hiperecoica en la región hiliar puede considerarse un criterio de malignidad.
La transformación maligna provoca cambios o la pérdida de la estructura de los ganglios linfáticos, con reducción o erosión del complejo hiliar central.
El «signo hiliar» se confirma mediante el uso de la ecografía dúplex codificada por colores (CCDS), que muestra la perfusión hilar codificada por colores en la zona central ecogénica. Los vasos sanguíneos que entran y salen del ganglio pueden verse en el hilio, lo que corresponde a la estructura histológica (Fig. 6.6;  Vídeo 6.1).
Vídeo 6.1).
El patrón de perfusión puede utilizarse para determinar la angioarquitectura del ganglio, de modo que pueda identificarse cualquier cambio patológico. Tschammler y colaboradores describieron distintos patrones para los ganglios linfáticos agrandados en el CCDS, que indican un origen maligno o no maligno. Los ganglios linfáticos reactivos agrandados muestran un patrón vascular que se origina en el hilio y se ramifica radialmente o como los radios de una rueda (Figs. 6.5, 6.7, 6.8;  Vídeo 6.2).
Vídeo 6.2).
Los cambios de la estructura normal que pueden considerarse sospechosos de malignidad incluyen la vascularidad descentralizada, la perfusión periférica o un foco avascular (Fig. 6.9). En el aspecto característico de una metástasis, los vasos se distribuyen periféricamente alrededor de la cápsula del ganglio (subcapsular; Fig. 6.10;  Vídeo 6.3).
Vídeo 6.3).
Forma del ganglio linfático
La justificación para incluir la forma del ganglio linfático como criterio de malignidad es que un ganglio linfático con forma ovalada o fusiforme aumenta de volumen durante un proceso inflamatorio. La forma ovalada o fusiforme se mantiene cuando los cambios son reactivos (Figs. 6.3, 6.11, 6.12, 6.13), pero la transformación maligna hace que el ganglio se vuelva más redondeado.
Se utiliza con frecuencia el índice de Solbiati (valor de corte 1,5 o 2,0), que representa la morfología del ganglio linfático en términos de la relación entre el eje largo y el corto (relación L/S). Un ganglio con un índice <2,0 es sospechoso de ser maligno.
Perlas y escollos
Los ganglios linfáticos de los niveles IA y IB, la región nucal y la parótida, tienen normalmente una forma redondeada. Hay que tener cuidado con la sospecha de malignidad demasiado rápida al evaluar los ganglios de estas zonas.
Bordes de los ganglios linfáticos
Los ganglios linfáticos cervicales suelen estar bien delimitados de los tejidos circundantes y se mueven libremente a la palpación ecográfica. Además de demostrar las capas de impedancia, la función de zoom del sistema de ultrasonidos permite determinar con precisión el movimiento del ganglio durante la pulsación arterial de los alrededores (Figs. 6.14, 6.15;  Vídeos 6.4, 6.5). Si un ganglio linfático cervical no está claramente definido, debe considerarse en primer lugar si las condiciones de exploración pueden ser desfavorables.
Vídeos 6.4, 6.5). Si un ganglio linfático cervical no está claramente definido, debe considerarse en primer lugar si las condiciones de exploración pueden ser desfavorables.
Si hay signos de infiltración extensa, la diferenciación entre los cambios inflamatorios fuertes y el agrandamiento neoplásico puede hacerse generalmente sobre la base de la situación clínica.
Durante los procesos inflamatorios, la mala delimitación del ganglio linfático en la ecografía indica un proceso que se extiende más allá de la cápsula, como un absceso o un flemón.
Con la transformación maligna (metástasis, linfoma), los márgenes mal definidos o los engrosamientos en forma de garrote se consideran indicativos de agrandamiento/infiltración neoplásica de la cápsula del ganglio linfático y, por tanto, con alta sensibilidad y especificidad, como criterios claros de malignidad (Figs. 6.16, 6.17). La movilidad de los ganglios dentro de sus vainas está reducida o ausente.
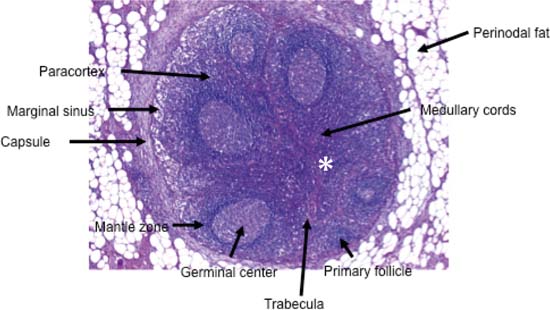
Fig. 6.1 Histología de un ganglio linfático cervical típico. Las trabéculas que se extienden centralmente desde la periferia representan el hilio del ganglio linfático y contienen, entre otras cosas, los vasos sanguíneos (asterisco). (Reproducido con la amable autorización de A. Agaimy MD, Instituto de Patología, Hospital Universitario de Erlangen, Alemania.)
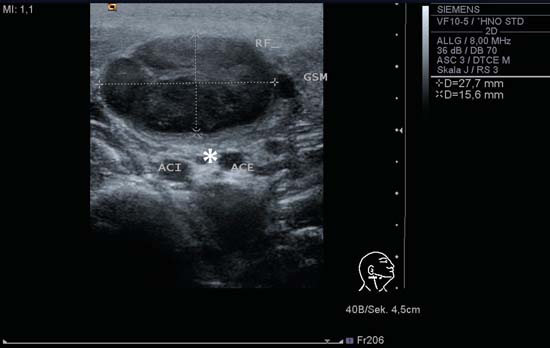
Fig. 6.2a Lado derecho del cuello, transversal, nivel II. Ganglio linfático ovalado en linfadenitis coli aguda (RF); el ganglio tiene un delicado patrón de eco interno con márgenes bien definidos y mide 30 mm × 15 mm en ambos diámetros de eje corto. Un hallazgo incidental claramente visible es el haz nervioso del nervio vago que se observa en el corte transversal entre las arterias carótidas interna (ACI) y externa (ACE) (asterisco). GSM, glándula submandibular.
Homogeneidad de la Ecotextura intranodal
Según la enseñanza clásica, la corteza de los ganglios linfáticos (hipoecoica) y el hilio (ecogénico) muestran una estructura homogénea en la ecografía (Fig. 6.18). La presencia de una ecotextura marcadamente no homogénea es un criterio relevante de malignidad (Figs. 6.19, 6.20, 6.21).
Perdidas y obstáculos
Se está convirtiendo en un problema el hecho de que los últimos escáneres de ultrasonido con mayor resolución y pantallas mejoradas casi nunca muestran ganglios linfáticos completamente homogéneos, sino que casi siempre muestran algunos elementos de textura inhomogéneos -pero no realmente malignos-.
Si la estructura de los ganglios linfáticos está alterada como resultado de una transformación maligna, se pierde la distinción entre corteza e hilio (Fig. 6.22). La ecotextura es inhomogénea con áreas anecoicas que indican necrosis y reducción de la perfusión del centro del tumor (Figs. 6.23, 6.24).
Por otro lado, un área anecoica central en un ganglio linfático cervical reactivo es típica de la formación de un absceso. La licuefacción con un área anecoica central se observa especialmente en las infecciones por micobacterias y en la actinomicosis (véase más adelante). Por el contrario, los reflejos ecogénicos o la calcificación se observan característicamente en la tuberculosis y en el caso de las metástasis del carcinoma papilar de tiroides.
Distribución de los ganglios linfáticos
Nivel del cuello
Si hay un proceso inflamatorio, los ganglios linfáticos de los canales de drenaje de los órganos afectados muestran cambios reactivos. Los ganglios linfáticos cervicales enormemente agrandados en la parte inferior del cuello se ven afectados con relativa menor frecuencia por la inflamación y, por lo tanto, son detectables con mayor frecuencia en presencia de malignidad. También hay que tener en cuenta la situación clínica general para poder realizar una evaluación adecuada (Fig. 6.25).
La observación de la distribución de las linfadenopatías ayuda a acotar el diagnóstico diferencial (Figs. 6.26, 6.27). Las metástasis ganglionares de los tumores sólidos suelen encontrarse inicialmente en grupos situados en los canales de drenaje linfático correspondientes. Especialmente en los casos cervicales, la manifestación de muchos tipos de linfoma maligno tiende a aparecer en un patrón de conglomerado.
Perlas y escollos
Los criterios ecográficos para valorar si un ganglio linfático cervical es o no maligno son:
1. Tamaño y proporciones tridimensionales
2. Detectabilidad de un hilio ganglionar, patrón de perfusión
3. Forma del ganglio linfático
4. Borde del ganglio linfático
5. Homogeneidad de la estructura intranodal
6. Distribución de los ganglios linfáticos
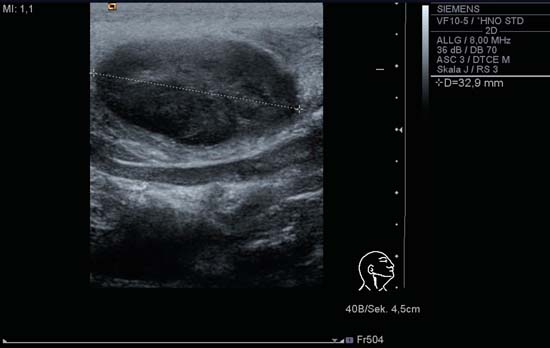
Fig. 6.2b Lado derecho del cuello, longitudinal, nivel II. El ganglio linfático ovalado que se observa en la linfadenitis colli aguda mide 32 mm en su eje longitudinal.
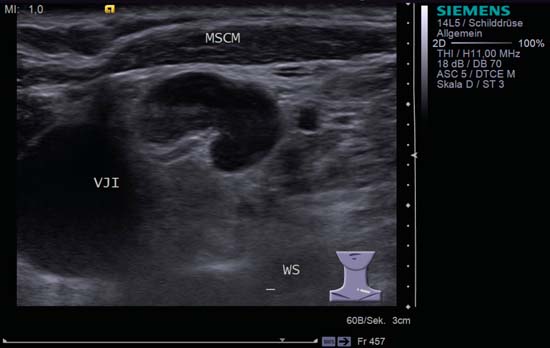
Fig. 6.3 Lado izquierdo del cuello, transversal, nivel V. Este ganglio linfático muestra un patrón de inflamación característico (forma renal, signo hiliar, textura homogénea). MSCM, músculo stemocleidomastoideo, VJI, vena yugular interna, WS, columna vertebral.
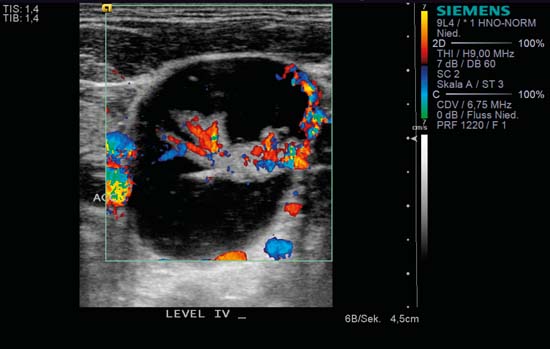
Fig. 6.4 Lado izquierdo del cuello, transversal, CCDS. Ganglio linfático redondo, claramente definido, lateral a la arteria carótida común (ACC), con el clásico «signo hiliar» y perfusión hiliar visto en CCDS. Los vasos hiliares aferentes y eferentes también pueden identificarse en el borde derecho del ganglio. En este caso, el aumento masivo del ganglio con mantenimiento de las estructuras vasculares e hiliares normales se debió a un linfoma no Hodgkin. Una masa quística en la zona inferior del cuello también puede encontrarse con metástasis de carcinomas papilares de tiroides.
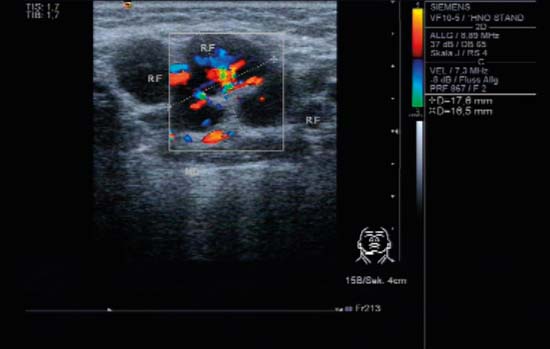
Fig. 6.5 Submandibular, derecha, transversal, CCDS. Un ganglio linfático ovalado con la configuración clásica de un ganglio linfático inflamatorio: claro «signo hiliar», fuerte perfusión hiliar visible con subvasos ramificados en la periferia.
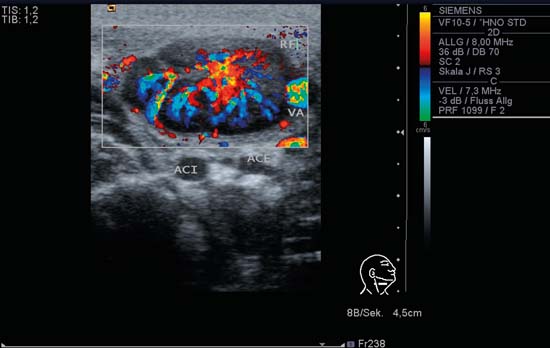
Fig. 6.6 Vista transversal del lado derecho del cuello a nivel II en un niño de 6 años, CCDS. Un ganglio linfático ovalado en una linfadenitis colli aguda (RF). El ganglio mide aproximadamente 25 mm (para estimar visualmente el tamaño se puede utilizar la escala situada a la derecha de la imagen, encima del pictograma). Las estructuras vasculares centrales pueden verse ramificadas desde el lado superior izquierdo del «signo hiliar» ecogénico. La perfusión es especialmente intensa debido a la agudeza del proceso infeccioso y es coherente con el estadio de la enfermedad. La arteria facial (VA) aparece en el lado derecho de la imagen, la arteria carótida interna (ACI) y la arteria carótida externa (ACE) se encuentran en el nivel II por debajo del ganglio linfático.
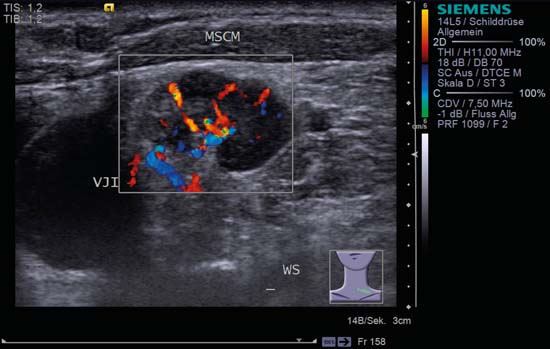
Fig. 6.7 Lado izquierdo del cuello, transversal, nivel V, CCDS. Un ganglio linfático (véase también la Fig. 6.3) con fuerte signo hiliar y patrón de perfusión hiliar. VJI, yugular interna; WS, columna vertebral; MSCM, músculo esternocleidomastoideo. Diagnóstico: Sarcoidosis.
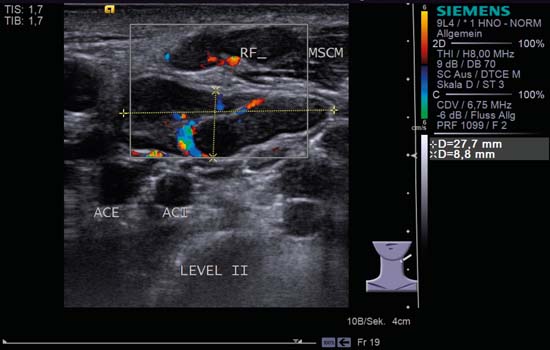
Fig. 6.8 Lado izquierdo del cuello, transverso, nivel II, CCDS. En el nivel II se observan dos ganglios linfáticos (marcados con RF y calibre): son ovalados y bien delimitados. Un fuerte «signo hiliar», márgenes claramente definidos y perfusión hiliar, junto con una relación L/S > 2,0, indican un agrandamiento reactivo. ACI, arteria carótida interna; ACE, arteria carótida externa; MSCM, músculo esternocleidomastoideo.
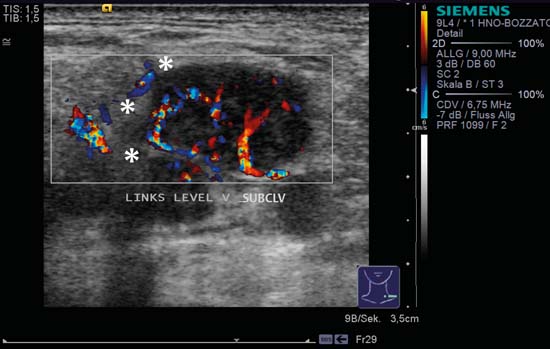
Fig. 6.9 Lado izquierdo del cuello, transversal, nivel V, CCDS. Un ganglio linfático redondo con contornos mal definidos (asteriscos) muestra partes y vías vasculares irregulares, totalmente diferentes al patrón de perfusión hiliar central normal. Diagnóstico: Metástasis ganglionar.
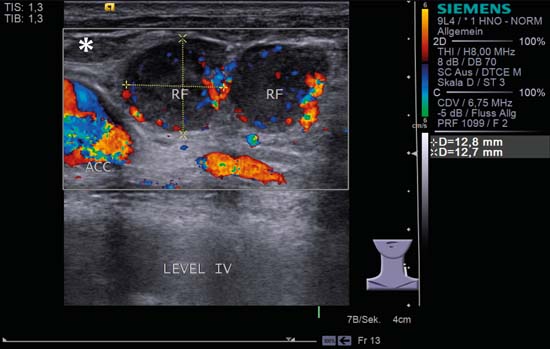
Fig. 6.10 Lado izquierdo del cuello, longitudinal, nivel IV, CCDS. Dos metástasis redondas sin «signo hiliar» (RF) y con perfusión subcapsular. Además de los ecos internos no homogéneos, hay una zona central más hipoecoica. Cranealmente, se puede ver el vientre del músculo omohioideo (asterisco) en corte transversal, y el bulbo carotídeo es visible en el borde izquierdo de la imagen, situando claramente los ganglios en el nivel IV.
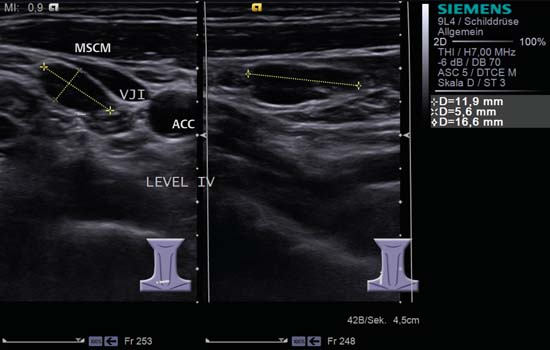
Fig. 6.11 Lado derecho del cuello, nivel IV, pantalla dividida. Tendido lateralmente a la vena yugular interna (VJI) hay un ganglio linfático ovalado y reactivo agrandado; tiene una relación L/S de 2,0, está bien delimitado y muestra el «signo hiliar». A la izquierda de la imagen, se puede ver otro ganglio linfático más pequeño con la misma configuración medial a la vena. ACC, arteria carótida común; MSCM, músculo esternocleidomastoideo. Diagnóstico: Linfadenitis aguda.
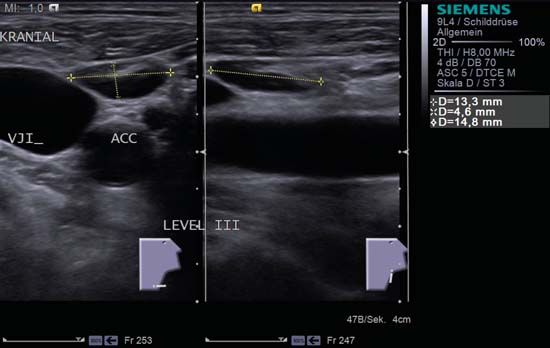
Fig. 6.12 Pantalla dividida, lado derecho del cuello, nivel III. Entre la vena yugular interna (VJI) y la arteria carótida común (ACC) se encuentra un ganglio linfático reactivo ovalado agrandado; tiene una relación L/S de 2,0, está bien delimitado y muestra el «signo hiliar».»
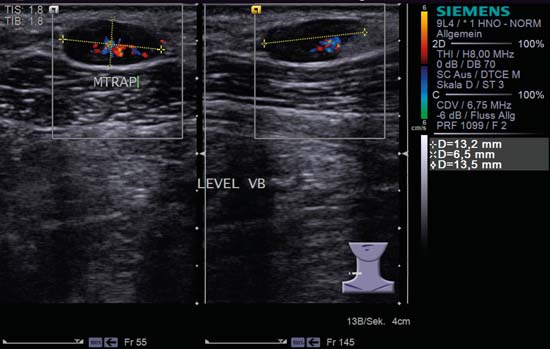
Fig. 6.13 Pantalla dividida, lado izquierdo del cuello, nivel V, CCDS. Un ganglio linfático reactivo ovalado aumentado de tamaño; tiene una relación L/S de 2,0, está bien delimitado y muestra tanto el «signo hiliar» como la perfusión hiliar. MTRAP, músculo trapecio. Diagnóstico: Toxoplasmosis.
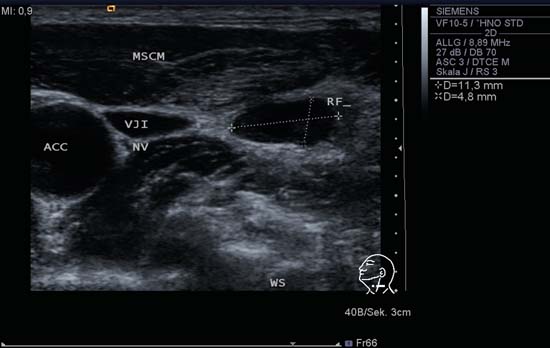
Fig. 6.14 Lado izquierdo del cuello, transversal, nivel IV. Un ganglio linfático en el nivel IV que, a primera vista, parece ovalado y bien delimitado. Se observa una extensión policíclica en el extremo lateral. Esto podría considerarse significativo en un paciente en el que se sospecha una malignidad, pero el paciente en cuestión tenía una infección aguda de las vías respiratorias. ACC: arteria carótida común; MSCM: músculo stemocleidomastod; NV: nervio vago; RF: ganglio linfático; VJI: vena yugular interna; WS: columna vertebral.
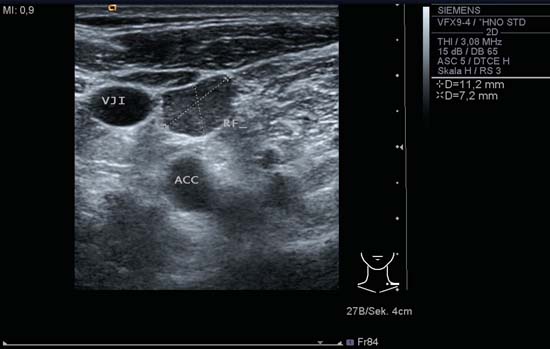
Fig. 6.15 Lado izquierdo del cuello, transversal, nivel IV. Una metástasis ganglionar (RF) con forma redondeada irregular y márgenes claramente definidos. La ecogenicidad es homogénea. ACC, arteria carótida común; VJI, vena yugular interna.
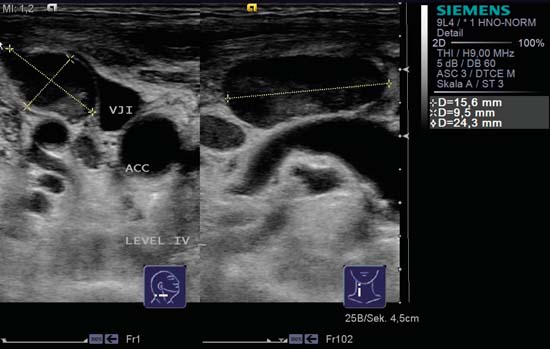
Fig. 6.16 Pantalla dividida, lado derecho del cuello, nivel IV. El ganglio linfático es policíclico en sección transversal y se encuentra directamente sobre la vena yugular interna (VJI). A la derecha de la imagen hay un ganglio linfático ovalado y bien delimitado que se ve en la sección longitudinal, con un segundo ganglio linfático más redondeado que yace cranealmente. No se distingue el hilio ni en la sección longitudinal ni en la transversal. ACC, arteria carótida común. Diagnóstico: Metástasis ganglionar.
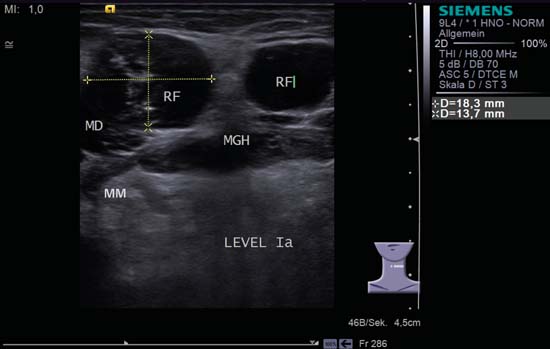
Fig. 6.17 Suelo de la boca, transversal, nivel IA. Dos lesiones redondas ocupantes de espacio (RF) con malignidad del suelo de la boca. Además del criterio de malignidad que se cumple en los bordes mal definidos con el músculo digástrico derecho (MD), ambos ganglios linfáticos tienen forma redonda o policíclica. Otra característica sospechosa es la evidente falta de homogeneidad del ganglio linfático en el borde izquierdo de la imagen. MGH, músculo geniohioideo; MM, músculo milohioideo. Diagnóstico: Metástasis ganglionar.
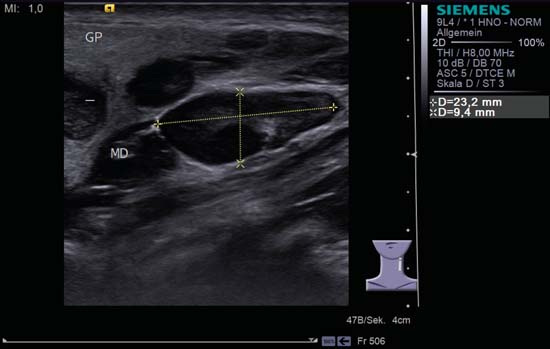
Fig. 6.18 Lado izquierdo del cuello, longitudinal. Un ganglio linfático ovalado y bien delimitado en el nivel II, bordeando el lecho de la glándula parótida (GP). La estructura ecogénica corresponde a un «signo hiliar». Craneal al ganglio linfático ovalado se encuentra lo que parece ser una lesión más redondeada que ocupa espacio con septos ecogénicos centrales. Sin embargo, se trata del músculo digástrico (MD) visto en corte transversal, que puede confundirse morfológicamente con un ganglio linfático. Más cranealmente, se pueden identificar tres ganglios linfáticos en el vértice del polo inferior ecogénico de la parótida. Los ganglios linfáticos del borde inferior de la parótida que se encuentran simultáneamente en la cara latero-posterior de la glándula submandibular también se denominan «ganglios linfáticos de Küttner». Diagnóstico: Linfadenitis aguda del cuello y de la glándula parótida en la infección vírica.
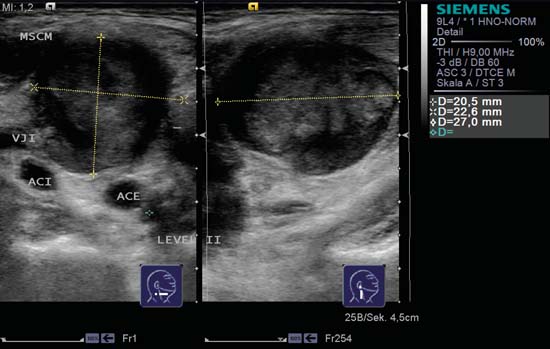
Fig. 6.19 Lado derecho del cuello, nivel II/III. La lesión ocupante de espacio con un patrón de eco no homogéneo se encuentra sobre la arteria carótida externa (ACE) y la arteria carótida interna (ACI), medial a la vena yugular interna (VJI). Morfológicamente, un quiste branquial puede parecer similar, pero no mostraría ninguna perfusión intrínseca. MSCM, músculo esternocleidomastoideo. Diagnóstico: Metástasis en los ganglios linfáticos.
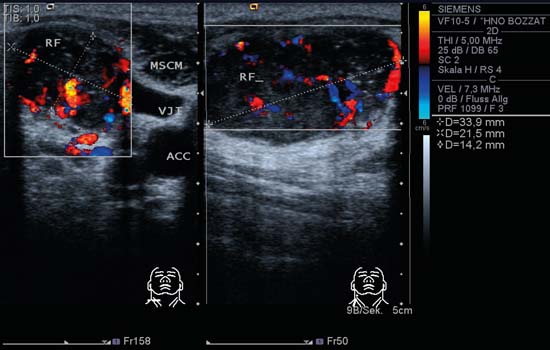
Fig. 6.20 Pantalla dividida, lado derecho del cuello, nivel IV, CCDS. La lesión ocupante de espacio (RF) con un patrón de eco no homogéneo se sitúa lateralmente a la arteria carótida común (ACC) y a la vena yugular interna (VJI). La perfusión es periférica y descentralizada: además, los ecos internos irregulares ecogénicos son consistentes con la metástasis. MSCM, músculo esternocleidomastoideo. Diagnóstico: Metástasis ganglionar.
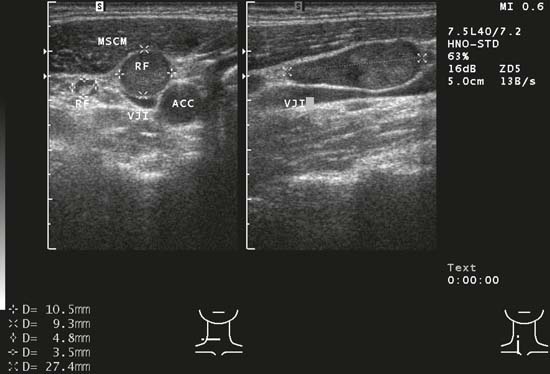
Fig. 6.21 Pantalla dividida, lado derecho del cuello, nivel III. Un ganglio linfático (RF) en un paciente en seguimiento por enfermedad maligna; los márgenes caudales muestran una marcada extensión. En comparación con la arquitectura normal, existe una marcada inhomogeneidad. ACC: arteria carótida común; VJI: vena yugular interna; MSCM: músculo esternocleidomastoideo. Diagnóstico: Recidiva de la metástasis ganglionar, 6 meses después del tratamiento multimodal inicial.
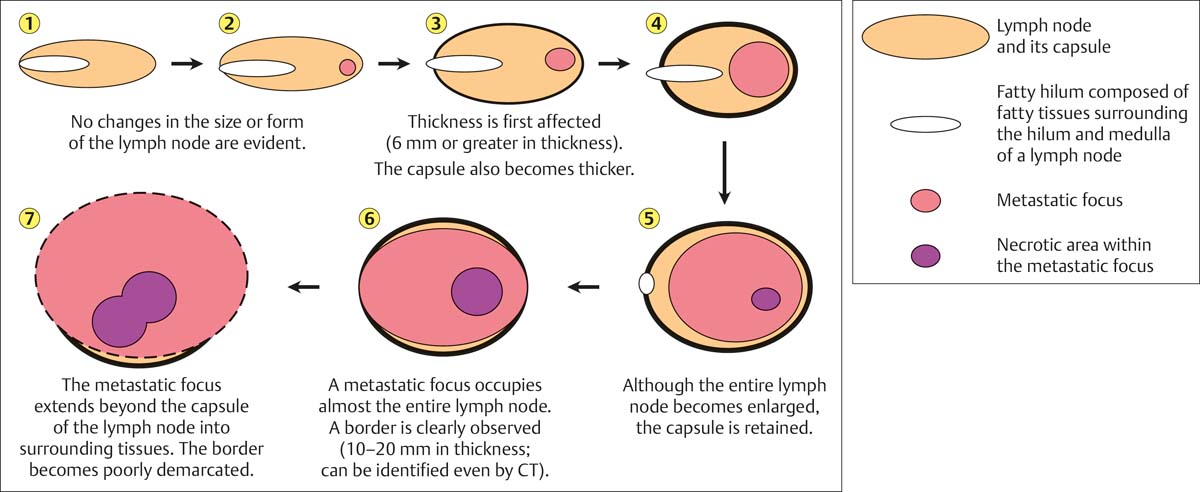
Fig. 6.22 Representación esquemática de los cambios morfológicos en las metástasis. Estas transformaciones morfológicas dentro de un ganglio linfático ilustran los hallazgos ecográficos de malignidad.
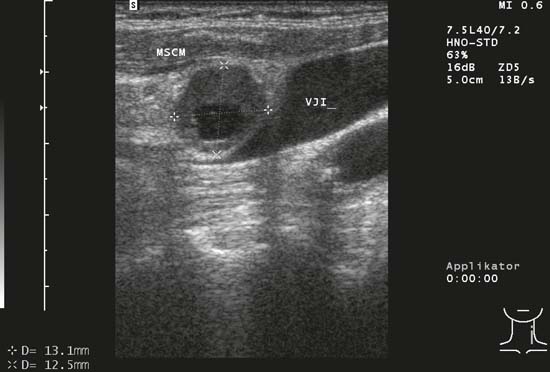
Fig. 6.23 Lado izquierdo del cuello, longitudinal, nivel III. Una metástasis ganglionar redonda con bordes irregulares tiene un centro anecoico, que es indicativo de necrosis causada por la transformación metastásica. VJI, vena yugular interna; MSCM, músculo esternocleidomastoideo.
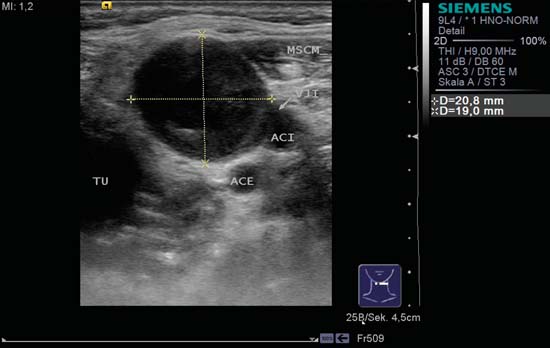
Fig. 6.24 Lado izquierdo del cuello, nivel II. Medial a las arterias carótidas internas y externas, la metástasis redonda tiene un centro anecoico consistente con necrosis central; esto se considera un signo de malignidad. A la izquierda, medial en la imagen, hay un tumor primario (TU) hipoecoico mal definido del lado izquierdo de la orofaringe. La vena yugular interna (VJI) está comprometida y puede verse entre el borde anterior del músculo esternocleidomastoideo (MSCM) y la arteria carótida interna (ACI). La vena se puede demostrar mejor con una maniobra de Valsalva. ACE, arteria carótida externa.
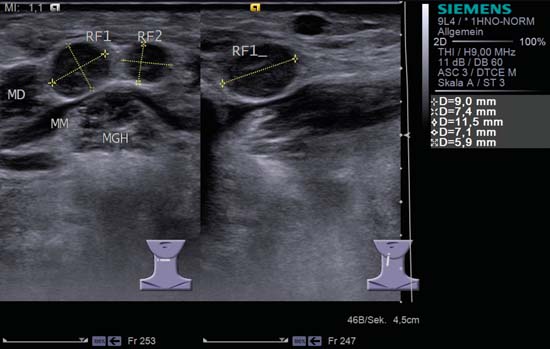
Fig. 6.25 Pantalla dividida, lado derecho del suelo de la boca. Los dos ganglios paramedianos redondos con ecos internos no homogéneos se encuentran a la derecha en el nivel IA. Si se tratara de una infección dental aguda, estos dos ganglios linfáticos (RF1 y RF2), ambos con un débil «signo hiliar» y márgenes claramente definidos, serían consistentes con un agrandamiento reactivo; sin embargo, ambos ganglios linfáticos pueden ser considerados definitivamente como posibles metástasis cuando existe la sospecha clínica de un cáncer del suelo de la boca, de la lengua o del área sinonasal. MD, músculo digástrico; MGH, músculo geniohioideo; MM, músculo milohioideo. Diagnóstico histológico: Metástasis en los ganglios linfáticos.
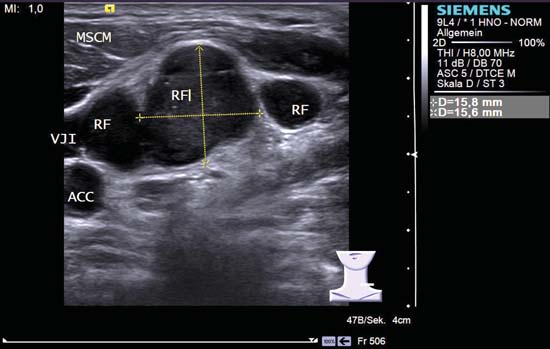
Fig. 6.26 Lado izquierdo del cuello, transversal, nivel V. Múltiples ganglios linfáticos redondos supraclaviculares e infraclaviculares (RF) con una ecotextura hipoecoica. Los ganglios linfáticos tienen márgenes mal definidos en parte y no hay estructuras hiliares ecogénicas visibles. ACC: arteria carótida común; MSCM: músculo estermocleidomastoideo; VJI: vena yugular interna. Diagnóstico: Metástasis de carcinoma bronquial de células pequeñas.
